Clear Sky Science · es
Asociación entre la eficacia de las vacunas contra la COVID-19 y la fuerza infecciosa de la epidemia
Por qué el rendimiento de las vacunas aún puede sorprendernos
Las vacunas contra la COVID-19 fueron presentadas como un cambio decisivo, pero pronto se observó que la misma vacuna no siempre parecía funcionar igual en todas partes. Algunos ensayos y estudios en el mundo real informaron de una protección muy alta; otros, realizados en distintos lugares o momentos, registraron más infecciones entre personas vacunadas. Este artículo plantea una pregunta aparentemente sencilla: ¿hasta qué punto la intensidad de un brote en una comunidad —la "presión de infección" a tu alrededor— condiciona la eficacia aparente de una vacuna?
Medir la “presión” de un brote
Para abordar esta cuestión, los investigadores se centraron en la fuerza de infección, un término que captura la frecuencia con la que las personas susceptibles en una comunidad se infectan. En lugar de basarse solo en lo que sucedió dentro de los ensayos de las vacunas, vincularon tres grandes estudios de fase 3 contra la COVID-19 —mRNA-1273 de Moderna (COVE), ChAdOx1 nCoV-19 de AstraZeneca (AZD1222) y Ad26.COV2.S de Janssen (ENSEMBLE)— con estimaciones de vigilancia independientes sobre la extensión de la propagación de SARS-CoV-2 en cada lugar y a lo largo del tiempo. Estos datos de vigilancia, extraídos de hospitalizaciones, muertes y encuestas serológicas, proporcionaron un panorama día a día de los niveles locales de infección desde el inicio de la pandemia hasta finales de 2021. 
Qué revelaron los tres ensayos vacunales
La imagen que emergió no fue una regla simple única, sino un patrón que variaba según el tipo de vacuna y el nivel de exposición. En el subgrupo estadounidense del ensayo de AstraZeneca, una mayor presión de infección se asoció con una mayor eficacia vacunal medida: al aumentar la exposición dentro del escenario estadounidense, generalmente de bajo a moderado para ese ensayo, el riesgo de infección aumentó con más intensidad en el grupo placebo que en el grupo vacunado. En contraste, al analizar los datos combinados de EE. UU. y fuera de EE. UU. del ensayo de Janssen, observaron la tendencia opuesta: las localidades con niveles más altos de infección tendieron a mostrar una menor eficacia vacunal, especialmente en regiones fuera de Estados Unidos donde la transmisión comunitaria fue intensa. Para el ensayo de Moderna, el ensayo completo de AstraZeneca y la porción estadounidense del ensayo de Janssen, los datos no mostraron una vinculación clara en ninguna dirección: el rendimiento vacunal pareció relativamente estable a lo largo del rango de presiones de infección que experimentaron esos participantes.
Un posible “punto óptimo” y una “prueba de esfuerzo” para las vacunas
Conjuntamente, los autores sugieren que la relación entre eficacia vacunal y presión de infección podría asemejarse a una forma de U invertida. En niveles de infección relativamente bajos, pequeños aumentos en la exposición pueden hacer que se aprecie más el beneficio de una vacuna en comparación con placebo, haciendo que la eficacia aparente aumente. Pero en niveles de infección muy altos —donde las personas pueden exponerse de forma repetida o intensa— incluso buenas vacunas pueden ser "sometidas a prueba de esfuerzo", lo que conduce a más infecciones de avance y a una protección aparente menor. 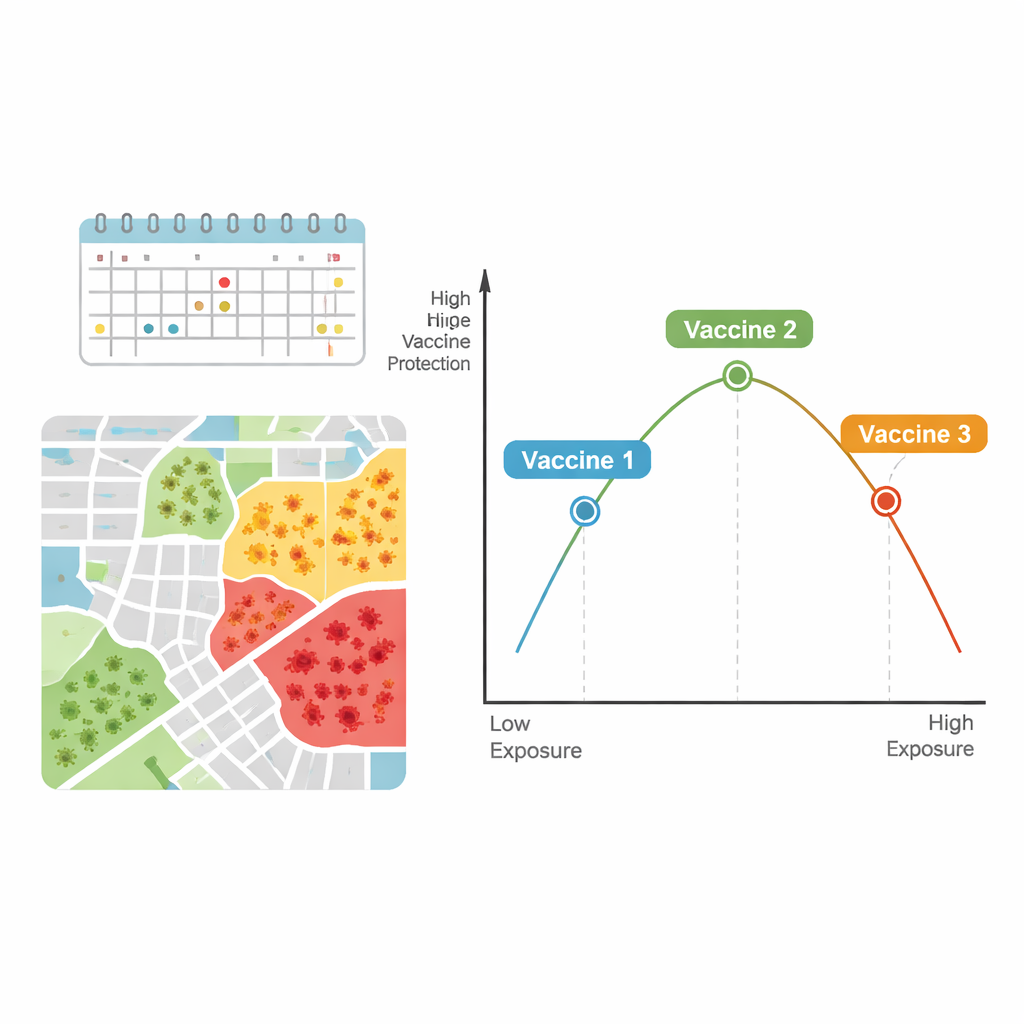
Límites y su significado para decisiones en el mundo real
Los autores señalan que su trabajo no prueba causalidad, y que estuvieron limitados por el rango de niveles de infección que realmente ocurrieron durante los ensayos y por no poder separar por completo los efectos de las variantes o la gravedad de la enfermedad. Aun así, el uso de datos persona por persona de los ensayos vinculados a estimaciones locales diarias de infección les permitió ir más allá de estudios previos que trataban cada país o ensayo como un número único e invariable. Sus hallazgos sugieren que, al comparar vacunas o al intentar aplicar resultados de ensayos a un nuevo contexto, debemos prestar mucha atención a cuánto está afectando el virus a esa comunidad, no solo al porcentaje de eficacia que aparece en titulares. En ensayos realizados en un único lugar, ignorar la presión infecciosa local puede llevar a expectativas engañosas sobre cómo funcionará una vacuna en otros entornos.
Qué significa esto para la próxima pandemia
En términos cotidianos, este artículo sostiene que el funcionamiento de una vacuna no depende solo de la vacuna ni de la persona que la recibe; también depende de lo que ocurre en la comunidad circundante. En brotes moderados, las fortalezas de una vacuna pueden verse con más claridad. En brotes explosivos, incluso las vacunas potentes pueden parecer más débiles simplemente porque las personas se enfrentan a más oportunidades de infectarse. Comprender esta relación matizada, posiblemente en forma de U invertida, puede ayudar a los científicos a diseñar mejores ensayos, elegir sitios de ensayo más informativos y ayudar a los responsables de salud pública a interpretar los datos sobre vacunas con mayor criterio al decidir cómo proteger distintas regiones en futuras epidemias y pandemias.
Cita: Xu, J., Halloran, M.E., Moore, M. et al. Association between COVID-19 vaccine efficacy and epidemic force of infection. npj Vaccines 11, 54 (2026). https://doi.org/10.1038/s41541-026-01374-3
Palabras clave: Vacunas contra la COVID-19, eficacia de la vacuna, fuerza de infección, dinámica epidémica, ensayos clínicos