Clear Sky Science · es
Superar la resistencia a inhibidores de tirosina quinasa mediada por el nicho vascular en la leucemia mieloide aguda mediante la inhibición de miR-126
Por qué esto importa para los pacientes con cáncer
La leucemia mieloide aguda (LMA) es uno de los cánceres hematológicos más agresivos y, aun con fármacos dirigidos modernos, muchos pacientes recaen. Este estudio plantea una pregunta aparentemente simple con grandes implicaciones: ¿no es parte del problema solo las células cancerosas en sí, sino también el “vecindario” donde viven dentro de la médula ósea? Mediante la construcción de un modelo computacional detallado basado en datos de laboratorio, los autores exploran cómo los pequeños vasos sanguíneos pueden proteger a las células madre leucémicas frente a los fármacos —y cómo bloquear una única señal de ARN pequeño podría desmantelar esa protección.
El refugio oculto en la médula ósea
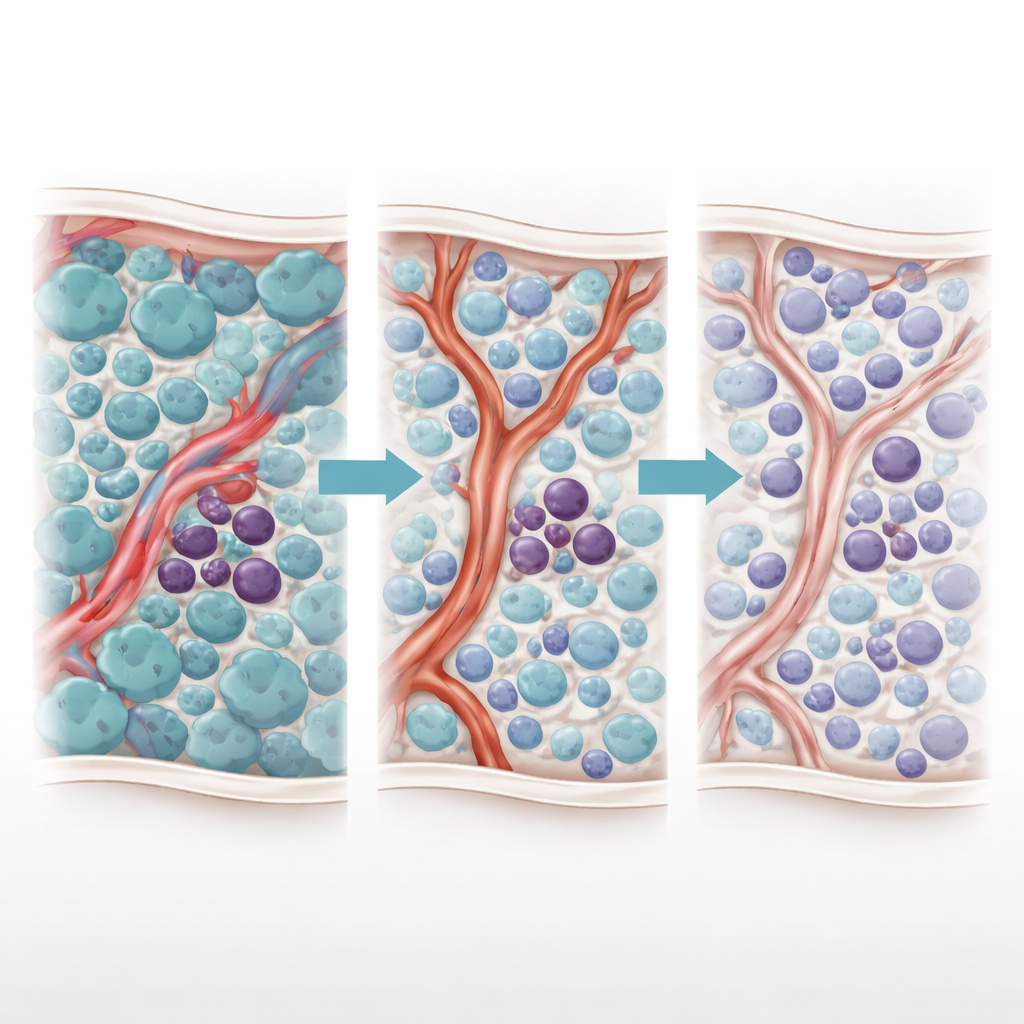
La LMA surge en la médula ósea, donde las células blasticas malignas desplazan la producción normal de sangre. Dentro de este enjambre se oculta una población más pequeña de células madre leucémicas que pueden autorrenovarse y sobrevivir al tratamiento, sembrando la recaída. Estas células madre no flotan libremente; se alojan en nichos especializados alrededor de arterias y capilares pequeños, conocidos colectivamente como el nicho vascular. El estudio se centra en pacientes cuyos blastos leucémicos portan mutaciones FLT3-ITD, que se tratan con inhibidores de tirosina quinasa (ITK). Aunque estos fármacos pueden reducir drásticamente la carga tumoral, muchos pacientes todavía recaen, lo que sugiere que algunas células quedan ocultas o protegidas.
Un efecto terapéutico con dos caras
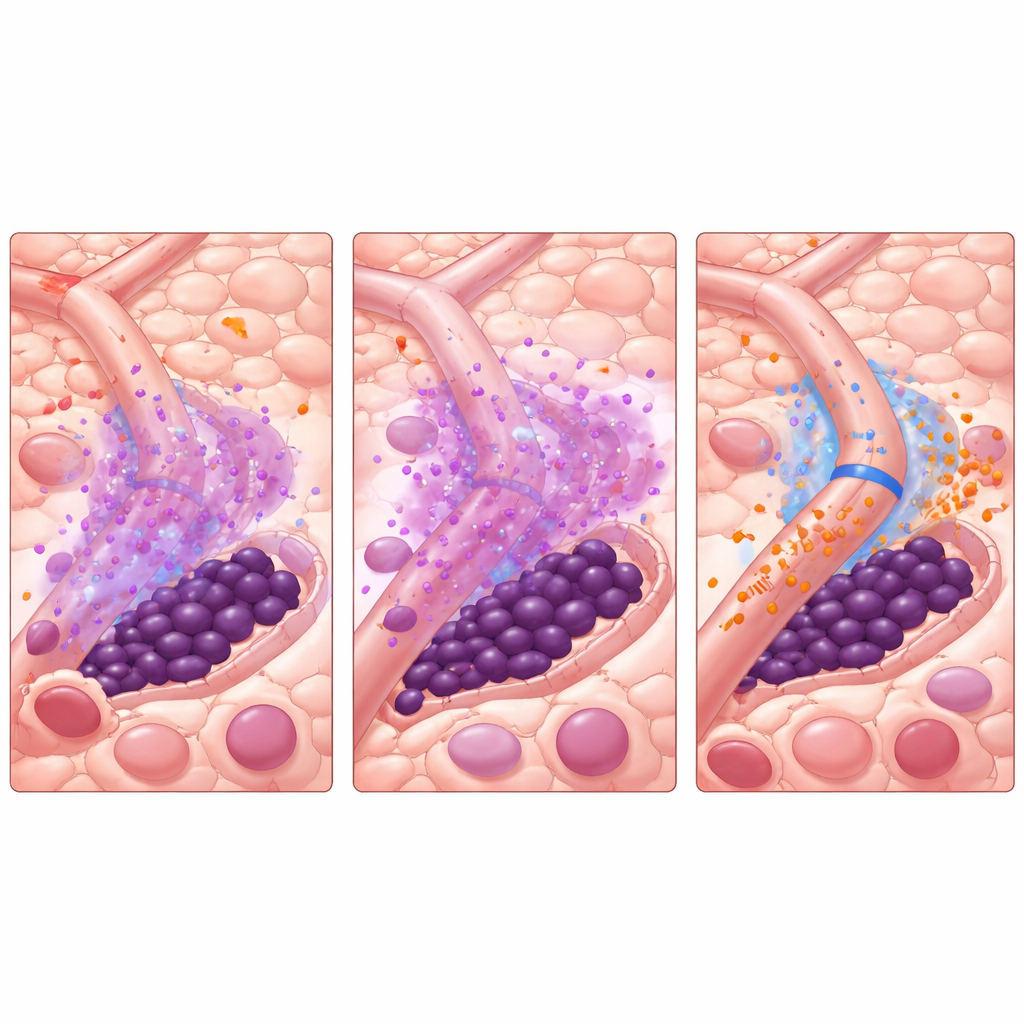
Los autores habían descrito previamente un desconcertante “fenómeno de Jano”: una respuesta con dos caras a la terapia con ITK. A medida que los ITK eliminan las células blasticas de rápido crecimiento, los niveles de una molécula inflamatoria, TNF-α, disminuyen. Esta caída permite, de forma inesperada, que las células endoteliales vecinas aumenten la producción de un pequeño ARN regulador llamado miR-126. Ese miR-126 se transfiere desde las células endoteliales a las células madre leucémicas, empujándolas hacia un estado silencioso y no proliferativo que las hace altamente resistentes a los fármacos. En otras palabras, el mismo tratamiento que elimina la mayoría de las células cancerosas remodela la médula ósea de una manera que protege a las más peligrosas.
Construyendo una médula ósea virtual
Para diseccionar esta dinámica, el equipo creó un modelo computacional basado en agentes de la médula ósea con LMA. Cada actor clave —células blasticas, células madre leucémicas y células endoteliales que recubren los vasos sanguíneos— está representado como un “agente” individual que sigue reglas informadas biológicamente. Moléculas en difusión como TNF-α, miR-126, el ITK AC220 y un fármaco bloqueante de miR-126 llamado miRisten se propagan por el tejido simulado. El modelo se calibró con datos de imágenes en ratón que mapean patrones vasculares reales, incluyendo áreas ricas o pobres en vasos productores de miR-126. En las simulaciones, el tratamiento estándar con ITK reprodujo de manera fiable el efecto de Jano: los blasts disminuyeron, TNF-α cayó, el miR-126 procedente de los vasos aumentó, las células madre se refugiaron en nichos protectores y la enfermedad después rebrotó.
Apagar el escudo con un momento preciso
Con este sistema virtual, los investigadores probaron formas de romper el ciclo vicioso. Añadir simplemente miRisten al mismo tiempo que el ITK ayudó pero rara vez curó la enfermedad en el modelo. Un enfoque más estratégico resultó más potente: un breve “pretratamiento” con miRisten solo para disminuir el miR-126 vascular, seguido de ITK solo o de terapia combinada continua. A través de muchos diseños vasculares simulados, incluso unos pocos días de pretratamiento con miRisten antes de iniciar AC220 redujeron o eliminaron drásticamente la recaída mientras limitaban la exposición total a los fármacos. El modelo también reveló que la proximidad de las células madre leucémicas a los vasos sanguíneos afecta mucho su destino: las células pegadas a los vasos obtienen la mayor protección, salvo cuando se bloquea el miR-126.
Qué podría significar esto para la atención futura
En términos sencillos, el estudio sugiere que algunas células madre leucémicas sobreviven no porque los ITK sean insuficientes, sino porque los pequeños vasos de la médula ósea entran temporalmente en modo “protector” durante el tratamiento. Al apagar brevemente una única señal, miR-126, antes de administrar el ITK, podría ser posible despojar a esas células de su escudo, obligarlas a salir de su escondite y hacerlas susceptibles a los fármacos existentes. Aunque este trabajo se basa en simulaciones por ordenador ancladas a datos de laboratorio —aún no en ensayos clínicos— ofrece una estrategia concreta: administrar un fármaco que apunte al microambiente justo antes y durante la terapia estándar. Si se valida, este enfoque podría no solo mejorar los resultados en personas con LMA con mutación FLT3, sino también inspirar tácticas similares en otros cánceres sanguíneos y sólidos donde el vecindario tumoral ayuda a evadir el tratamiento.
Cita: Froid, M., Branciamore, S., Chen, Z. et al. Overcoming vascular niche–mediated TKI resistance in acute myeloid leukemia through miR-126 inhibition. npj Syst Biol Appl 12, 38 (2026). https://doi.org/10.1038/s41540-026-00675-6
Palabras clave: leucemia mieloide aguda, células madre leucémicas, microambiente de la médula ósea, resistencia a inhibidores de tirosina quinasa, inhibición de miR-126