Clear Sky Science · es
La señal de neuromelanina en SN/VTA se asocia con paranoia subclínica independientemente del riesgo familiar de psicosis
Por qué importa la sospecha cotidiana
Muchas personas de vez en cuando sienten que otros hablan de ellas o podrían desearles daño, incluso cuando no hay pruebas claras. Estos pensamientos sospechosos fugaces son una forma más leve de paranoia y son sorprendentemente comunes en la población general. El estudio presentado plantea una pregunta simple pero importante: ¿están estos pensamientos paranoides cotidianos vinculados a los mismos sistemas químicos cerebrales que subyacen a los trastornos psicóticos plenamente desarrollados como la esquizofrenia?
El interruptor de la sospecha en el cerebro
Los científicos han sospechado durante mucho tiempo que la dopamina, un químico cerebral, desempeña un papel central en la psicosis, incluidas las alucinaciones y las ideas delirantes paranoides. Las células que producen dopamina en lo profundo del mesencéfalo, en regiones llamadas sustancia negra y área tegmental ventral, envían señales a muchas otras áreas cerebrales que nos ayudan a aprender de la experiencia y actualizar nuestras creencias. Cuando este sistema está sobreactivado, puede hacer que las personas vean significado o amenaza donde no los hay, alimentando ideas paranoides. Pero no estaba claro si el mismo sistema participa en los pensamientos paranoides más silenciosos y subclínicos que muchas personas tienen, especialmente las que tienen antecedentes familiares de psicosis.
Usar el pigmento cerebral como indicador a largo plazo
Para explorar esta cuestión, los investigadores recurrieron a un tipo especial de exploración por IRM que puede detectar neuromelanina, un pigmento oscuro que se acumula lentamente dentro de las neuronas productoras de dopamina a lo largo de muchos años. Dado que la neuromelanina se forma como subproducto de la degradación de la dopamina, su señal en estas imágenes puede actuar como un indicador aproximado y no invasivo de la actividad dopaminérgica a largo plazo. En este estudio participaron 102 adultos: 25 tenían un padre o hermano con un trastorno psicótico y 77 no tenían familiares cercanos con psicosis. Ninguno de los participantes padecía una enfermedad psicótica. Todos los voluntarios completaron cuestionarios detallados sobre la frecuencia con la que experimentaban pensamientos paranoides, la convicción con que los creían y el grado de malestar que les causaban.
La historia familiar no fue el factor decisivo
El equipo examinó primero si las personas con un familiar de primer grado con psicosis mostraban una señal de neuromelanina más intensa que quienes no tenían ese antecedente familiar. Tras ajustar cuidadosamente por edad y sexo, no encontraron diferencias significativas entre los dos grupos en las regiones del mesencéfalo estudiadas. Esto sugiere que el simple hecho de tener un familiar cercano con psicosis no se traduce necesariamente en una señal dopaminérgica a largo plazo claramente superior en estas áreas cerebrales, al menos en personas que no han desarrollado psicosis. Los autores advierten que pueden haberse pasado por alto diferencias sutiles, pero los resultados desacreditan un efecto grande y directo del riesgo familiar sobre esta medida.
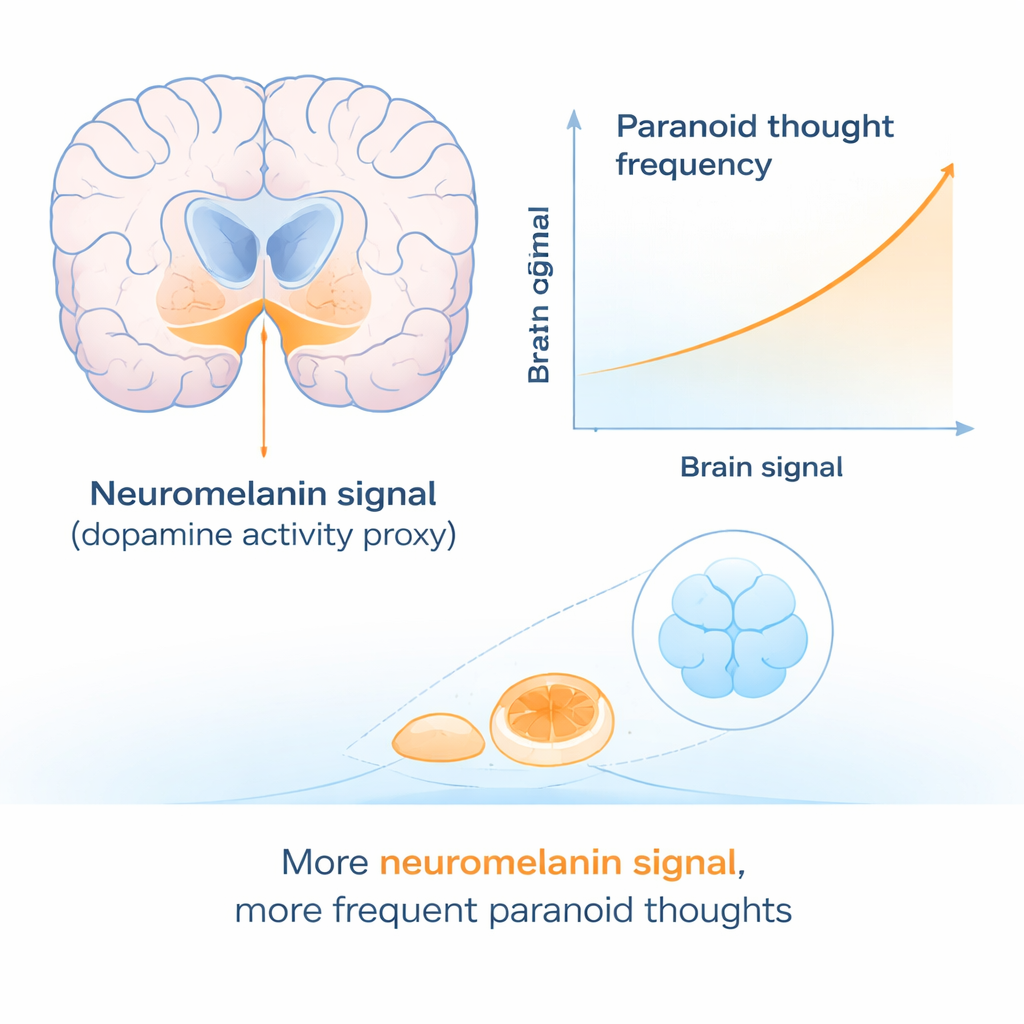
Los pensamientos paranoides y la señal cerebral van de la mano
A continuación, los investigadores dejaron de lado los antecedentes familiares y analizaron a todos los participantes para ver si la intensidad de la señal cerebral se relacionaba con el pensamiento paranoide. Aquí surgió un patrón claro. Las personas que informaron pensamientos paranoides con mayor frecuencia tendían a mostrar una señal de neuromelanina más fuerte en una parte específica del mesencéfalo. Este vínculo apareció de forma consistente en dos cuestionarios diferentes sobre paranoia. Intrigantemente, la relación fue específica de la frecuencia con la que ocurrían los pensamientos paranoides; no se observó respecto a la fuerza con la que la gente creía esos pensamientos ni al grado de malestar que les causaban. Ese patrón sugiere que el sistema dopaminérgico puede estar especialmente ligado a la generación básica de ideas suspicaces, mientras que otros factores determinan si esas ideas se convierten en creencias firmes y profundamente angustiantes.
Qué significa esto para la comprensión de la psicosis
Para los no especialistas, la conclusión es que los cambios en la química cerebral asociados a la psicosis parecen extenderse a la vida cotidiana. Una señal dopaminérgica a largo plazo más intensa en regiones mesencefálicas se asoció con una mayor frecuencia de pensamientos paranoides en personas con y sin antecedentes familiares de psicosis, aun cuando ninguno estaba clínicamente psicótico. Al mismo tiempo, esta señal elevada por sí sola no pareció ser suficiente para producir los delirios fijos y angustiosos observados en la enfermedad. Los hallazgos apoyan la idea de un continuo: muchas personas experimentan formas leves de paranoia, posiblemente influenciadas por el funcionamiento de su sistema dopaminérgico, pero probablemente se requieren desencadenantes biológicos o ambientales adicionales para que esos pensamientos se consoliden en los síntomas graves y disruptivos de los trastornos psicóticos.
Cita: Hamati, R., Kanaa, N., Chidiac, B. et al. SN/VTA neuromelanin signal is associated with subclinical paranoia irrespective of familial risk for psychosis. Schizophr 12, 25 (2026). https://doi.org/10.1038/s41537-026-00731-4
Palabras clave: paranoia, dopamina, esquizofrenia, imagen cerebral, IRM de neuromelanina