Clear Sky Science · es
Cambio climático y salud respiratoria: implicaciones para los clínicos respiratorios en atención primaria y especializada
Por qué el aire que respiramos está cambiando
Para millones de personas que viven con asma o enfermedad pulmonar obstructiva crónica (EPOC), simplemente respirar ya puede ser un desafío diario. Este artículo explica cómo nuestro clima cambiante está haciendo ese reto más difícil y qué pueden hacer médicos, enfermeras y pacientes al respecto. También dirige el foco hacia la propia asistencia sanitaria, planteando cómo la forma en que tratamos los problemas respiratorios puede aumentar o ayudar a reducir el calentamiento del planeta. Comprender estos vínculos puede ayudar a los pacientes a proteger tanto sus pulmones como el medio ambiente.
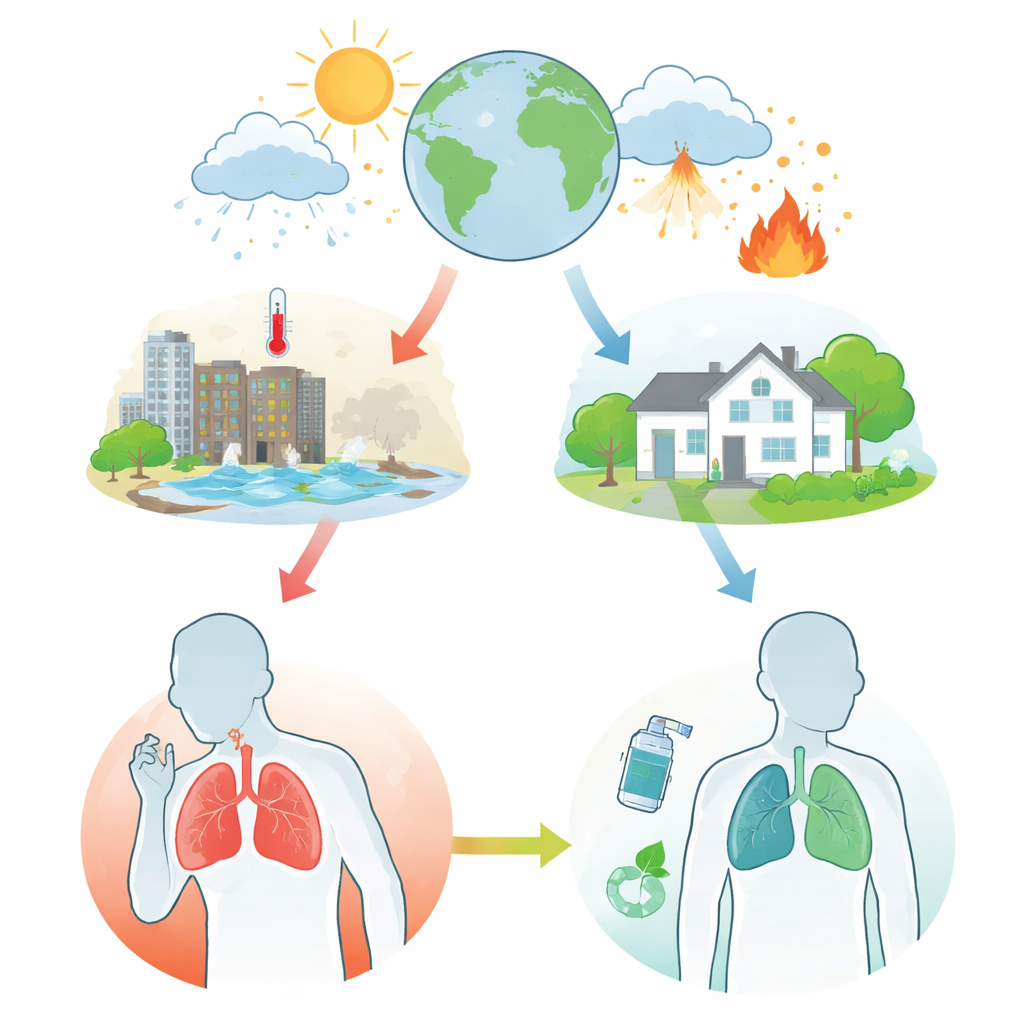
Cómo el clima cambiante perjudica nuestros pulmones
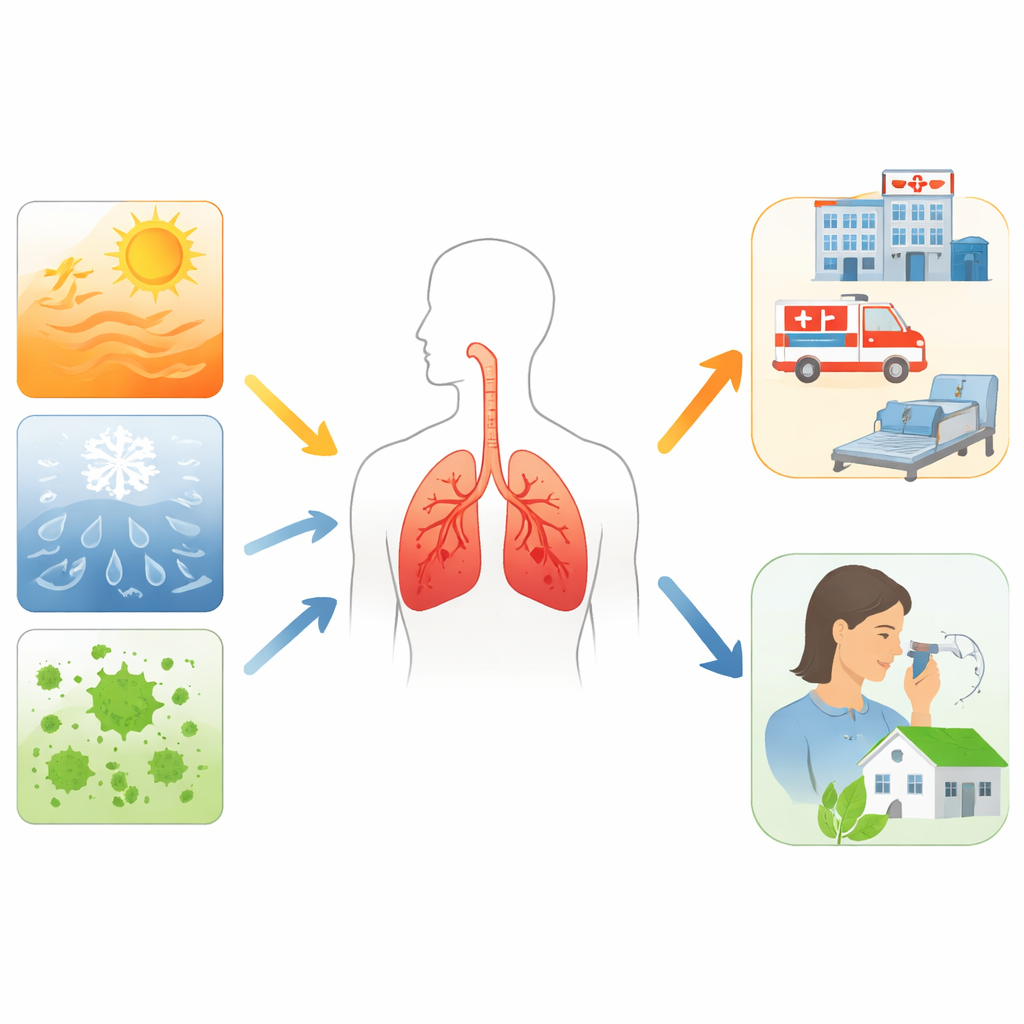
Los autores describen cómo el aumento de las temperaturas, las olas de frío, las variaciones de humedad y las tormentas severas tensionan los pulmones de las personas con asma y EPOC. Los días calurosos y las olas de calor se asocian con más episodios respiratorios, visitas a urgencias y muertes, especialmente en las ciudades. Los períodos muy fríos y las amplias oscilaciones entre las temperaturas diurnas y nocturnas también aumentan los síntomas y las hospitalizaciones. El calor y la humedad pueden provocar broncoespasmo en el asma, mientras que el aire frío y húmedo puede empeorar la EPOC. Los incendios forestales, inundaciones, huracanes y otros desastres dejan tras de sí humo y aire contaminado y pueden dañar clínicas y hospitales, dificultando que los pacientes vulnerables reciban atención cuando más la necesitan.
Estaciones cambiantes de polen, moho y gérmenes
El cambio climático no solo modifica las temperaturas; reconfigura la mezcla invisible de partículas y microbios que respiramos. Las condiciones más cálidas y los cambios en los patrones de precipitación alargan las temporadas de polen y aumentan la cantidad de polen en el aire, incluidos árboles y malezas que ya molestan a muchas personas. Las inundaciones y la humedad fomentan el crecimiento de moho en interiores y exteriores, agravando los síntomas en niños con asma y en personas con EPOC sensibles a los hongos. Las tormentas eléctricas pueden fragmentar repentinamente granos de polen y esporas, creando ráfagas de pequeñas partículas alergénicas que desencadenan brotes de “asma por tormenta”. Los inviernos más cálidos y más cortos también pueden modificar la circulación de los virus respiratorios, aunque este aspecto aún requiere más investigación.
Consejos cotidianos para mantenerse a salvo
Debido al cambio climático, el artículo enfatiza medidas prácticas para pacientes y profesionales que los atienden. Se aconseja a las personas con enfermedad pulmonar crónica mantener sus hogares a una temperatura mínima segura en invierno, mantenerse hidratadas durante las olas de calor y conservar la mayor actividad física posible. Los pronósticos meteorológicos y de salud pueden advertir a los pacientes sobre periodos de alto riesgo de empeoramiento, ofreciendo tiempo para ajustar medicamentos o buscar ayuda precoz. Se anima a los médicos a actualizar las pruebas de alergia para reflejar nuevos pólenes y mohos locales, a recoger antecedentes de viajes cuando se sospechen infecciones y a proporcionar a los pacientes planes de acción claros que incluyan qué hacer durante episodios de tiempo extremo o días de mala calidad del aire.
Cómo los tratamientos afectan al clima
La revisión aborda luego el impacto climático de la atención respiratoria. Los inhaladores, especialmente los inhaladores presurizados de dosis medida que usan ciertos gases propelentes, contribuyen a las emisiones de efecto invernadero. Una solución propuesta ha sido cambiar a los pacientes a inhaladores en polvo seco, que por lo general tienen menores emisiones en el punto de uso. Pero los autores explican que esa elección no es sencilla. La huella ambiental total de un inhalador incluye materias primas, fabricación, transporte y eliminación, no solo el gas liberado. Algunos pacientes —como niños pequeños, personas mayores o quienes tienen una inhalación débil— dependen de dispositivos presurizados para respirar correctamente. Cambios repentinos y a gran escala pueden alterar el buen control de la enfermedad, aumentar las visitas hospitalarias e incluso elevar las emisiones totales. Un camino más seguro es personalizar la elección del dispositivo y apoyar los esfuerzos de la industria para reformular inhaladores con nuevos propelentes de bajo impacto manteniendo la dosis y la facilidad de uso conocidas.
Por qué un buen control es bueno para el planeta
Un mensaje importante es que el asma o la EPOC mal controlados generan una huella de carbono mucho mayor que la enfermedad bien controlada. Las crisis frecuentes, las visitas a urgencias y las estancias hospitalarias requieren cuidados intensivos en consumo de energía y generan residuos, especialmente en las unidades de cuidados intensivos. La dependencia excesiva de aerosoles de alivio rápido, en lugar de medicamentos preventivos regulares, tanto empeora la salud de los pacientes como aumenta las emisiones por el uso de inhaladores. Los autores sostienen que la estrategia más ecológica es acertar en lo básico: diagnóstico preciso, planes de tratamiento basados en la evidencia, técnica correcta del inhalador y adherencia robusta. Enfoques modernos como inhaladores inteligentes, consultas telemáticas y programas de reciclaje pueden reducir aún más las emisiones sin comprometer la seguridad.
Respirar mejor en un mundo que se calienta
Para concluir, el artículo subraya que el cambio climático y la salud respiratoria están ahora estrechamente vinculados, pero no se debe culpabilizar a los pacientes por necesitar tratamiento. En su lugar, médicos y pacientes deben centrarse en elegir el inhalador y el plan de atención que mejor mantengan los síntomas controlados y prevengan las crisis. Al mismo tiempo, corresponde a gobiernos y compañías farmacéuticas hacer que los inhaladores de bajo carbono sean la opción predeterminada, de modo que proteger el planeta no suponga comprometer la atención. En esencia, ayudar a las personas con asma y EPOC a vivir bien —evitando exacerbaciones y estancias hospitalarias innecesarias— es también una de las formas más potentes en que la medicina respiratoria puede ayudar al clima.
Cita: Agusti, A., Kirk, A., Panigone, S. et al. Climate change and respiratory health: implications for respiratory clinicians in primary and specialist care. npj Prim. Care Respir. Med. 36, 20 (2026). https://doi.org/10.1038/s41533-026-00494-6
Palabras clave: cambio climático, asma, EPOC, inhaladores, contaminación del aire