Clear Sky Science · es
Mecanismos de inhibición de PfDNMT2 y resistencia mediada por PfATP6 frente al candidato antimalárico SC83288 en Plasmodium falciparum
Por qué esto importa para la malaria
A medida que los parásitos de la malaria se vuelven resistentes a los medicamentos actuales, los médicos se quedan sin opciones para tratar una enfermedad que aún mata a cientos de miles de personas cada año, en su mayoría niños pequeños. Este estudio desentraña cómo un fármaco experimental prometedor, denominado SC83288, ataca al parásito de la malaria más letal y cómo el parásito a veces logra defenderse. Comprender tanto el golpe del fármaco como la respuesta del parásito es esencial para convertir a SC83288 en una terapia futura que siga siendo efectiva el mayor tiempo posible. 
Un arma nueva contra un parásito letal
SC83288 surgió de esfuerzos por mejorar un viejo fármaco veterinario y ahora destaca como un potente candidato antimalárico. En pruebas de laboratorio y en modelos animales, elimina rápidamente los parásitos de la sangre a concentraciones muy bajas, incluidas cepas que ya resisten tratamientos de primera línea como las combinaciones basadas en artemisinina y fármacos más antiguos como los antifolatos y las quinolinas. También actúa sobre las etapas del parásito que pueden transmitirse a los mosquitos. Ensayos exhaustivos de seguridad en animales no han mostrado hasta ahora señales preocupantes importantes, lo que posiciona a SC83288 como un candidato realista para ensayos clínicos en humanos.
Cómo el fármaco frena el crecimiento del parásito
Los investigadores siguieron el ciclo de 48 horas del parásito dentro de los glóbulos rojos y aplicaron SC83288 en distintos momentos. Cuando el fármaco estuvo presente durante los dos tercios primeros de ese ciclo, los parásitos dejaron de copiar su ADN y no pudieron dividir sus núcleos, un proceso llamado cariocinesis. Bajo el microscopio, los parásitos tratados se volvieron pequeños y condensados, un sello de células en proceso de muerte, mientras que pasos posteriores, como la formación de parásitos hijos y la salida del glóbulo rojo, no se vieron afectados si la división ya se había completado. Esto ubicó el efecto principal de SC83288 en la ventana crucial en la que el material genético del parásito se duplica en preparación para producir muchos descendientes.
Atacar el centro de control “epigenético” del parásito
Para entender qué afecta SC83288 dentro del parásito, el equipo combinó perfiles de expresión génica, mediciones metabólicas y ensayos enzimáticos directos. Encontraron fuertes indicios de que el fármaco altera la forma en que el parásito usa pequeñas etiquetas químicas para controlar el ADN y el ARN. Los niveles de una molécula donadora clave para esas etiquetas, S‑adenosilmetionina, se desequilibraron, y las marcas globales en ADN y ARN descendieron drásticamente tras el tratamiento. Centrándose en una enzima central, PfDNMT2, que normalmente añade grupos metilo tanto al ADN como a un ARNt específico, los científicos demostraron que SC83288 inhibe directamente su actividad en probeta y en parásitos. Cuando los parásitos fueron modificados genéticamente para producir mucho más PfDNMT2, se volvieron menos sensibles al fármaco, mientras que suministros adicionales de donantes de metilo rescataron parcialmente a los parásitos de los efectos de SC83288. En conjunto, estos resultados apoyan un modelo en el que SC83288 mata al minar la maquinaria epigenética y de expresión génica del parásito, conduciendo a la detención de la replicación del ADN y a la muerte celular. 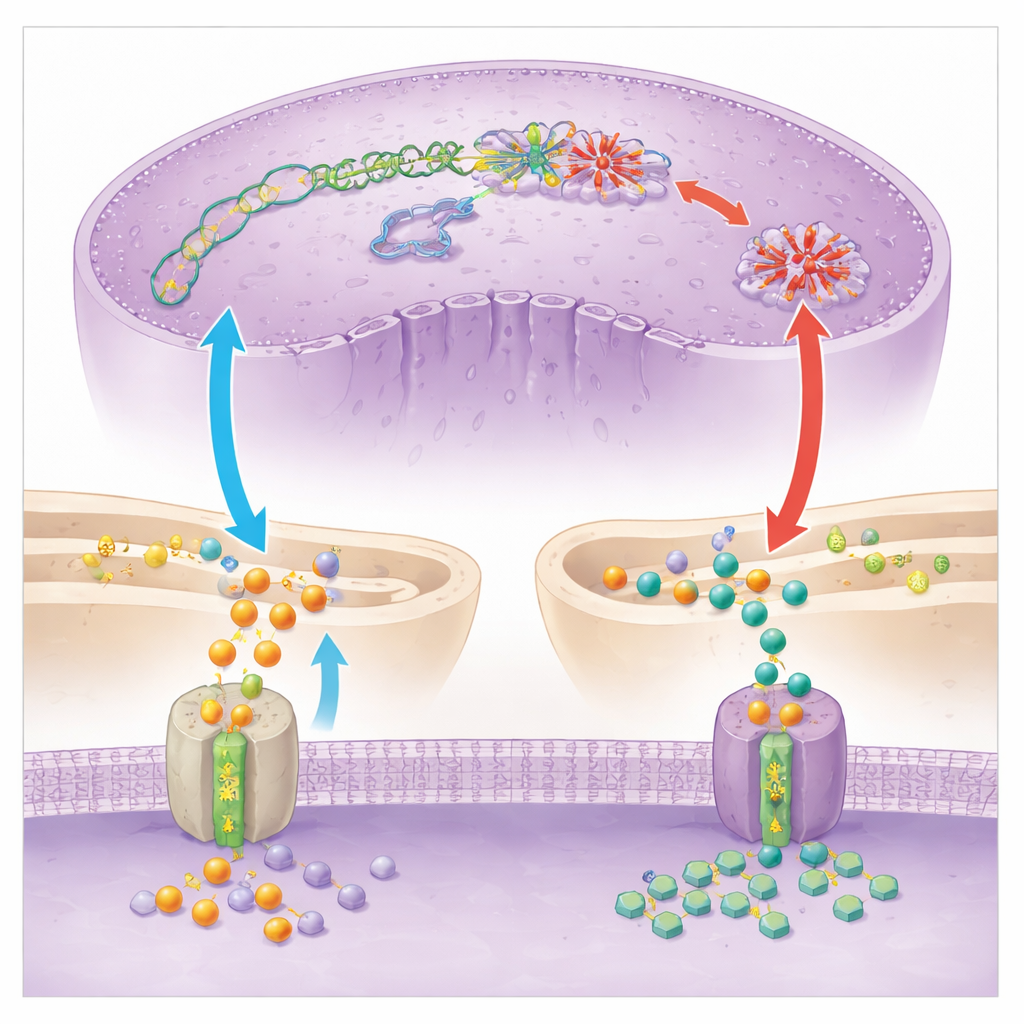
Cómo el parásito esquiva el golpe
Ningún fármaco potente está exento del riesgo de resistencia, y SC83288 no es una excepción. Tras una exposición prolongada en cultivo, algunas líneas de parásitos adquirieron cambios no en la enzima diana PfDNMT2, sino en una bomba de membrana llamada PfATP6, que normalmente ayuda a controlar los niveles de calcio dentro del retículo endoplásmico del parásito, una red de membranas internas. Mediante ingeniería genética, el equipo introdujo una de estas mutaciones en una cepa estándar del parásito y demostró que la volvía aproximadamente mil veces menos sensible a SC83288. Experimentos detallados de transporte en levadura y en parásitos, así como imágenes con una versión fluorescente clicable del fármaco, revelaron la razón: PfATP6 mutante actúa como una aspiradora, alejando a SC83288 del núcleo y llevándolo al retículo endoplásmico. El fármaco aún entra en los glóbulos rojos infectados, pero queda secuestrado en un compartimento donde puede hacer menos daño a los procesos nucleares.
El coste oculto de la resistencia
Aunque la mutación en PfATP6 protege a los parásitos de SC83288, tiene un alto precio. Los parásitos resistentes crecieron mucho más despacio que sus homólogos sin mutación y mostraron un equilibrio de calcio alterado, lo que indica que la bomba modificada realiza mal su función normal. En cultivos mezclados, los parásitos de tipo salvaje con mayor aptitud rápidamente superaron a los mutantes cuando no había fármaco presente. Esto sugiere que, aunque tal resistencia podría surgir bajo una presión farmacológica intensa, es improbable que se propague ampliamente en el campo porque los parásitos resistentes estarían en desventaja siempre que SC83288 no esté presente. Desde la perspectiva de salud pública, este alto coste en aptitud, combinado con la forma novedosa en que el fármaco impacta el sistema de control epigenético del parásito, convierte a SC83288 en un candidato particularmente atractivo en la carrera por adelantarse a la malaria.
Cita: Sanchez, C.P., Duffey, M., Celada, R.V. et al. Mechanisms of PfDNMT2 inhibition and PfATP6-mediated resistance to the antimalarial candidate SC83288 in Plasmodium falciparum. Nat Commun 17, 2327 (2026). https://doi.org/10.1038/s41467-026-70280-y
Palabras clave: resistencia a fármacos contra la malaria, Plasmodium falciparum, terapia epigenética, metilación del ADN, desarrollo de antimaláricos