Clear Sky Science · es
La combinación de inhibidores de PARP y KRASG12D mejora la eficacia terapéutica explotando vulnerabilidades en el CPAD
Por qué importa este estudio
El cáncer de páncreas es uno de los cánceres más mortales y habituales, en gran parte porque suele detectarse tarde y es resistente a los tratamientos estándar. Muchos de estos tumores dependen de una alteración genética concreta llamada KRASG12D, para la cual un nuevo fármaco experimental muestra promesa pero pronto encuentra resistencia. Este estudio plantea una pregunta práctica con implicaciones reales: ¿podemos combinar ese fármaco bloqueador de KRAS con un segundo medicamento para convertir una respuesta breve en un ataque más profundo y duradero contra el cáncer?
Un cáncer terco con un punto débil común
La mayoría de los adenocarcinomas ductales pancreáticos presentan mutaciones en el gen KRAS, que actúa como un pedal del acelerador atascado para el crecimiento celular. Entre ellas, la variante KRASG12D es la más frecuente y la más estrechamente asociada a peor supervivencia. Los investigadores confirmaron, usando grandes bases de datos de cáncer, que los pacientes cuyos tumores tienen esta mutación tienden a tener peores resultados que los que presentan otras alteraciones de KRAS o ninguna. También observaron que los tumores con KRASG12D muestran alta actividad en genes implicados en la reparación del ADN, lo que sugiere que estos cánceres pueden depender de una maquinaria de reparación del ADN potente para sobrevivir al daño constante que acompaña al rápido crecimiento.
Convertir una fortaleza en una debilidad
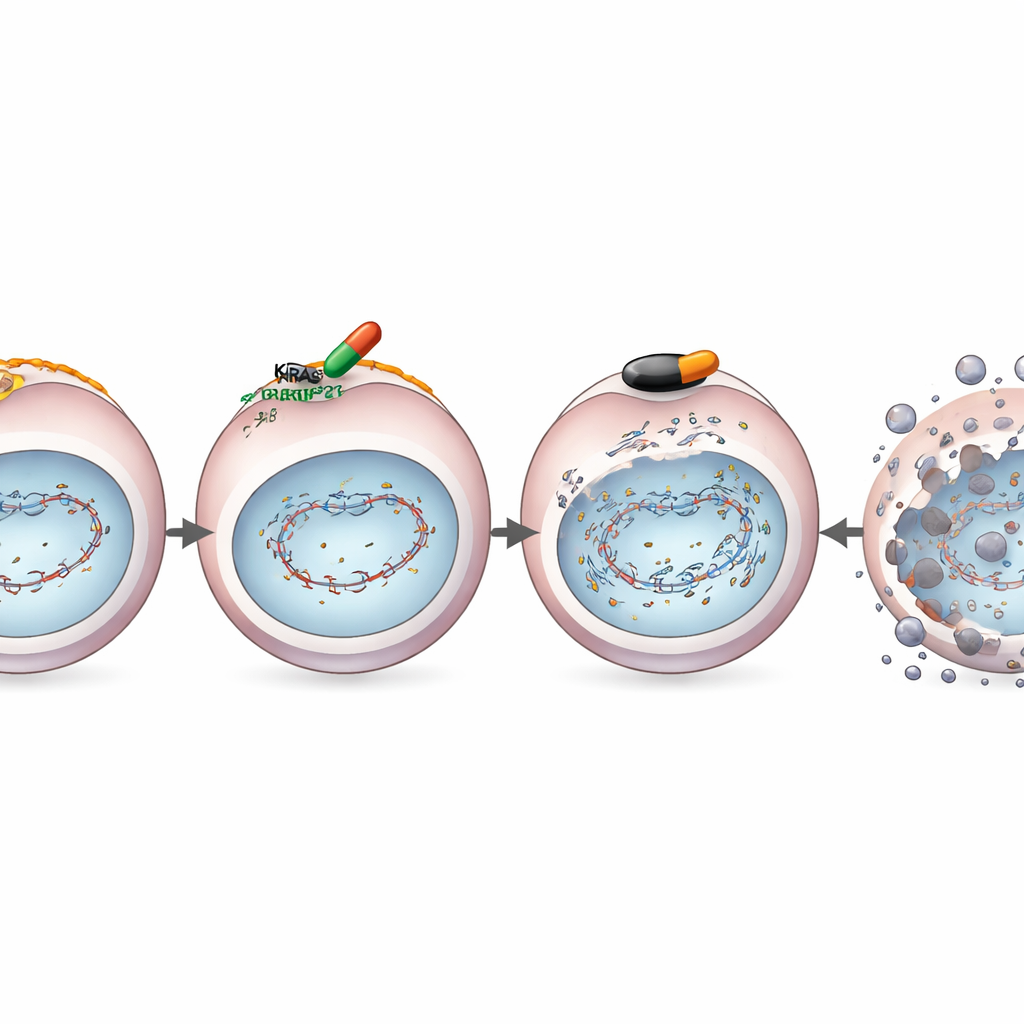
El equipo estudió un fármaco altamente selectivo que bloquea KRASG12D, llamado MRTX1133, en células de cáncer de páncreas cultivadas en el laboratorio. Cuando trataron células con la mutación KRASG12D con este fármaco y posteriormente las expusieron a radiación que daña el ADN, las células tuvieron dificultades para reparar su ADN roto. Pruebas moleculares mostraron la razón: MRTX1133 redujo los niveles de proteínas clave de reparación, incluidas BRCA1 y RAD51, que normalmente ayudan a arreglar las peligrosas roturas de doble cadena del ADN. Ensayos específicos de reporte confirmaron que las células se habían vuelto “deficientes en recombinación homóloga”: en términos sencillos, perdieron uno de sus sistemas de reparación del ADN más precisos.
Combinar dos fármacos dirigidos para un golpe más potente
La pérdida de esta vía de reparación es precisamente el tipo de fallo que hace a las células vulnerables a otra clase de fármacos llamados inhibidores de PARP, ya usados en algunos cánceres de mama y ovario. Por ello, los investigadores combinaron MRTX1133 con el inhibidor de PARP olaparib en células de cáncer de páncreas con KRASG12D y en modelos murinos. En varias líneas celulares, la pareja de fármacos actuó de forma mucho más eficaz que cada uno por separado, matando más células cancerosas y reduciendo drásticamente su capacidad para formar nuevas colonias. En ratones con tumores pancreáticos humanos o murinos con KRASG12D, el tratamiento combinado redujo los tumores de forma más profunda y duradera que los fármacos individuales, e inducía más daño en el ADN y muerte celular tumoral al microscopio, mientras preservaba las células normales.
Funciona incluso cuando aparece resistencia
Los fármacos dirigidos como MRTX1133 suelen fallar porque los tumores reconfiguran sus circuitos de crecimiento y restauran la señalización por rutas alternativas. El equipo creó deliberadamente líneas celulares cancerosas que habían adquirido resistencia a los efectos anti‑proliferativos de MRTX1133. Sorprendentemente, incluso en estas células resistentes, el fármaco seguía reduciendo BRCA1, RAD51 y proteínas de reparación relacionadas, manteniendo la debilidad en la reparación del ADN. Como resultado, la combinación de MRTX1133 con olaparib continuó mostrando una potente y cooperativa eliminación de células cancerosas en cultivos y en ratones con tumores resistentes. Esto sugiere que la combinación ataca una vulnerabilidad fundamental que persiste aun cuando reaparecen las vías clásicas de resistencia.
Activando el sistema inmunitario
Más allá de dañar directamente las células tumorales, el tratamiento combinado también remodeló el microambiente tumoral. Usando secuenciación de ARN a nivel de célula única y citometría de flujo en ratones inmunocompetentes, los investigadores hallaron que la terapia combinada atrajo más células T CD8 citotóxicas y células T CD4 ayudadoras al tumor y las empujó hacia un estado más agresivo, de tipo “efector”, a la vez que reducía señales de agotamiento de las células T. Cuando se eliminaron experimentalmente las células CD8, el beneficio de la pareja de fármacos se redujo, mostrando que el ataque inmunitario es una parte importante del efecto global. En otras palabras, la estrategia no solo rompe el tumor desde dentro al dañar la reparación del ADN, sino que también invita al sistema inmunitario a sumarse a la lucha.
Qué podría significar para los pacientes
Aunque el fármaco específico contra KRASG12D probado aquí ya no sigue avanzando clínicamente, el estudio transmite un mensaje claro: bloquear selectivamente KRASG12D puede crear una debilidad específica en la reparación del ADN que hace a los tumores pancreáticos exquisitamente sensibles a los inhibidores de PARP, y esto se mantiene incluso después de que surja resistencia al propio fármaco contra KRAS. Futuros medicamentos dirigidos a KRASG12D podrían combinarse con inhibidores de PARP, y quizá con inmunoterapias, para convertir una mutación antaño “no tratable” en una oportunidad de tratamiento a medida para la gran fracción de pacientes con cáncer de páncreas cuyos tumores presentan este cambio genético.
Cita: Xu, X., Chen, X., Xu, R. et al. Combination of PARP and KRASG12D inhibitors enhances therapeutic efficacy by exploiting vulnerabilities in PDAC. Nat Commun 17, 3118 (2026). https://doi.org/10.1038/s41467-026-69695-4
Palabras clave: cáncer de páncreas, KRASG12D, inhibidor de PARP, reparación del ADN, terapia combinada