Clear Sky Science · es
El fenotipo de las células T circulantes reactivas al tumor predice la respuesta a inhibidores del punto de control inmunitario en el cáncer de pulmón no microcítico
Por qué importan las pistas en la sangre sobre el cáncer
La mayoría sabe que el sistema inmunitario puede, en ocasiones, reconocer y atacar el cáncer. Lo que resulta menos evidente es que pistas importantes sobre si un paciente se beneficiará de la inmunoterapia moderna pueden ocultarse en un sencillo análisis de sangre. Este estudio se centra en un grupo raro de células inmunitarias en el torrente sanguíneo de personas con cáncer de pulmón no microcítico y muestra que su “apariencia” y comportamiento pueden prever la eficacia de los fármacos inhibidores del punto de control inmunitario.
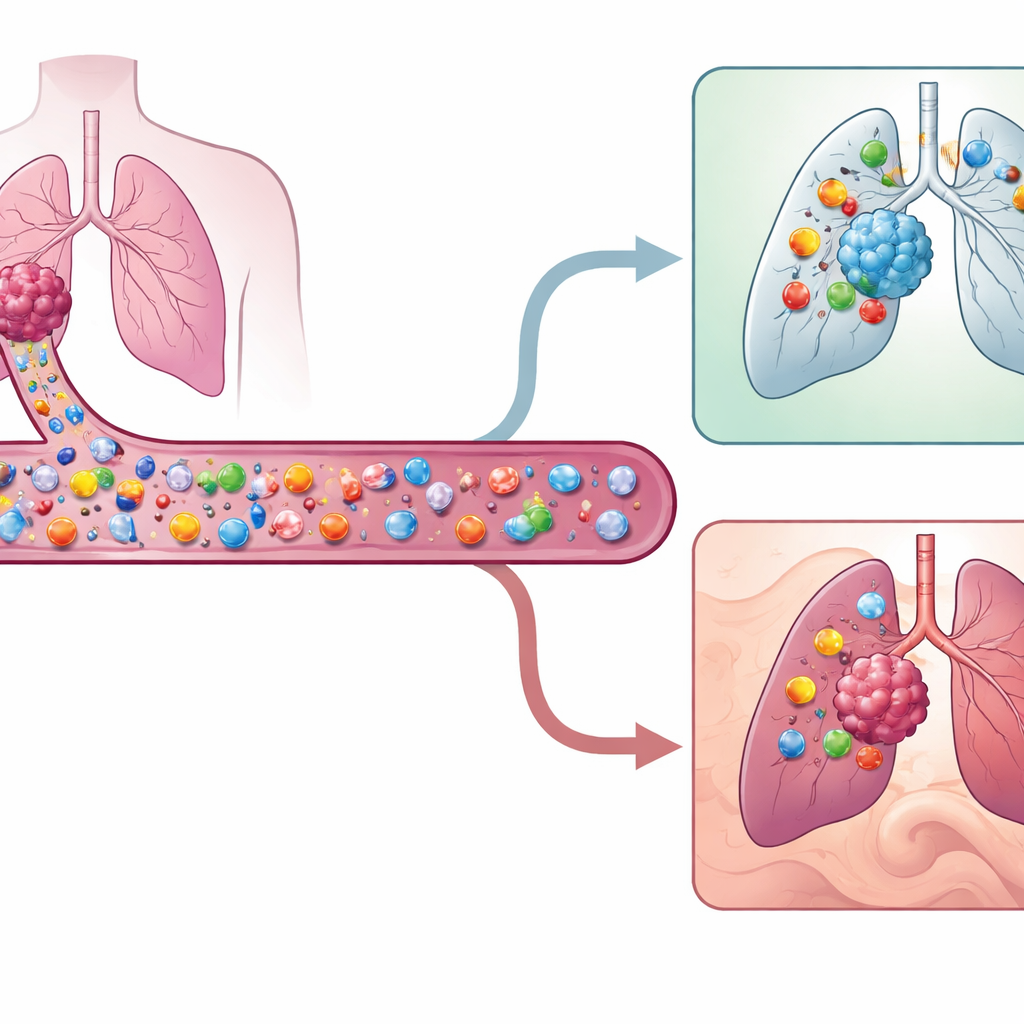
Células cazadoras especiales en la sangre
Los tumores llevan señales moleculares que los señalan como anormales. Ciertas células blancas, llamadas células T, pueden reconocer esas señales y destruir las células tumorales. Pero no todas las células T dentro de un tumor reconocen realmente el cáncer; muchas son meros espectadores que responden a infecciones previas. Los investigadores se propusieron encontrar y caracterizar a las verdaderas células T cazadoras de tumores que circulan en la sangre en lugar de estar ya en el tumor. Estas células T circulantes reactivas al tumor son extremadamente raras—con frecuencia menos de una de cada mil células T—por lo que el equipo empleó un perfilado genético y proteico de una sola célula de alta resolución para detectarlas en nueve pacientes con cáncer de pulmón no microcítico en estadio temprano.
Una huella para las células T que combaten el cáncer
Para vincular las células T de la sangre con las del tumor, los científicos usaron la secuencia única del receptor de cada célula T como una especie de código de barras. Si una célula T en sangre compartía el mismo receptor que una célula infiltrante del tumor con un patrón génico conocido por ser reactivo al tumor, se etiquetaba como reactiva al tumor en sangre. Estas células circulantes mostraron una huella superficial distintiva: tendían a portar proteínas llamadas CD49a, CD49b y HLA-DR, y a carecer de una proteína asociada a células naïve, CD45RA. En conjunto, esta combinación—CD49a o CD49b altos, HLA-DR alto y CD45RA bajo—marcaba un subconjunto hasta ahora no reconocido de células T de memoria activadas y con tendencia a migrar a tejidos, preparadas para entrar en los tumores. El equipo también derivó una firma génica de 140 genes que separa a estos raros cazadores de otras células T sanguíneas con mayor precisión que métodos previos desarrollados para otros cánceres.
De exploradores en estadio temprano a combatientes agotados
Al reconstruir las probables trayectorias de desarrollo desde la sangre hasta el tumor, los investigadores hallaron que las células T circulantes reactivas al tumor se parecen a progenitores—células en una etapa anterior—con niveles más altos de genes vinculados a la supervivencia a largo plazo y niveles más bajos de genes relacionados con el agotamiento que sus contrapartes ya presentes en los tumores. Una vez en el tumor, estas células adquieren gradualmente más signos de fatiga y de residencia tisular. Curiosamente, incluso en la sangre ya muestran rasgos de células adaptadas a vivir en tejidos, lo que sugiere que están preparadas para dirigirse a sitios inflamados o cancerosos en lugar de deambular ampliamente por el cuerpo.
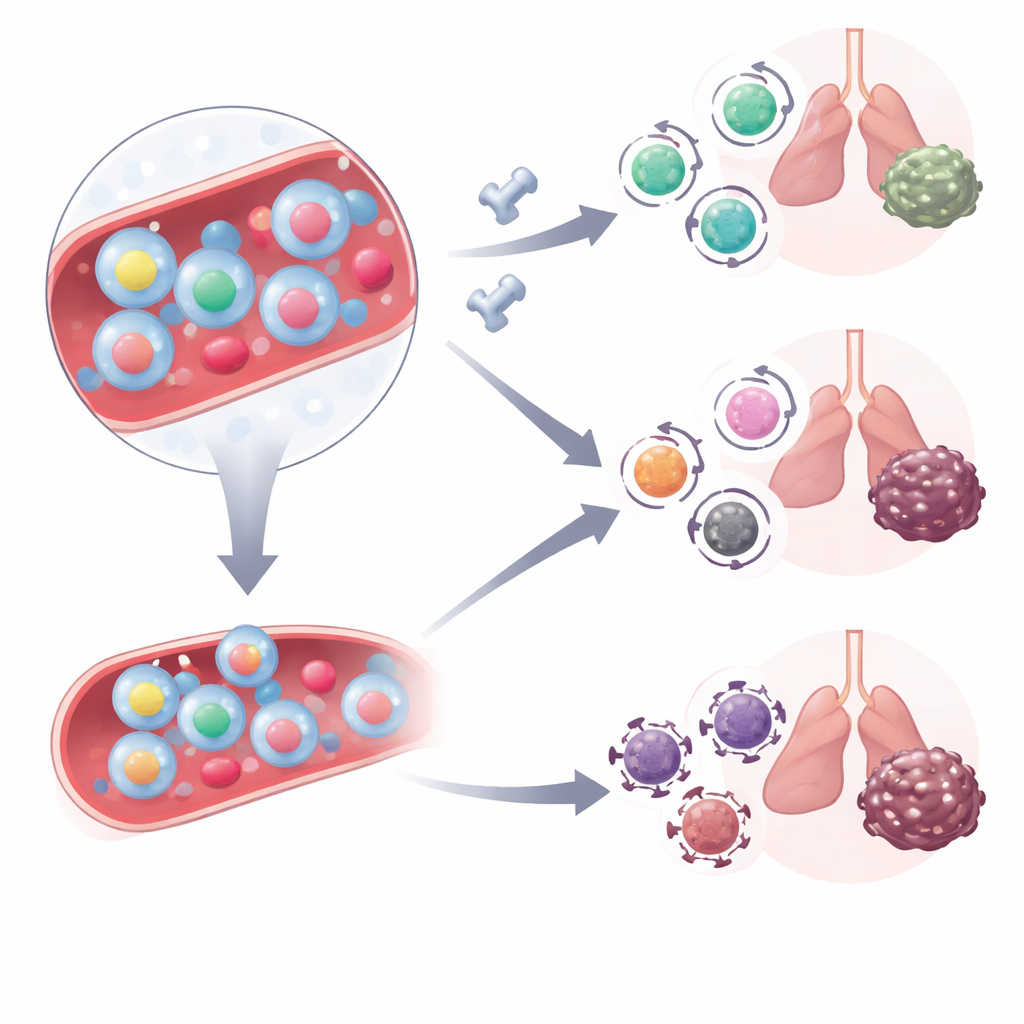
Cómo cambian estas células con el tratamiento
El equipo preguntó a continuación cómo se comportan estos cazadores tumorales circulantes cuando los pacientes reciben inhibidores del punto de control inmunitario que bloquean la vía PD-1. Analizaron células T en sangre de otro grupo de pacientes con cáncer de pulmón antes y justo después de iniciar un tratamiento combinado de bloqueo de PD-1 y quimioterapia. Antes del tratamiento, tanto los respondedores como los no respondedores tenían cantidades similares de células reactivas al tumor en sangre, pero su calidad difería. En los no respondedores, estas células portaban con más frecuencia altos niveles de CD38, una molécula asociada al estrés metabólico y a la resistencia a la terapia anti–PD-1. Tras la primera dosis del tratamiento, las células reactivas al tumor en los respondedores evolucionaron hacia un estado de memoria efectora similar a células madre—células que combinan capacidad citotóxica con la aptitud para persistir—mientras que en los no respondedores permanecían en un estado más altamente activado.
Pruebas en animales y validación en el mundo real
Para confirmar que estos marcadores realmente señalan células específicas del cáncer, los científicos usaron un modelo murino de melanoma diseñado para expresar un objetivo artificial que puede seguirse con una sonda molecular “tetrámero”. En estos ratones, las células T que reconocían el objetivo artificial en sangre estaban fuertemente enriquecidas entre las células que mostraban el mismo trío de marcadores superficiales observado en pacientes humanos. Tras el bloqueo de PD-L1, estas células reactivas al tumor en ratones perdieron algunos de sus marcadores de activación mientras seguían funcionalmente activas, reflejando el cambio observado en los respondedores humanos. Finalmente, en un grupo mayor de 70 pacientes con cáncer de pulmón tratados con terapia de control de puntos de verificación, dos mediciones sanguíneas destacaron: los pacientes que iniciaron el tratamiento con menos células reactivas al tumor con alto CD38 y que mostraron una caída en la población definida por marcadores de activación tras la primera dosis disfrutaron de periodos mucho más largos antes de que su cáncer progresara.
Qué significa esto para los pacientes
En términos sencillos, este trabajo muestra que un pequeño conjunto de células T “élite” cazadoras de cáncer en el torrente sanguíneo lleva pistas importantes sobre cómo responderá una persona a la inmunoterapia. No es tanto cuántas de estas células hay lo que importa más, sino si están metabólicamente sanas y son capaces de transitar hacia un estado de larga duración similar a células madre una vez que los inhibidores del punto de control liberan sus frenos. Pruebas sanguíneas sencillas que analicen los patrones superficiales y el estado de activación de estas raras células podrían, con refinamientos adicionales, ayudar a los médicos a predecir quién tiene más probabilidades de beneficiarse de los inhibidores del punto de control inmunitario y orientar el desarrollo de nuevos tratamientos basados en células T extraídas directamente de la sangre.
Cita: Ito, K., Iida, K., Hirano, T. et al. Phenotype of circulating tumor-reactive T cells predicts immune checkpoint inhibitor response in non-small cell lung cancer. Nat Commun 17, 2856 (2026). https://doi.org/10.1038/s41467-026-69680-x
Palabras clave: células T reactivas al tumor, terapia con inhibidores del punto de control inmunitario, cáncer de pulmón no microcítico, biomarcadores en sangre, agotamiento de las células T