Clear Sky Science · es
La deshidrogenasa de fosfoglicerato y la reprogramación de la serina agravan la hiperinflamación de macrófagos en la neumonía por Pseudomonas aeruginosa en ratones
Cuando los defensores del cuerpo van demasiado lejos
La neumonía causada por la bacteria Pseudomonas aeruginosa es notoriamente difícil de tratar, especialmente en personas con pulmones debilitados. Los antibióticos atacan al microbio, pero esta enfermedad suele ser mortal no solo por las bacterias, sino porque la propia respuesta inmune del organismo se descontrola. Este estudio revela cómo un único “interruptor” metabólico dentro de las células inmunitarias puede convertirlas de beneficiosas en dañinas, y sugiere que ajustar la dieta o el metabolismo celular podría calmar la inflamación pulmonar potencialmente mortal.
Una danza peligrosa entre germen y sistema inmune
Pseudomonas aeruginosa es una bacteria gramnegativa común que puede invadir las vías respiratorias inferiores y desencadenar neumonía severa. Normalmente, células inmunitarias residentes en el pulmón llamadas macrófagos patrullan los alvéolos, engullendo invasores y dando la alarma con señales químicas. Pero cuando la carga bacteriana es alta, estas células reclutan gran número de macrófagos de refuerzo desde el torrente sanguíneo. El resultado puede ser una tormenta de moléculas inflamatorias que dañan el delicado tejido pulmonar, perjudican los procesos de reparación y, en casos graves, conducen a insuficiencia respiratoria y muerte. Los autores se preguntaron si el metabolismo interno de estos macrófagos podría estar impulsando esta sobrerreacción dañina.
Una enzima metabólica en el punto de mira
El equipo se centró en una enzima llamada deshidrogenasa de fosfoglicerato (PHGDH), una puerta de entrada clave a la vía que las células usan para fabricar el aminoácido serina a partir de glucosa. En modelos murinos de infección pulmonar por Pseudomonas, los niveles y la actividad de PHGDH aumentaron bruscamente en los pulmones, especialmente en los macrófagos. Cuando los ratones recibieron un inhibidor de PHGDH de pequeña molécula, o cuando el gen de PHGDH se eliminó específicamente en células mieloides (que incluyen macrófagos), los animales evolucionaron mejor: sobrevivieron más tiempo, tuvieron menos lesión pulmonar, presentaron menos bacterias y produjeron menores cantidades de potentes citoquinas inflamatorias como interleucina‑6 e interleucina‑1β. A nivel celular, bloquear PHGDH desplazó a los macrófagos fuera de un estado fuertemente proinflamatorio sin favorecer el fenotipo contrario de reparación de heridas.
Alimentando el fuego: la serina y un circuito de señalización sobreactivado
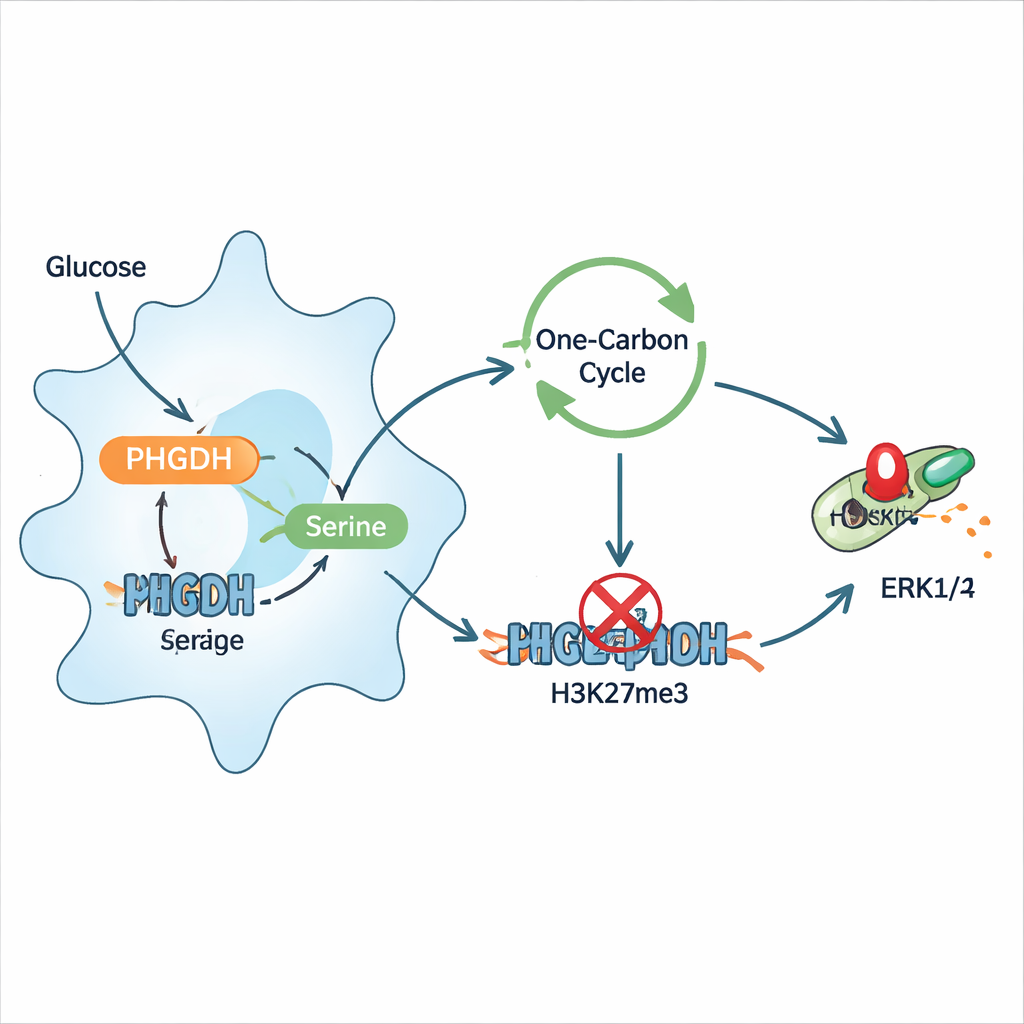
Investigando más a fondo, los investigadores mostraron que la infección reprograma a los macrófagos para canalizar más glucosa hacia la producción de serina, y que esta serina a su vez empeora la inflamación. La serina adicional provocó que los macrófagos secretaran más citoquinas inflamatorias y expresaran más marcadores de activación en la superficie, mientras que dietas restringidas en serina protegieron a los ratones infectados y redujeron el recuento bacteriano. Mecanísticamente, la serina alimentó un ciclo metabólico de «un carbono» que ayuda a suministrar los grupos metilo de la célula, etiquetas químicas usadas en la regulación epigenética. Esto aumentó una marca específica de histonas, la trimetilación de H3K27, cerca del gen de una proteína freno llamada DUSP4, que normalmente ayuda a apagar la vía de señalización ERK1/2. Cuando DUSP4 quedó suprimida, ERK1/2 permaneció activada, amplificando las señales inflamatorias. Inhibir PHGDH o disminuir la serina revirtió esta cadena, restauró DUSP4 y redujo la fosforilación de ERK1/2.
Reequilibrar macrófagos sin afectar la defensa
De forma importante, bajar la actividad de PHGDH no paralizó simplemente el sistema inmune. De hecho, los macrófagos carentes de PHGDH fueron mejores para fagocitar y matar Pseudomonas al inicio de la infección, aun cuando producían menos citoquinas dañinas. Transferir estos macrófagos deficientes en PHGDH a ratones normales mejoró los resultados tras el desafío bacteriano, lo que subraya que los beneficios provinieron de reprogramar la respuesta del huésped más que de atacar directamente al microbio. El trabajo también sugiere que dietas ricas en serina podrían favorecer involuntariamente la hiperinflamación durante neumonías bacterianas severas, mientras que una restricción controlada de serina podría ofrecer una vía para moderar el daño pulmonar excesivo.
Qué significa esto para tratar la neumonía difícil de curar
En términos accesibles, este estudio revela que algunos macrófagos en la neumonía por Pseudomonas queman azúcar de una forma que produce serina extra, y que este desvío metabólico bloquea su maquinaria inflamatoria en sobrecarga. Al bloquear la enzima PHGDH o limitar la serina, los investigadores pudieron calmar esta sobrerreacción, proteger el tejido pulmonar y aun así permitir que las células inmunitarias eliminasen las bacterias. Aunque el trabajo se realizó en ratones y está lejos del uso clínico, plantea una idea prometedora: combinar antibióticos tradicionales con fármacos o enfoques dietéticos que ajusten sutilmente el metabolismo de las células inmunitarias podría convertir un fuego inmunitario destructivo en una llama controlada que combata las bacterias.
Cita: Chen, R., Zeng, R., Shi, M. et al. Phosphoglycerate dehydrogenase-mediated serine reprogramming aggravates macrophage hyperinflammation in murine Pseudomonas aeruginosa pneumonia. Nat Commun 17, 1944 (2026). https://doi.org/10.1038/s41467-026-69539-1
Palabras clave: neumonía por Pseudomonas, metabolismo de macrófagos, biosíntesis de serina, inflamación pulmonar, PHGDH