Clear Sky Science · es
Dirigir la NHEJ activa la señalización STING mediante la degradación de MYC para potenciar la inmunidad antitumoral en el CCPP
Por qué importa esta investigación
El cáncer de pulmón de células pequeñas es uno de los más letales; la mayoría de los pacientes vive menos de un año tras el diagnóstico. Paradójicamente, estos tumores acumulan muchas mutaciones en el ADN que, en teoría, deberían hacerlos fáciles de detectar por el sistema inmunitario, pero en la práctica responden mal a las inmunoterapias modernas. Este estudio descubre un freno molecular oculto que impide que el sistema inmune reconozca estos tumores y muestra cómo apagar una proteína clave de reparación del ADN puede convertir estos cánceres de inmunológicamente “fríos” a “calientes”, permitiendo que los tratamientos existentes funcionen mucho mejor.
Un interruptor de reparación oculto en los tumores pulmonares
Los investigadores empezaron examinando datos genéticos de más de 179.000 tumores humanos de 24 tipos de cáncer. Se centraron en una vía de reparación del ADN llamada unión por extremos no homólogos (NHEJ), que repara roturas peligrosas en las hebras de ADN. Un controlador central de esta vía, una proteína denominada DNAPKcs (codificada por el gen PRKDC), resultó estar inusualmente alta en el cáncer de pulmón de células pequeñas. Entre miles de muestras de tumores pulmonares, los casos de células pequeñas mostraron la actividad más intensa de este interruptor de reparación. Los pacientes cuyos tumores presentaban los niveles más altos de PRKDC vivieron menos tiempo y tenían menos probabilidades de beneficiarse de la quimioterapia estándar y de los fármacos inhibidores de puntos de control inmunitario, lo que sugiere que DNAPKcs ayuda a los tumores a sobrevivir tanto al daño del ADN como al ataque inmunitario.
Del daño al ADN a una alarma interna
Para ver qué ocurre cuando se apaga este interruptor de reparación, el equipo empleó tanto fármacos como herramientas de silenciamiento génico para bloquear DNAPKcs en paneles de células de cáncer de pulmón de células pequeñas y en modelos tumorales en ratones. En muchos de estos modelos, especialmente en los que se parecen a subtipos humanos con alta actividad del oncogén MYC, los inhibidores de DNAPKcs redujeron drásticamente el crecimiento celular tumoral e incluso hicieron disminuir tumores derivados de pacientes en ratones. A nivel celular, bloquear DNAPKcs condujo a una acumulación de ADN roto, visible como puntos de un marcador de daño dentro del núcleo y como pequeños cuerpos extra de ADN denominados micronúcleos. Estos fragmentos de ADN se filtraron al citoplasma de la célula, donde pueden ser detectados como señales de peligro.
Activando el sistema de alarma “viral” de la célula
El ADN suelto en un lugar inapropiado suele ser indicio de infección viral. Las células lo detectan mediante un sensor llamado cGAS, que activa una vía de alarma en aval denominada STING. Los autores mostraron que tras la inhibición de DNAPKcs, cGAS se agrupó en los micronúcleos, STING se activó y se desencadenó una cascada de moléculas estimuladoras de la respuesta inmune. Las células produjeron más interferones de tipo I y II y quimiocinas que atraen células inmunitarias. También aumentó la expresión en superficie de proteínas “bandera” clave (moléculas MHC de clase I), que ayudan a las células inmunitarias a reconocer antígenos tumorales. Cuando la vía STING fue bloqueada químicamente o silenciada genéticamente, estos cambios desaparecieron en gran medida y los efectos antitumorales de la inhibición de DNAPKcs fueron mucho más débiles, subrayando que este sistema de alarma interno es esencial para la respuesta.
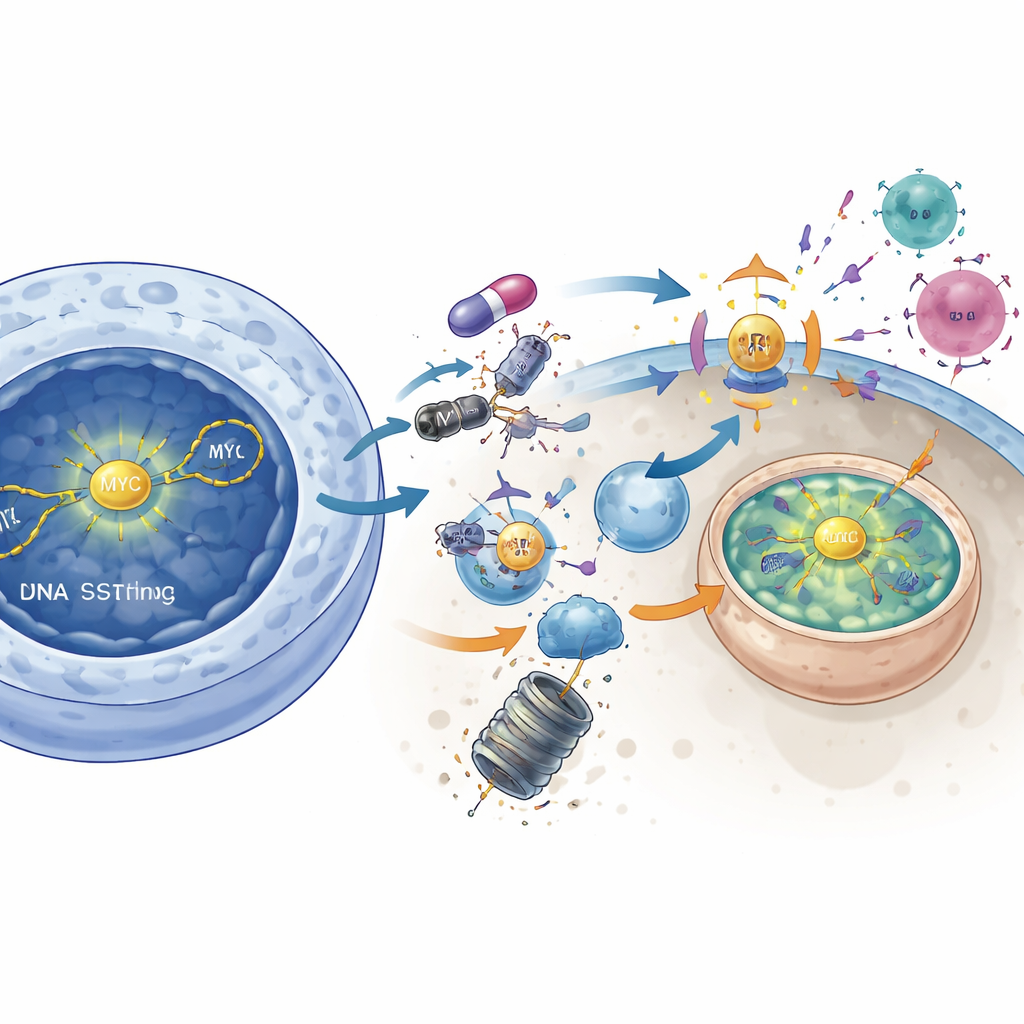
Desarmar MYC para desvelar el tumor
El estudio vincula además a DNAPKcs con el potente impulsor del crecimiento MYC, una proteína considerada durante mucho tiempo “no diana”. En tumores con alta actividad de MYC, la inhibición de DNAPKcs redujo la señalización activa de AKT y liberó un freno molecular sobre otra enzima, GSK3β. Una vez activada, GSK3β marcó a MYC para su destrucción, provocando la caída de los niveles de proteína MYC. Reducir directamente MYC mediante herramientas genéticas imitó muchos de los efectos de activación inmune de la bloqueo de DNAPKcs: aumentó la señalización STING, se activaron genes de interferón y creció la expresión de MHC de clase I. Por el contrario, forzar a las células a producir en exceso MYC borró en gran medida el impacto potenciador de la inmunidad del inhibidor de DNAPKcs. Esto sugiere que DNAPKcs normalmente ayuda a estabilizar MYC, y que empujar a MYC hacia la degradación es un paso clave para despertar la inmunidad antitumoral.
De tumores “fríos” a “calientes” en modelos vivos
En modelos murinos inmunocompetentes que se parecen estrechamente al cáncer de pulmón de células pequeñas humano, el tratamiento con un inhibidor de DNAPKcs en solitario ralentizó o redujo significativamente los tumores. Es importante destacar que combinar el inhibidor con un fármaco anti–PD-L1 existente transformó tumores previamente resistentes, llevando a una regresión tumoral drástica y, en algunos casos, a la desaparición completa. Un perfil inmunitario detallado mostró que la inhibición de DNAPKcs aumentó las células CD8 T citotóxicas, estimuló macrófagos M1 proinflamatorios, redujo las células T supresoras y elevó los niveles de MHC de clase I en los tumores. Eliminar las células CD8 o desactivar STING revirtió estos beneficios, confirmando que la terapia actúa convirtiendo al tumor en un faro para el ataque inmunitario más que matando únicamente las células cancerosas por sí sola.
Qué significa esto para los pacientes
En conjunto, estos resultados revelan a DNAPKcs como un coordinador central tanto de la reparación del ADN como de la evasión inmune en el cáncer de pulmón de células pequeñas. Al bloquear DNAPKcs, los tumores acumulan daño en el ADN, MYC se desestabiliza, se activa la alarma cGAS–STING y se ponen en marcha las vías de interferón y de presentación de antígenos. Esta cadena de eventos convierte tumores inmunológicamente silenciosos en otros que responden con fuerza al bloqueo de puntos de control y a la quimioterapia en modelos preclínicos. Aunque son necesarios ensayos clínicos, el trabajo sugiere que los inhibidores de DNAPKcs ya existentes podrían combinarse con inmunoterapia para ofrecer a los pacientes con este cáncer agresivo una mejor probabilidad de control duradero.
Cita: Chakraborty, S., Elliott, A., Sen, U. et al. Targeting NHEJ activates STING signaling through MYC degradation to boost antitumor immunity in SCLC. Nat Commun 17, 2597 (2026). https://doi.org/10.1038/s41467-026-69262-x
Palabras clave: cáncer de pulmón de células pequeñas, inhibición de la reparación del ADN, vía STING, degradación de MYC, inmunoterapia tumoral