Clear Sky Science · es
La partición ecológica permite la cooperación entre fagos y antibióticos en una infección humana por Pseudomonas
Por qué importa esta historia de gérmenes y virus
Para las personas con fibrosis quística, las infecciones pulmonares pueden convertirse en una lucha de por vida que los antibióticos convencionales acaban por no ganar. Este estudio sigue a un paciente mayor cuya infección por una Pseudomonas resistente dejó de responder a muchos fármacos. Los médicos añadieron a su tratamiento virus cuidadosamente preparados que atacan específicamente estas bacterias, llamados fagos. Al rastrear no solo los síntomas sino también los microbios y las respuestas inmunitarias dentro de sus pulmones a lo largo del tiempo, los investigadores muestran cómo los antibióticos, los fagos y las propias defensas del paciente trabajaron juntos para domesticar —aunque no borrar por completo— una infección peligrosa.
Un pulmón atrapado en un largo empate
En la fibrosis quística avanzada, las vías respiratorias están espesas por mucosidad y las Pseudomonas se instalan a largo plazo. Con los años se dividen en distintas formas: algunas envueltas en moco, menos agresivas pero más accesibles para los antibióticos; otras desnudas, de crecimiento rápido y altamente resistentes a fármacos. En este paciente coexistían dos subpoblaciones de ese tipo. Los antibióticos de primera línea ayudaron brevemente pero tuvieron que suspenderse por daño renal. Un segundo fármaco, ciprofloxacino, mejoró algo la respiración pero permitió que las bacterias más resistentes y robustas se dispararan. En lugar de una infección simple, el pulmón se había convertido en un mosaico de nichos bacterianos que respondían de forma muy distinta al mismo medicamento.
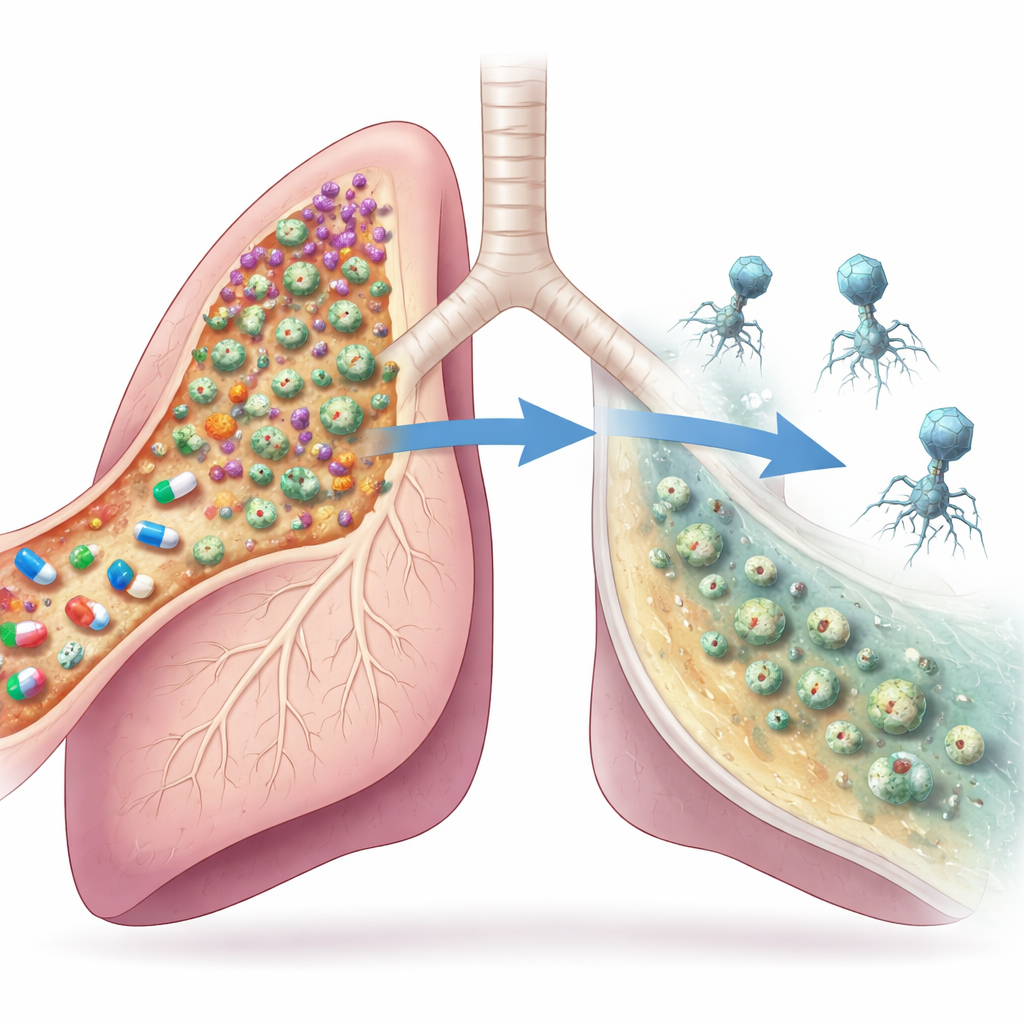
Los virus se alían con los fármacos
Para inclinar la balanza, los clínicos introdujeron por vía intravenosa un cóctel de dos fagos junto con ciprofloxacino. En días, la función pulmonar del paciente mejoró más allá de lo logrado solo con antibióticos, las tomografías mostraron vías respiratorias más despejadas y las medidas de atrapamiento aéreo disminuyeron en varias regiones pulmonares. A nivel microscópico, el número total de células de Pseudomonas en el esputo subió primero y luego cayó más de diez veces en el transcurso de una semana. La mezcla bacteriana también cambió: las células de crecimiento rápido y resistentes colapsaron, mientras que las mucoides, menos virulentas, volvieron a dominar a un nivel global más bajo. En lugar de eliminar cada bacteria, el tratamiento empujó la infección hacia un estado crónico más silencioso con el que el cuerpo del paciente podía convivir.
Una guerra oculta entre fagos e inmunidad
Los investigadores también secuenciaron material genético viral en el esputo para seguir el destino de los dos fagos terapéuticos. Un fago prosperó al principio, multiplicándose en las vías respiratorias y siguiendo de cerca el colapso del grupo bacteriano agresivo. El otro apenas arrancó. Los análisis de sangre revelaron por qué: el paciente ya tenía anticuerpos que reconocían a uno de los fagos y rápidamente generó más, neutralizándolo casi en cuanto comenzó el tratamiento. Los anticuerpos contra el fago más exitoso aparecieron más tarde, después de que este se hubiera expandido en los pulmones, y luego aumentaron constantemente, reduciendo finalmente también su actividad. Durante todo este periodo, las medidas estándar de inflamación se mantuvieron aceptables, lo que muestra que la respuesta inmune limitó la acción de los fagos sin provocar reacciones perjudiciales.
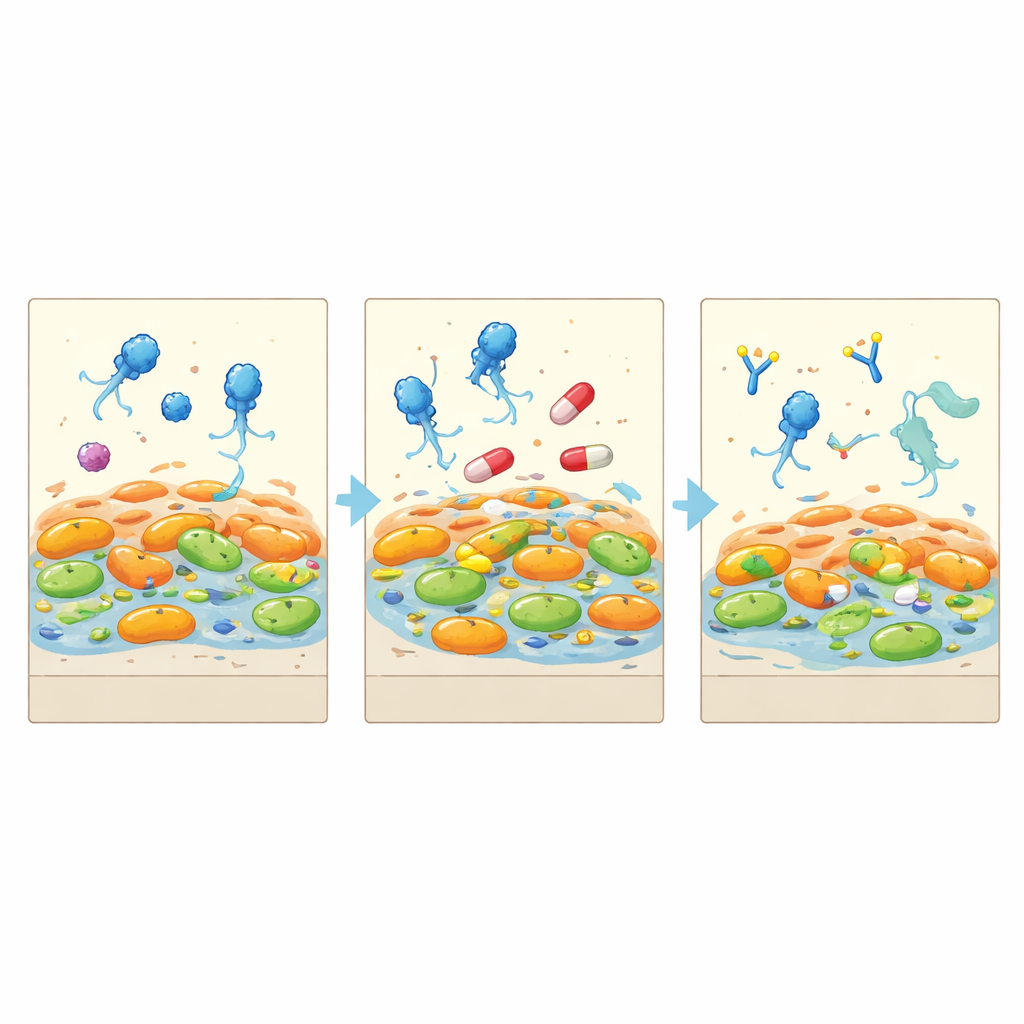
Cómo cambiaron las bacterias para sobrevivir
Al aislar bacterias antes, durante y después de la terapia y leer sus genomas, el equipo mostró que la infección provenía de una única línea de Pseudomonas de larga duración que se había fragmentado en múltiples ramas. Bajo el ataque de los fagos, algunas células resistentes a fármacos desaparecieron por completo, mientras que otras remodelaron sus moléculas de superficie para bloquear la entrada de fagos. Estas supervivientes pagaron un precio: crecían entre un 25 y un 40 por ciento más despacio y mostraban signos moleculares de adaptarse al estrés en lugar de a una expansión rápida. Mientras tanto, las bacterias mucoides siguieron su propio camino evolutivo, potenciando bombes de expulsión de fármacos y recubrimientos gruesos que las hacían menos expuestas naturalmente a los fagos. El resultado no fue una toma de control por un “superbicho”, sino una comunidad sesgada hacia formas más lentas y menos dañinas.
Una nueva forma de pensar el tratamiento combinado
Al examinar los datos clínicos, microbianos e inmunitarios, los autores sostienen que la recuperación del paciente no surgió de una “super‑matanza” simple con fármaco y fago. En cambio, antibióticos y fagos actuaron en diferentes rincones del paisaje infeccioso. Los fármacos químicos recortaron de forma amplia las bacterias más accesibles y calmaron la inflamación, mientras que los fagos se dirigieron a los bolsillos ocultos y resistentes a fármacos que impulsaban el brote. A medida que aumentaban anticuerpos y defensas bacterianas, la actividad fagica decayó naturalmente, dejando atrás una comunidad reorganizada y de menor riesgo que el sistema inmune del paciente podía controlar. Los autores llaman a esta estrategia coordinada pero no estrictamente sinérgica “quimio‑bioterapia”: usar químicos y virus vivos juntos para remodelar el ecosistema de la infección de modo que el control duradero, más que la erradicación total, sea posible.
Qué significa esto para la atención futura
Para las personas con infecciones de difícil tratamiento, especialmente en fibrosis quística, este caso sugiere que los fagos pueden funcionar como verdaderos medicamentos biológicos dentro del cuerpo humano, incluso cuando se administran por vía intravenosa y frente a defensas inmunitarias. También subraya que el éxito puede depender menos de arrasar con cada microbio que de orientar todo el sistema —bacterias, virus e inmunidad del huésped— hacia una configuración más estable y menos dañina. Si se confirma en estudios más amplios, esta visión basada en el ecosistema del tratamiento podría orientar cómo programamos y dosificamos fagos junto con antibióticos, y cómo tenemos en cuenta los virus residentes y el panorama de anticuerpos de cada paciente al diseñar terapias personalizadas.
Cita: Luong, T., Kharrat, L., Champagne-Jorgensen, K. et al. Ecological partitioning enables phage–antibiotic cooperation in a human Pseudomonas infection. Nat Commun 17, 2615 (2026). https://doi.org/10.1038/s41467-026-69247-w
Palabras clave: terapia con fagos, fibrosis quística, infección por Pseudomonas, resistencia a antibióticos, ecología del microbioma