Clear Sky Science · es
Las células linfoides innatas tipo 1 humanas controlan la diferenciación de las células madre leucémicas y limitan el desarrollo de la leucemia mieloide aguda
Por qué importan nuestras propias células inmunitarias en la leucemia
La leucemia mieloide aguda (LMA) es un cáncer sanguíneo agresivo que a menudo reaparece incluso tras quimioterapias intensas. Un culpable clave es un pequeño reservorio de células «iniciadoras» de la leucemia que puede reiniciar la enfermedad. Este estudio muestra que una rama poco conocida del sistema inmunitario, denominada células linfoides innatas tipo 1 (ILC1), puede empujar a estas células iniciadoras lejos de trayectorias peligrosas de crecimiento y ayudar a frenar la leucemia en modelos experimentales. El trabajo también describe una vía posible para fabricar ILC1 beneficiosas a partir de sangre de cordón umbilical donada como tratamiento futuro.
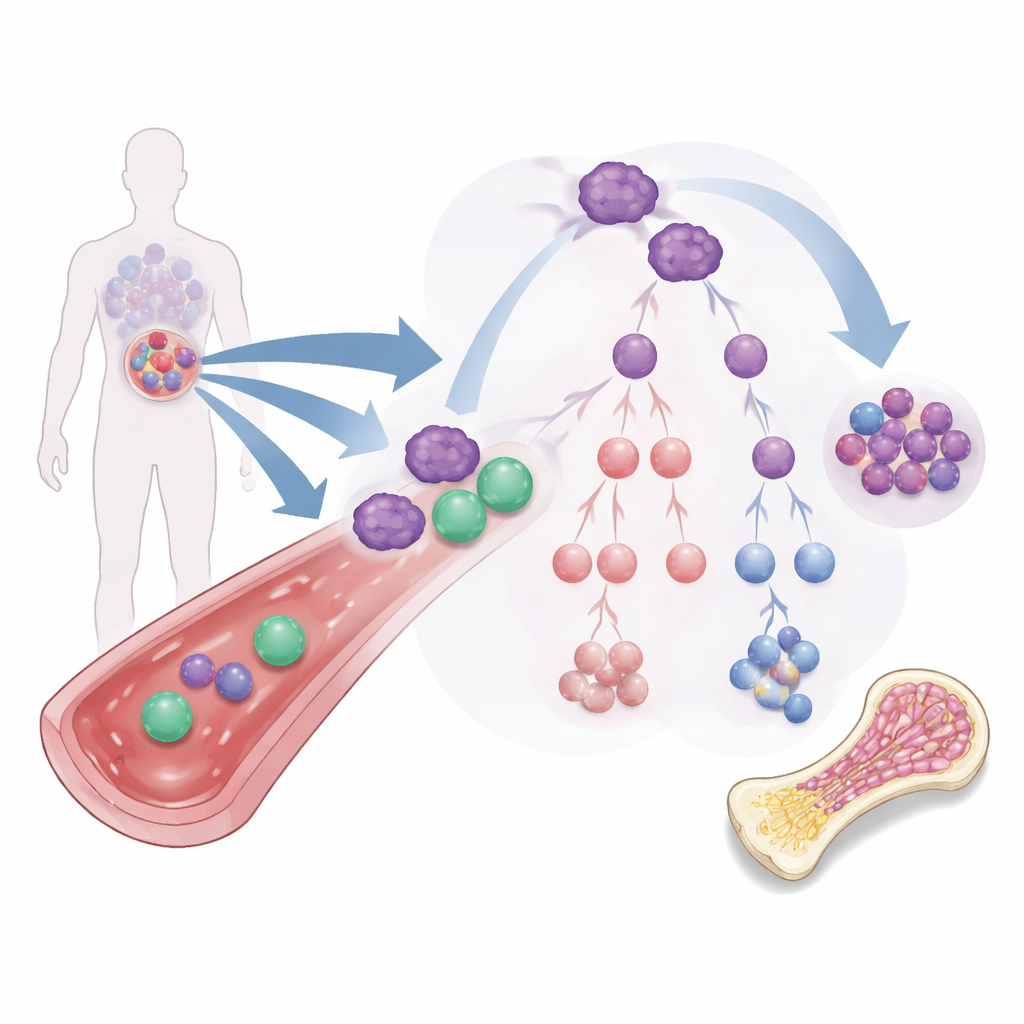
El problema de las persistentes células iniciadoras de leucemia
La mayoría de los tratamientos para la LMA atacan la masa de células leucémicas que circulan en la sangre y la médula ósea. Pero un subconjunto más raro, conocido como células madre leucémicas, actúa más como semillas: puede autorrenovarse, resistir fármacos estándar y repoblar el cáncer. Estas células pueden madurar a lo largo de varias ramas hacia distintos tipos celulares leucémicos, algunos de los cuales mantienen la capacidad de autorrenovación o de proteger al tumor del sistema inmunitario. Debido a este “árbol genealógico” ramificado, simplemente reducir la leucemia visible no es suficiente; las terapias deben cambiar el destino de estas células iniciadoras o eliminarlas por completo.
Una línea de defensa ausente en los pacientes
Las ILC1 son células inmunitarias de acción rápida que no necesitan exposición previa para reconocer amenazas. Los investigadores compararon las ILC1 en la sangre de voluntarios sanos y de personas con LMA. Encontraron que los pacientes tenían menos ILC1 en general, y las células presentes estaban menos activas. Mediante secuenciación de ARN de célula única y citometría de flujo, el equipo mostró que las ILC1 de los pacientes producían niveles más bajos de moléculas clave citotóxicas y señales inmunitarias importantes, y exhibían menos receptores de activación en su superficie. Cabe destacar que los pacientes con proporciones mayores de ILC1 tendían a tener menos blastos leucémicos, lo que sugiere que cuando estas células están presentes y funcionales ayudan a mantener la enfermedad bajo control.
Cómo las ILC1 sanas desvían a las células leucémicas de rutas nocivas
Para comprender qué hacen en realidad las ILC1 sobre las células madre leucémicas, el equipo las cultivó juntas en el laboratorio. Las ILC1 de donantes sanos no eliminaron simplemente las células madre; en cambio, cambiaron la forma en que estas células maduraban. Una señal de las ILC1, llamada TNFα, empujó a las células madre hacia un estado intermedio y redujo su transición a células leucémicas más peligrosas y de división rápida. También limitó la capacidad de las células madre para convertirse en células tipo macrófago que normalmente suprimen respuestas inmunitarias y nutren la leucemia. Otra señal, IFNγ, restringió la progresión de las células madre hacia ciertas formas altamente resistentes al tratamiento. Cuando los investigadores bloquearon estas señales con anticuerpos, los efectos protectores desaparecieron, mostrando que las ILC1 guían el desarrollo de la leucemia mediante mensajes químicos específicos.
Convertir la sangre de cordón en una terapia inmunitaria
Puesto que las ILC1 naturales son raras en la sangre adulta, el equipo buscó una fuente renovable. Demostraron que las células madre de la sangre de cordón umbilical donada pueden ser diferenciadas en cultivo para convertirse en un subconjunto particular de ILC1 que carece de un marcador de superficie llamado CD161 pero aún porta los factores de transcripción y las herramientas citotóxicas correctas. Estas ILC1 generadas en laboratorio se expandieron aproximadamente 700 veces, atacaron a las células madre leucémicas mientras respetaban las células madre hematopoyéticas normales, y contenían moléculas citotóxicas potentes. Al transferirlas a ratones especializados portadores de células madre leuquémicas humanas, estas ILC1 redujeron el crecimiento de la leucemia y prolongaron la supervivencia, un efecto que dependía de IFNγ. En pruebas comparativas, rindieron al menos tan bien como células asesinas naturales generadas de forma similar.
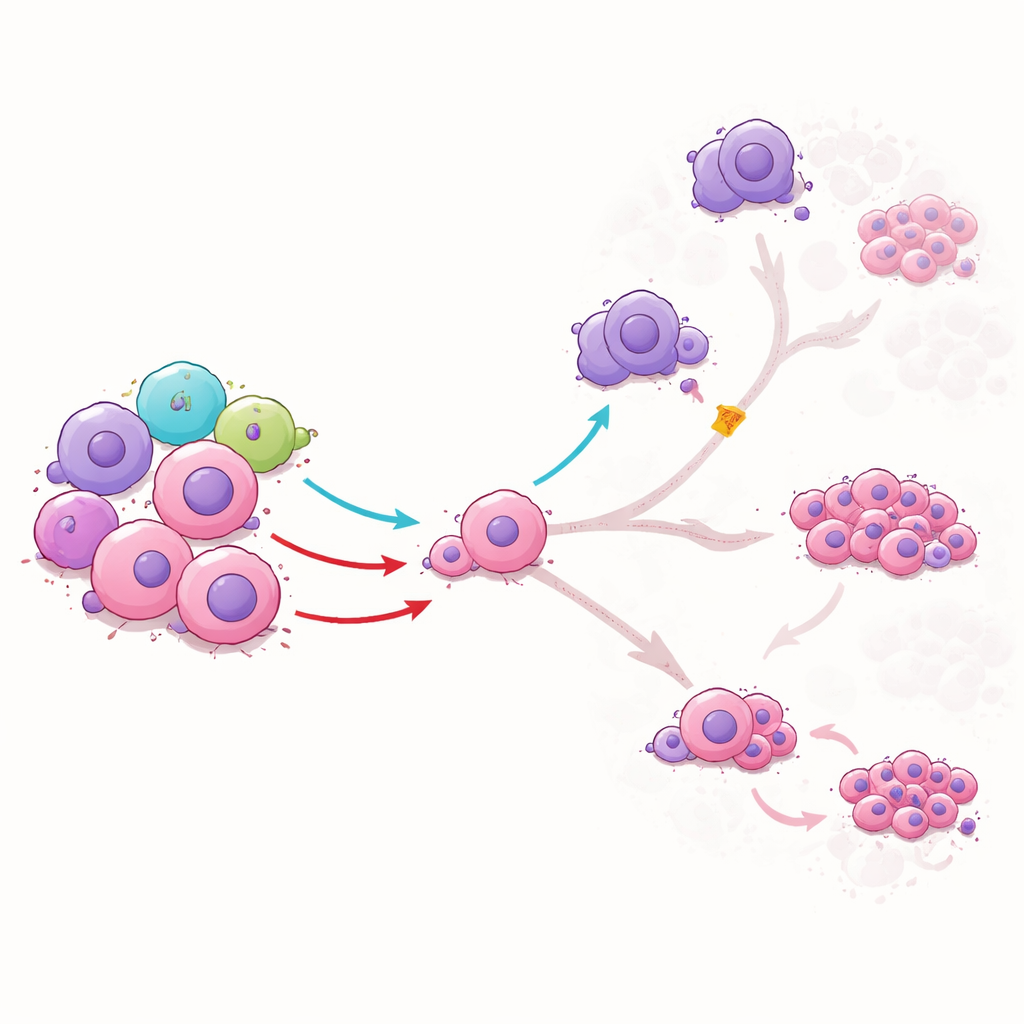
Qué podría significar esto para tratamientos futuros
En conjunto, el estudio revela que en la LMA existe un freno inmunitario natural—la población de ILC1—que está tanto reducida como debilitada. Cuando se suministran desde donantes sanos o se generan a partir de sangre de cordón, las ILC1 pueden desviar a las células madre leucémicas de los destinos más dañinos y resistentes a la terapia, reducir las células tipo macrófago que apoyan la leucemia y frenar la enfermedad en modelos murinos. Para un público general, el mensaje clave es que los científicos están aprendiendo no solo a matar células cancerosas, sino a “adiestrar” a las semillas iniciales de la leucemia hacia direcciones menos peligrosas utilizando las células inmunitarias de respuesta rápida del propio organismo. Con un mayor desarrollo y una fabricación más segura y escalable, las terapias celulares basadas en ILC1 podrían algún día complementar los tratamientos existentes para evitar que la LMA regrese.
Cita: Li, Z., Ma, R., Tang, H. et al. Human type-1 innate lymphoid cells control leukemia stem cell differentiation and limit acute myeloid leukemia development. Nat Commun 17, 2377 (2026). https://doi.org/10.1038/s41467-026-68582-2
Palabras clave: leucemia mieloide aguda, células madre de la leucemia, células linfoides innatas, inmunoterapia contra el cáncer, sangre de cordón umbilical