Clear Sky Science · es
Análisis multimodal desentraña las asociaciones genéticas y microbianas entre la enfermedad inflamatoria intestinal y otras enfermedades mediadas por el sistema inmune en un marco poblacional armonizado
Por qué algunas enfermedades inmunitarias aparecen en conjunto
Muchas personas con enfermedad inflamatoria intestinal (EII) —inflamación crónica del intestino— también desarrollan otras dolencias relacionadas con el sistema inmune, como artritis, psoriasis o esclerosis múltiple. Los médicos observan estas superposiciones a diario, pero no quedaba claro cuánto se deben a genes compartidos, al entorno cotidiano o a los microbios que habitan en nuestros intestinos. Este estudio utiliza datos nacionales de Dinamarca, grandes conjuntos de datos genéticos y perfiles del microbioma intestinal para desenmarañar por qué ciertas enfermedades inmunitarias tienden a agruparse y por qué la enfermedad de Crohn y la colitis ulcerosa, las dos formas principales de EII, no siempre se comportan de la misma manera.
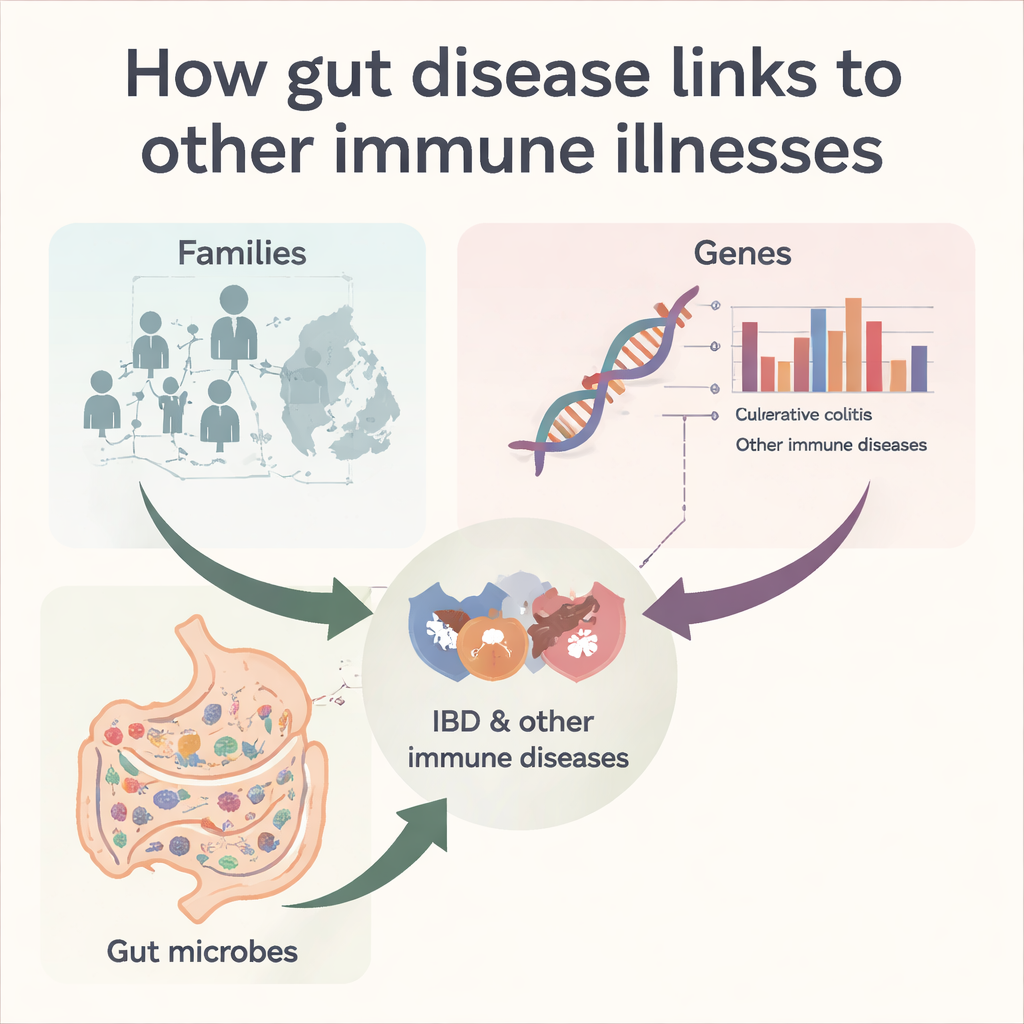
Rastreando patrones de enfermedad en las familias
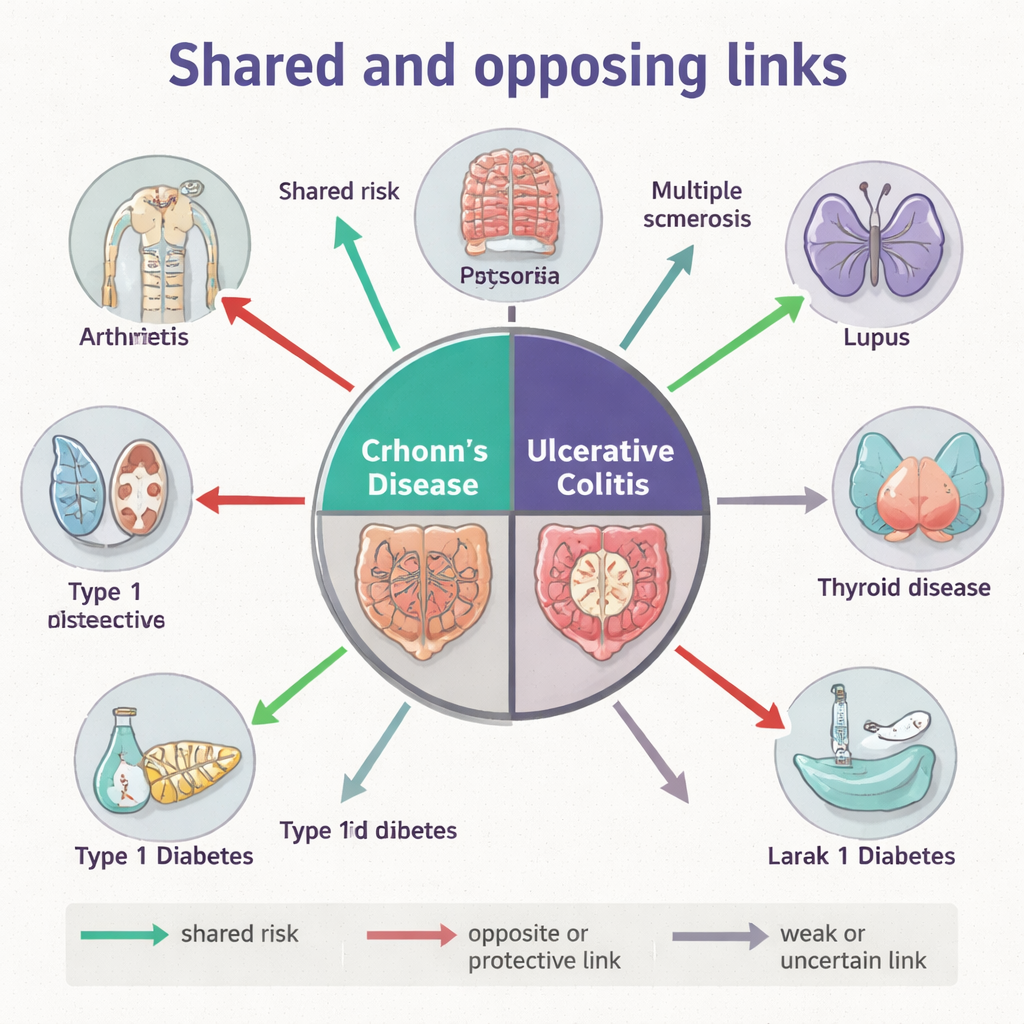
Los investigadores comenzaron trazando un gigantesco árbol genealógico de la población danesa moderna empleando datos del registro civil que enlazan padres, hijos y hermanos. Centrándose en más de dos millones y medio de hermanos completos nacidos entre 1910 y 2010, examinaron con qué frecuencia la enfermedad de Crohn o la colitis ulcerosa aparecían junto con otras 23 enfermedades inflamatorias mediadas por el sistema inmune, incluidas la artritis reumatoide, la psoriasis, la diabetes tipo 1, la esclerosis múltiple y el lupus. Encontraron que tanto la enfermedad de Crohn como la colitis ulcerosa se transmiten con fuerza en las familias, pero lo hacen con “compañeros” distintos. Por ejemplo, ambas enfermedades intestinales se asociaron claramente en familias con psoriasis, artritis psoriásica, artritis reumatoide y espondilitis anquilosante, mientras que la colitis ulcerosa —pero no la enfermedad de Crohn— mostró vínculos familiares notables con afecciones como la sarcoidosis y el lupus.
Escudriñando los genes compartidos
Los patrones familiares podrían reflejar genes compartidos, ambiente compartido o ambos. Para separar estas influencias, el equipo recurrió a estudios de asociación a nivel del genoma (GWAS), que analizan cientos de miles de marcadores genéticos en grandes grupos de pacientes. Cuantificaron cuánto del riesgo genético de la enfermedad de Crohn y la colitis ulcerosa se comparte con otras enfermedades inmunitarias. Como era de esperar, las dos afecciones intestinales compartían una base genética común fuerte. Más allá de ese núcleo, sin embargo, sus afinidades genéticas divergían. La enfermedad de Crohn mostró solapamiento genético positivo con asma, psoriasis, artritis psoriásica y artritis reumatoide, mientras que la colitis ulcerosa compartió más riesgo genético con diabetes tipo 1 y colangitis biliar primaria, un trastorno hepático. De forma llamativa, ambos tipos de EII mostraron correlaciones genéticas negativas con la esclerosis múltiple, y la colitis ulcerosa también con el lupus, lo que sugiere que algunas variantes genéticas que aumentan la probabilidad de inflamación intestinal podrían, en realidad, proteger frente a ciertas enfermedades inmunitarias sistémicas o del sistema nervioso.
Escuchando el “acento” microbiano del intestino
Los genes son solo una parte de la historia. Los autores también reunieron datos del microbioma fecal de miles de personas en todo el mundo, reprocesando todas las lecturas de secuenciación de 16S rRNA de forma armonizada para poder comparar cepas bacterianas entre estudios. Para siete enfermedades inmunitarias construyeron “perfiles microbianos de la enfermedad”: resúmenes estadísticos de cómo cientos de variantes bacterianas difieren entre pacientes y controles sanos. Comparar estos perfiles reveló que la enfermedad de Crohn y la colitis ulcerosa comparten perturbaciones microbianas en términos generales y que ambas se solapan fuertemente con la artritis reumatoide y la enfermedad celíaca. Sin embargo, la colitis ulcerosa también mostró similitudes en el microbioma con la esclerosis múltiple y la enfermedad de Graves incluso cuando el solapamiento genético con esas condiciones era débil o negativo. Esta discrepancia entre genes y microbios apunta a un papel poderoso del entorno y el estilo de vida —incluyendo medicamentos, dieta y exposición a antibióticos— en la conformación de firmas microbianas comunes a enfermedades inmunitarias aparentemente distantes.
Qué significa esto para pacientes y médicos
Tomadas en conjunto, las capas familiar, genética y microbiana revelan que la enfermedad de Crohn y la colitis ulcerosa no son etiquetas intercambiables sino miembros distintos de la familia de enfermedades inmunitarias. Algunas afecciones, como la psoriasis y ciertas formas de artritis, muestran conexiones consistentes a través de las tres capas, lo que sugiere una biología profundamente compartida. Otras, como la esclerosis múltiple y el lupus, exhiben una relación casi de “empuje-tirón”, donde los efectos genéticos y los patrones microbianos apuntan en direcciones opuestas. Estas sutilezas ayudan a explicar por qué las personas con EII pueden experimentar constelaciones muy diferentes de otros problemas inmunitarios y por qué el mismo fármaco puede ser eficaz en una enfermedad pero perjudicial en otra.
Mirando hacia adelante: hacia una atención más personalizada
Para un lector no especializado, el mensaje clave es que las enfermedades inmunitarias no surgen de forma aislada. Este estudio muestra que quién desarrolla qué combinación de afecciones depende de una mezcla cambiante de genes heredados, antecedentes familiares y la vida microscópica del intestino. Aboga por que la enfermedad de Crohn y la colitis ulcerosa se estudien y traten como entidades relacionadas pero distintas, prestando atención cuidadosa al perfil inmune más amplio de cada paciente y a su historia familiar. En el futuro, combinar puntuaciones de riesgo genético con firmas del microbioma podría ayudar a los médicos a predecir mejor qué condiciones inmunitarias adicionales puede enfrentar una persona con EII y a diseñar estrategias de prevención y tratamiento realmente personalizadas en lugar de un enfoque único para todos.
Cita: Vestergaard, M.V., Alfaro-Núñez, A., Sazonovs, A. et al. Multimodal analysis disentangles the genetic and microbial associations between inflammatory bowel disease and other immune-mediated diseases across a harmonized population framework. Nat Commun 17, 1849 (2026). https://doi.org/10.1038/s41467-026-68564-4
Palabras clave: enfermedad inflamatoria intestinal, comorbilidad autoinmune, microbioma intestinal, correlación genética, enfermedad de Crohn y colitis ulcerosa