Clear Sky Science · es
Receptores opioides endógenos y el festín o la hambruna del comportamiento alimentario desadaptativo
Por qué nuestro cerebro puede impulsarnos a comer en exceso o a casi no comer
La mayoría de las personas han experimentado tanto ansias intensas por comidas ricas como, en otras ocasiones, pérdida de apetito bajo estrés. Este artículo explica cómo el propio sistema opioide del cerebro—la misma familia de sustancias implicada en el alivio del dolor y la adicción a drogas—puede empujar los hábitos alimentarios hacia extremos peligrosos. Al analizar tanto la obesidad como la anorexia nerviosa, los autores muestran cómo circuitos cerebrales y señales químicas similares pueden producir resultados opuestos: ingesta crónica excesiva o autoinanición severa.

Los químicos del placer y del dolor en el cerebro
El cuerpo produce de forma natural moléculas semejantes a los opioides, como endorfinas, encefalinas y dinorfinas. Estas sustancias actúan sobre receptores opioides distribuidos por el cerebro, especialmente en áreas que controlan la recompensa, la motivación, el hambre y el dolor. Cuando comemos, en particular alimentos sabrosos y calóricos, estos sistemas responden con señales que pueden hacer que la comida se perciba como gratificante y aliviar el malestar. En condiciones normales, esto nos ayuda a buscar la cantidad de alimento necesaria sin caer en extremos. Pero cuando estos receptores están hiperactivos, hipoactivos o conectados de forma distinta, pueden distorsionar cuánto recompensa sentimos con la comida, cuánta hambre creemos tener y cuánto dolor o estrés percibimos.
Cómo los opioides naturales pueden alimentar la sobreingesta y la obesidad
En la obesidad, los circuitos de recompensa del cerebro parecen remodelarse de formas que recuerdan los cambios observados con drogas adictivas. Los receptores opioides en un núcleo clave de recompensa llamado núcleo accumbens contribuyen al impulso de buscar y disfrutar alimentos agradables ricos en grasa y azúcar. Estudios genéticos sugieren que ciertas variantes del gen del receptor mu-opioide pueden proteger a algunas personas de ganar peso, mientras que otros patrones de regulación génica se asocian con la obesidad. Experimentos en roedores muestran que bloquear los receptores opioides reduce el atractivo de dietas dulces y altas en grasa, mientras que eliminar esos receptores puede hacer a los animales resistentes a la obesidad inducida por la dieta. Al mismo tiempo, las personas con obesidad a menudo presentan menor disponibilidad de receptores mu-opioides en el sistema de recompensa pero niveles más altos en regiones hipotalámicas que detectan hambre y saciedad, lo que sugiere un cambio a largo plazo en cómo el cerebro valora y regula la comida.
Cuando el mismo sistema sostiene la autoinanición
La anorexia nerviosa, aunque exteriormente opuesta a la obesidad, también implica una señalización opioide alterada. Estudios genéticos señalan de forma reiterada al gen del receptor delta-opioide como factor de riesgo, y la imagen cerebral revela una disponibilidad reducida de receptores opioides en regiones que procesan la recompensa, el miedo y la aversión. Una teoría de larga data propone que el ayuno en individuos susceptibles desencadena un “subidón” autorreforzante: los opioides naturales liberados por la dieta y el ejercicio intenso atenuarían el estrés y producirían alivio emocional, fomentando una mayor pérdida de peso en lugar de la realimentación normal. Modelos animales en los que la restricción alimentaria se combina con carrera voluntaria muestran patrones similares: hiperactividad, pérdida de peso y señales de que el sistema opioide ha sido llevado a un umbral tan alto que los opioides externos pierden su efecto. De forma importante, bloquear los receptores opioides en algunos estudios parece ayudar a pacientes con anorexia a ganar peso y anima a los roedores a aumentar la ingesta de grasas, lo que sugiere una posible vía terapéutica.
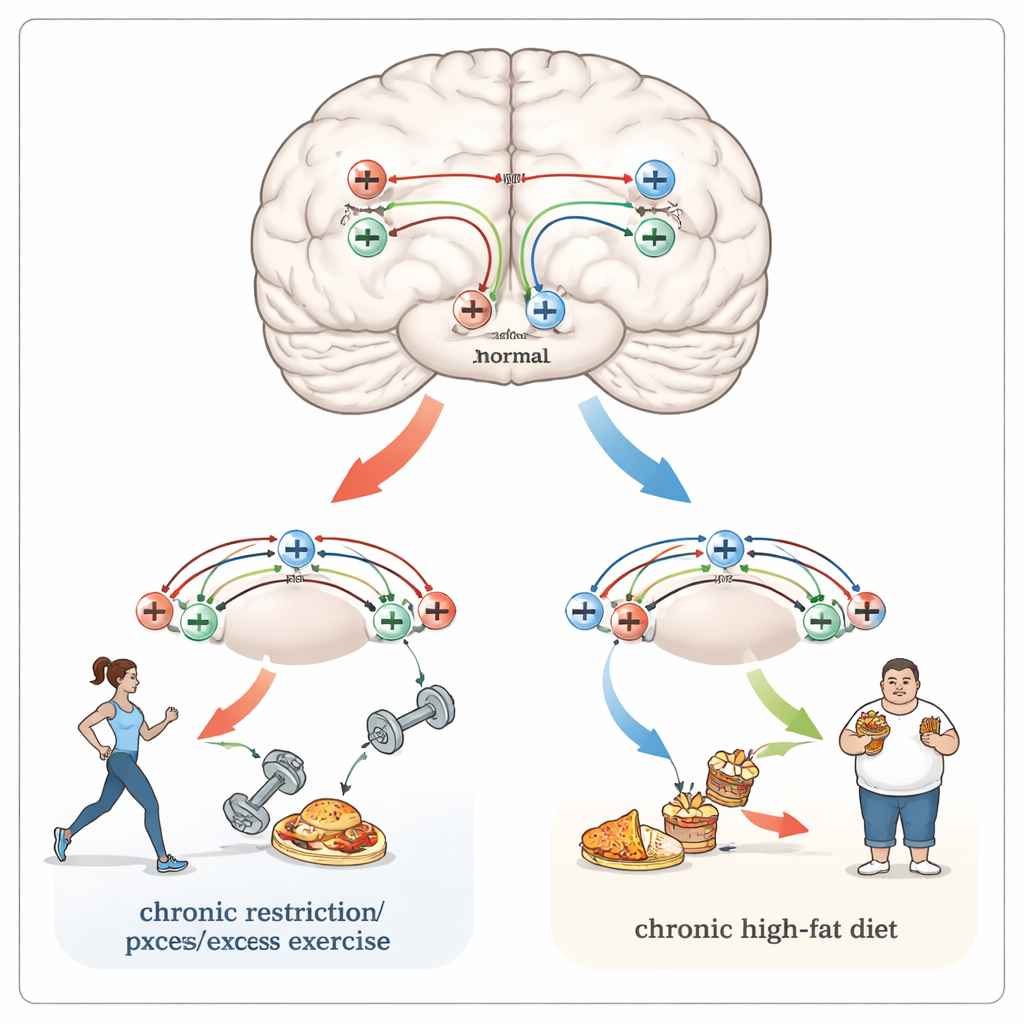
Vínculos compartidos con el dolor, la adicción y los hábitos rígidos
Las mismas regiones cerebrales y receptores que moldean la alimentación también procesan el dolor y las recompensas por drogas. Las personas con obesidad tienden a experimentar más dolor, incluidas las migrañas, mientras que quienes padecen anorexia prolongada a menudo muestran una respuesta disminuida a estímulos dolorosos. Los opioides naturales, actuando en regiones como el hipotálamo, el tronco encefálico y el núcleo accumbens, pueden tanto mitigar el dolor como desplazar la atención hacia necesidades urgentes como el hambre. Estos circuitos se superponen con vías que son remodeladas por drogas adictivas, y se sabe que la restricción crónica de alimentos aumenta la sensibilidad a sustancias como los opioides en estudios animales. Tanto la obesidad como la anorexia también se asocian con una flexibilidad cognitiva reducida—la capacidad de adaptar los hábitos a nuevas circunstancias—que puede reflejar cambios más profundos y duraderos en las conexiones entre neuronas impulsados en parte por receptores opioides.
Qué significa esto para entender y tratar los extremos alimentarios
En conjunto, la evidencia sugiere que el propio sistema opioide del cerebro contribuye a determinar si los cambios en la alimentación—como la exposición a comidas ricas o los periodos de dieta—se mantienen como respuestas temporales y adaptativas o derivan en patrones dañinos y prolongados. En la obesidad, la sobreingesta repetida parece remodelar los circuitos de recompensa y hambre de modo que los alimentos altos en calorías se vuelven especialmente atractivos. En la anorexia, el ayuno y el ejercicio excesivo pueden secuestrar los mismos procesos de aprendizaje impulsados por opioides para hacer que la autodisciplina y la hiperactividad resulten gratificantes a pesar de la peligrosa pérdida de peso. Al identificar dónde y cómo cambian estos receptores, sostienen los autores, futuras investigaciones podrían orientar tratamientos más precisos—como bloqueadores de receptores dirigidos, estimulación cerebral o fármacos que normalicen la plasticidad sináptica—para reconducir el circuito cerebral del festín o la hambruna hacia un equilibrio.
Cita: Sutton Hickey, A.K., Matikainen-Ankney, B.A. Endogenous opioid receptors and the feast or famine of maladaptive feeding. Nat Commun 16, 2270 (2025). https://doi.org/10.1038/s41467-025-57515-0
Palabras clave: opioides endógenos, trastornos de la alimentación, obesidad, anorexia nerviosa, circuitos de recompensa cerebral