Clear Sky Science · es
Descifrando el bucle de retroalimentación positiva STAT3-PXN en GBM, IDH-salvaje: regulación transcripcional e inhibición de la ubiquitinación de YB-1
Por qué importa este estudio sobre cáncer cerebral
El glioblastoma es uno de los cánceres cerebrales más agresivos y, aun con cirugía, radioterapia y quimioterapia, la mayoría de los pacientes vive poco más de un año. Este estudio indaga el cableado interno de las células de glioblastoma para entender por qué crecen tan rápido y resisten al fármaco estándar temozolomida. Al descubrir un circuito molecular que se autorrefuerza y mantiene vivos y peligrosos a estos tumores, los investigadores señalan puntos débiles nuevos que futuros tratamientos podrían explotar.
Un tumor letal con pocas opciones eficaces
El trabajo se centra en una forma de glioblastoma conocida como IDH-salvaje (IDH-wildtype), que es hoy la categoría principal de este cáncer en adultos. Los pacientes con este diagnóstico suelen sobrevivir solo entre 12 y 21 meses, y casi todos los tumores desarrollan resistencia a la temozolomida con el tiempo. Para buscar nuevos dianas terapéuticas, el equipo usó grandes bases de datos de cáncer y datos de supervivencia para identificar genes que están especialmente activos en estos tumores y asociados a malos resultados. Un gen destacó: paxilina, abreviado PXN, una proteína que ayuda a las células a adherirse a su entorno y a captar señales de crecimiento.
Poniendo el foco en un culpable clave
Usando muestras de pacientes y líneas celulares de tumores cerebrales, los investigadores confirmaron que los niveles de PXN son mucho más altos en tejido de glioblastoma que en el cerebro normal cercano y en células cerebrales no cancerosas. Los tumores con más PXN se asociaron con peor pronóstico en los pacientes. Cuando el equipo redujo PXN en células de glioblastoma con herramientas genéticas, las células cancerosas crecieron más despacio, formaron menos colonias y tuvieron menor capacidad de moverse e invadir en placas de cultivo. En ratones, los tumores carentes de PXN crecieron mal y los animales vivieron más tiempo. Lo contrario también fue cierto: forzar a las células a producir PXN adicional aumentó el crecimiento, la diseminación y la capacidad de formar tumores en animales, lo que subraya a PXN como un impulsor de malignidad y no como un mero espectador.
Un circuito de crecimiento autorreforzado dentro de las células tumorales
El estudio preguntó luego qué controla a PXN y cómo este se comunica con otras vías de señalización. El equipo se centró en STAT3, un interruptor conocido que transmite señales de crecimiento y supervivencia en muchos cánceres. Los datos de tumores de pacientes mostraron que la actividad de STAT3 se correlaciona estrechamente con los niveles de PXN. Bloquear STAT3, ya sea con un enfoque genético o con un inhibidor químico, redujo PXN y abarató la actividad del interruptor on–off del gen PXN. Un ensayo de unión confirmó que STAT3 ocupa físicamente la región de control de PXN en el ADN, activándolo directamente. Sorprendentemente, la influencia también funcionó en sentido inverso: cuando PXN se redujo, la forma activada de STAT3 disminuyó, aunque el STAT3 total no cambió. Los investigadores descubrieron que PXN puede moverse al núcleo celular y unirse a la región de control de otro gen, SRC, que codifica una proteína que activa STAT3. Al aumentar la producción de SRC, PXN eleva la actividad de STAT3, que a su vez aumenta aún más PXN: un bucle de retroalimentación positiva clásico que mantiene las señales de crecimiento encendidas.
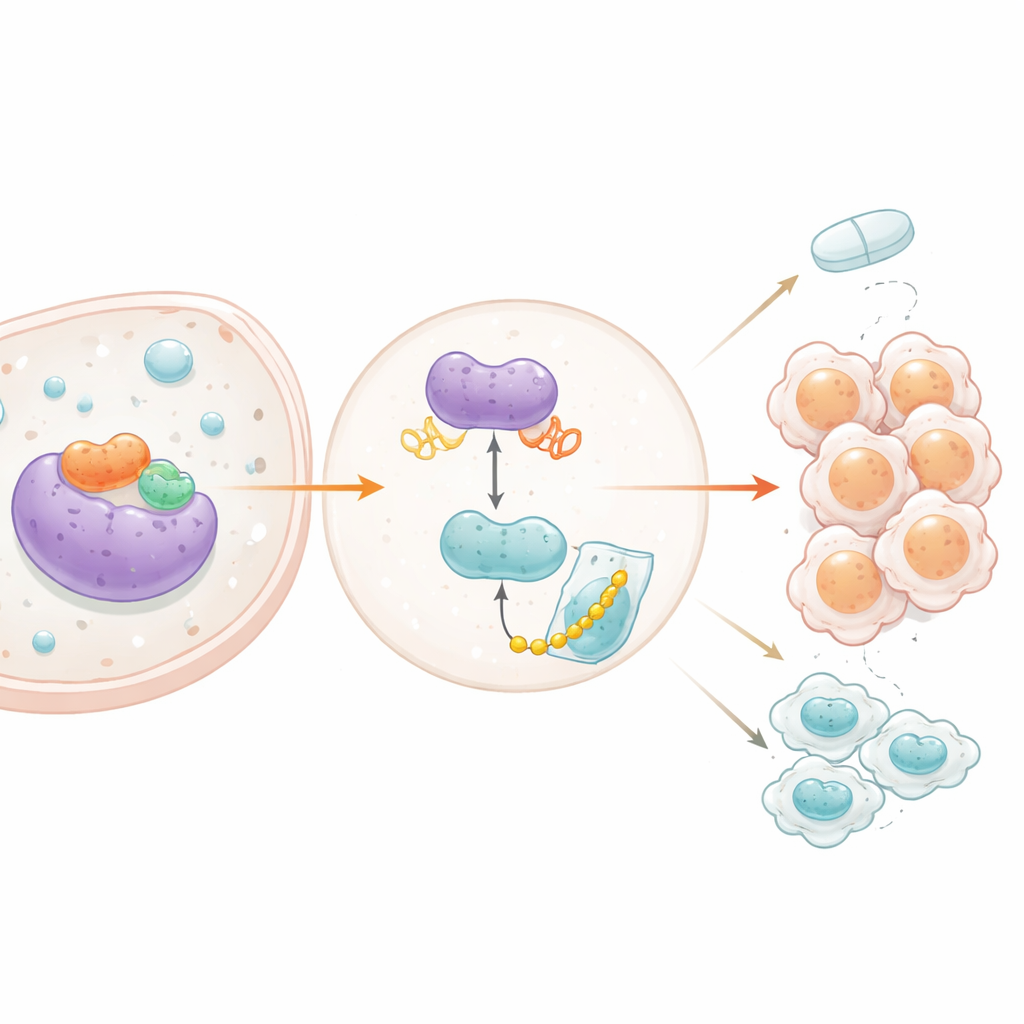
Protegiendo a una proteína ayudante poderosa
Más allá de este bucle, PXN también estabiliza otra molécula influyente llamada YB-1, conocida por promover el crecimiento de tumores cerebrales y la resistencia a terapias. PXN se une físicamente a YB-1, y cuando PXN fue silenciado, los niveles de proteína YB-1 disminuyeron aunque sus niveles de ARN se mantuvieron iguales, lo que sugiere un cambio en la vida útil de la proteína más que en la producción génica. Experimentos de seguimiento mostraron que, sin PXN, YB-1 se degrada más rápido por la maquinaria de eliminación de proteínas de la célula. Bloquear ese sistema de eliminación rescató los niveles de YB-1, y las células sin PXN mostraron más de las pequeñas etiquetas que marcan a YB-1 para su destrucción. En otras palabras, PXN actúa como un escudo, evitando que YB-1 sea etiquetada y desmenuzada. Cuando el equipo perfiló de forma global los genes controlados por YB-1, encontró que sostiene múltiples vías promotoras del cáncer y respalda genes ligados a la resistencia contra la temozolomida, incluido el marcador bien conocido CD44.
Nuevas vías para tratamientos futuros
En conjunto, los hallazgos dibujan a PXN como un amplificador central en el glioblastoma: se sitúa en la encrucijada de un bucle de retroalimentación STAT3–SRC que mantiene las señales de crecimiento activadas y protege a YB-1 de la degradación, de modo que múltiples vías cancerígenas y programas de resistencia a fármacos siguen activos. Para los pacientes, esto significa que PXN y sus asociados son dianas atractivas para nuevas terapias, especialmente en combinación con temozolomida. Aunque convertir estos conocimientos moleculares en fármacos seguros que penetren el cerebro será un reto, este trabajo traza una red concreta de puntos débiles que futuros tratamientos y sistemas inteligentes de administración de fármacos podrían intentar atacar.
Cita: Li, X., Guo, H., Liu, Z. et al. Deciphering the STAT3-PXN positive feedback loop in GBM, IDH-wildtype: transcriptional regulation and inhibition of YB-1 ubiquitination. Cell Death Discov. 12, 168 (2026). https://doi.org/10.1038/s41420-026-03035-9
Palabras clave: glioblastoma, paxilina, señalización STAT3, YB-1, resistencia a temozolomida