Clear Sky Science · es
Descubriendo vulnerabilidades del glioma: dirigirse a las vías de muerte celular regulada para terapias innovadoras
Por qué importa la muerte de las células tumorales cerebrales
Los gliomas están entre los tumores cerebrales más frecuentes y letales en adultos. Incluso con cirugía, radiación y quimioterapia, a menudo reaparecen y son difíciles de controlar. Este artículo de revisión explora un nuevo ángulo de ataque: explotar las distintas maneras en que las células pueden programarse para morir. Al comprender y orientar estas rutas de “autodestrucción”, los investigadores esperan exponer debilidades en las células de glioma y hacer que los tratamientos futuros sean más eficaces y más personalizados.
Cómo los gliomas burlan los tratamientos estándar
Los gliomas se originan en las células de soporte del cerebro y abarcan desde formas de crecimiento lento hasta variantes muy agresivas como el glioblastoma. Sus malos resultados derivan de varios problemas entrelazados: mutaciones genéticas, cambios epigenéticos, células madre difíciles de eliminar, un suministro sanguíneo anómalo y un entorno inmunológico altamente supresor. Además, la barrera hematoencefálica limita la llegada de fármacos al tumor. En conjunto, estos factores permiten que las células tumorales sobrevivan a la cirugía y a los fármacos estándar, se adapten al estrés y, finalmente, vuelvan a crecer. 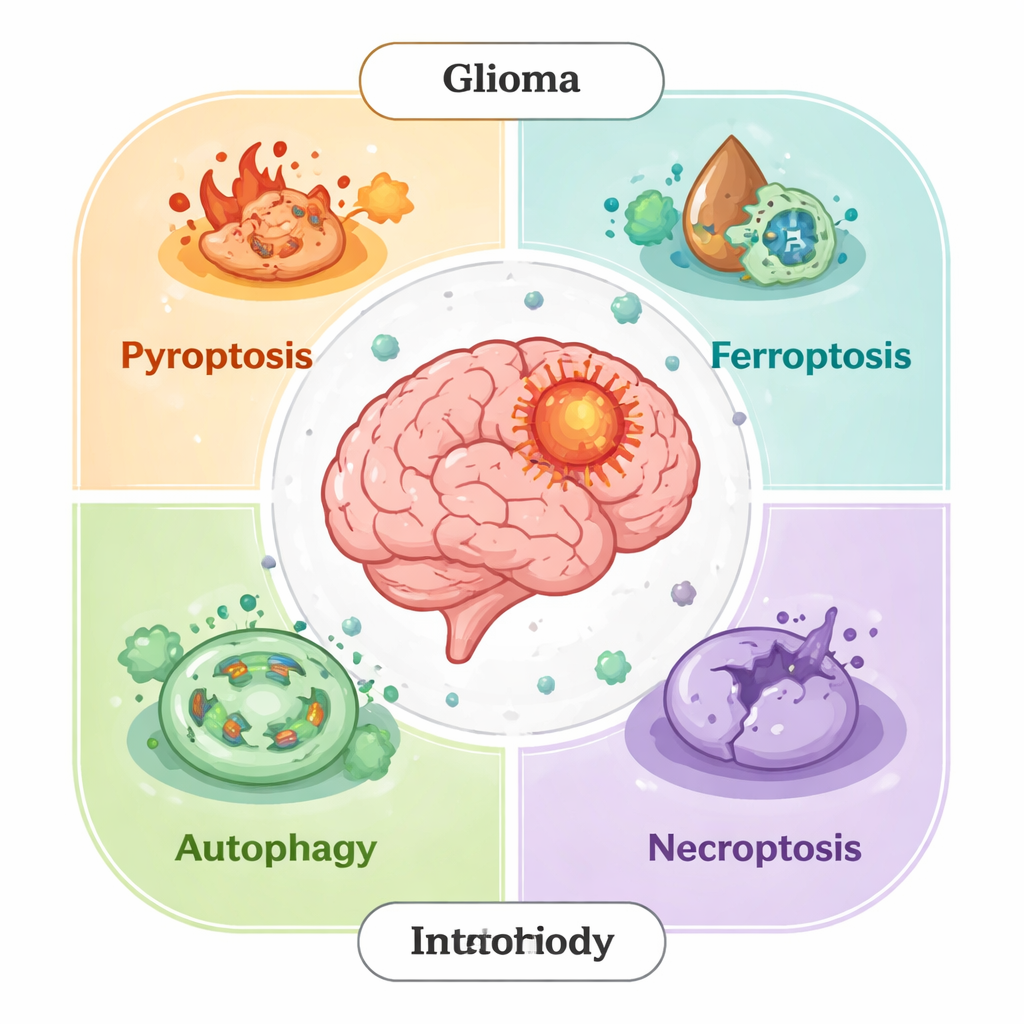
Las múltiples caras de la autodestrucción celular
Durante décadas, los científicos se centraron en una forma principal de muerte celular programada, llamada apoptosis. Hoy sabemos que esto es solo parte de la historia. Las células de glioma también pueden morir por otras vías reguladas: piropotosis (una explosión inflamatoria vehemente), ferroptosis (daño de membranas impulsado por el hierro), necroptosis (una versión controlada de la ruptura celular) y muerte dependiente de autofagia (autodigestión que puede desbordarse). En tejidos sanos, estos procesos eliminan células dañadas y previenen el cáncer. En los tumores, no obstante, las células de glioma a menudo redesarrollan estas vías: bloquean señales de muerte, refuerzan defensas antioxidantes o convierten la autofagia en una herramienta de supervivencia para resistir el tratamiento y moldear un microambiente que favorece su crecimiento.
Convertir las vías de muerte en terapia
En lugar de ver estas rutas como un problema, los investigadores están aprendiendo a convertirlas en armas. Las estrategias inductoras de piropotosis usan nanopartículas inteligentes, calentamiento por luz, virus diseñados o hidrogeles cargados de fármacos para hacer que las células de glioma se hinchen, estallen y liberen señales de peligro que alertan al sistema inmunitario. Los enfoques basados en ferroptosis empujan a las células tumorales hacia un colapso impulsado por el hierro bloqueando enzimas protectoras clave como GPX4, perturbando la producción de glutatión o alterando el metabolismo lipídico de las células tumorales. Muchas de estas tácticas se administran con vectores avanzados, incluidos graphdiyne y otras nanopartículas, para ayudar a los fármacos a cruzar la barrera hematoencefálica y concentrarse dentro del tumor mientras se preserva el tejido cerebral sano. 
Reconfigurar el paisaje inmunitario del tumor
Las terapias centradas en la necroptosis pretenden superar la resistencia de células que ya no responden a las señales de muerte estándar. Productos naturales como la shikonina, la emodina y derivados de la celastrina pueden inducir necroptosis en células de glioma, lo que no solo las mata sino que también libera moléculas que atraen células inmunitarias al tumor. Al mismo tiempo, los científicos exploran la autofagia: a veces bloqueándola para evitar que las células tumorales utilicen la “limpieza interna” para soportar la radiación y la quimioterapia, y otras veces llevándola más allá de sus límites para desencadenar la muerte celular. Ensayos clínicos tempranos con fármacos como la cloroquina y la hidroxicloroquina muestran que la autofagia puede modulada de forma segura en pacientes, aunque aún no se han demostrado beneficios claros en la supervivencia.
De los descubrimientos de laboratorio a la atención personalizada
Traducir estos conceptos a tratamientos reales sigue siendo un desafío. Los gliomas varían mucho entre pacientes y dentro de un mismo tumor, por lo que ninguna estrategia única basada en una vía de muerte encajará en todos los casos. La barrera hematoencefálica sigue dificultando la entrega de fármacos y el microambiente inmunitario puede atenuar incluso combinaciones ingeniosas de terapias. Los autores subrayan direcciones prometedoras: emparejar inductores de ferroptosis con inhibidores de puntos de control inmunitario, combinar virus oncolíticos con fármacos que realcen las señales de “cómeme” de las células tumorales, o añadir moduladores de la autofagia a regímenes seleccionados de quimiorradioterapia. El perfilado multi-ómico y mejores biomarcadores deberían ayudar a identificar qué pacientes tienen más probabilidades de beneficiarse de una mezcla concreta de estrategias.
Mirando hacia adelante: lograr que los tumores elijan autodestruirse
En términos sencillos, este artículo concluye que el futuro del tratamiento del glioma puede residir en forzar a las células tumorales a pulsar sus propios botones de autodestrucción de manera controlada. Al aprender a desencadenar y coordinar la piropotosis, la ferroptosis, la necroptosis y la muerte dependiente de autofagia —y al combinar estas vías con inmunoterapias modernas y sistemas de administración de fármacos de precisión— los investigadores esperan convertir un diagnóstico hoy sombrío en uno más manejable y, en última instancia, más curable.
Cita: Guo, J., Zong, L., Huang, Y. et al. Unlocking glioma vulnerabilities: targeting regulated cell death pathways for innovative therapies. Cell Death Discov. 12, 95 (2026). https://doi.org/10.1038/s41420-026-02949-8
Palabras clave: glioma, muerte celular regulada, piropotosis, ferroptosis, terapia contra glioblastoma