Clear Sky Science · es
Las células T CXCR6+ promueven la apoptosis y la necroptosis en los túbulos proximales durante la transición de AKI a CKD
Por qué esto importa para la salud renal
Muchas personas que sobreviven a una lesión renal repentina desarrollan más tarde una enfermedad renal a largo plazo, que puede acabar requiriendo diálisis o trasplante. Sin embargo, los médicos aún no comprenden del todo por qué algunos riñones se recuperan mientras que otros fallan de forma progresiva. Este estudio descubre un grupo específico de células inmunitarias y señales que impiden la reparación de los túbulos renales lesionados, empujándolos hacia la fibrosis y el daño permanente. Entender este drama oculto dentro del riñón podría abrir nuevas vías para proteger la función renal tras enfermedades graves, cirugías o toxicidad por fármacos.
De un daño súbito a cicatrices duraderas
La lesión renal aguda (AKI) es una pérdida rápida de la función renal causada por eventos como un flujo sanguíneo bajo durante una cirugía, una infección grave o fármacos tóxicos. A menudo, las unidades de filtración del riñón y sus túbulos asociados pueden repararse. Pero cuando la lesión es grave o se repite, la reparación falla. En lugar de reconstruir túbulos sanos, el tejido se encoge, se llena de células inflamatorias y deposita cicatriz. Este cambio de una lesión a corto plazo a enfermedad renal crónica (CKD) es una vía principal hacia la insuficiencia renal prolongada, y sin embargo los pasos celulares que lo impulsan han sido poco claros.
Señales de muerte dentro de los túbulos renales
Los autores utilizaron un modelo murino que imita la mala recuperación tras una lesión renal para examinar qué ocurre dentro de las pequeñas células tubulares que ayudan a reabsorber agua y sales. Combinaron el perfilado génico de riñón completo, secuenciación de ARN de célula única y tinciones tisulares detalladas. Encontraron que dos formas de muerte celular programada—apoptosis, en la que las células se encojen y se fragmentan silenciosamente, y necroptosis, en la que las células se hinchan y se rompen—se activaron con fuerza durante las semanas posteriores a la lesión. Estas señales de muerte fueron especialmente altas en un subconjunto vulnerable de células tubulares que expresan una proteína de superficie llamada VCAM-1, que las marca como crónicamente estresadas y propensas a la atrofia.
Células inmunitarias que se dirigen al tejido lesionado
Dado que las células inmunitarias inundan el riñón tras la lesión, los investigadores preguntaron a continuación qué “señales de orientación” químicas guían a las células T hacia los túbulos dañados. Utilizando herramientas computacionales para mapear la comunicación célula a célula a partir de datos de célula única, señalaron a un par de quimiocinas—CXCL16 (una señal) y CXCR6 (su receptor)—como una vía dominante que atrae a las células T al riñón lesionado, en particular al tipo citotóxico CD8 que puede matar directamente a otras células. Demostraron que los macrófagos, un tipo de célula inmunitaria residente en el tejido, eran los principales productores de CXCL16, con los túbulos lesionados aportando señal adicional. En cultivo, mensajeros inflamatorios como TNF-α e IL-1β impulsaron a macrófagos y células tubulares a aumentar CXCL16 mediante una vía dependiente de NF-κB, vinculando la inflamación temprana con la reclutación posterior de células T.
Una prueba genética de la vía CXCR6
Para probar si esta vía de orientación realmente empeora la lesión, el equipo estudió ratones carentes de CXCR6. Tanto los ratones normales como los deficientes en CXCR6 sufrieron un daño renal inicial similar tras la isquemia, lo que confirmó que el insulto temprano fue el mismo. Pero dos semanas después, los riñones sin CXCR6 tenían muchas menos células T, especialmente células T citotóxicas, alrededor de los túbulos lesionados. Los marcadores de muerte celular—tanto apoptóticos como necroptóticos—se redujeron sustancialmente, y menos células tubulares dieron positivo para fragmentación del ADN. Al mismo tiempo, los riñones dañados en los ratones deficientes en CXCR6 conservaron marcadores tubulares más saludables, mostraron menos formación de cilindros y fibrosis, y tuvieron menos células atrapadas en un estado desdiferenciado y no funcional.
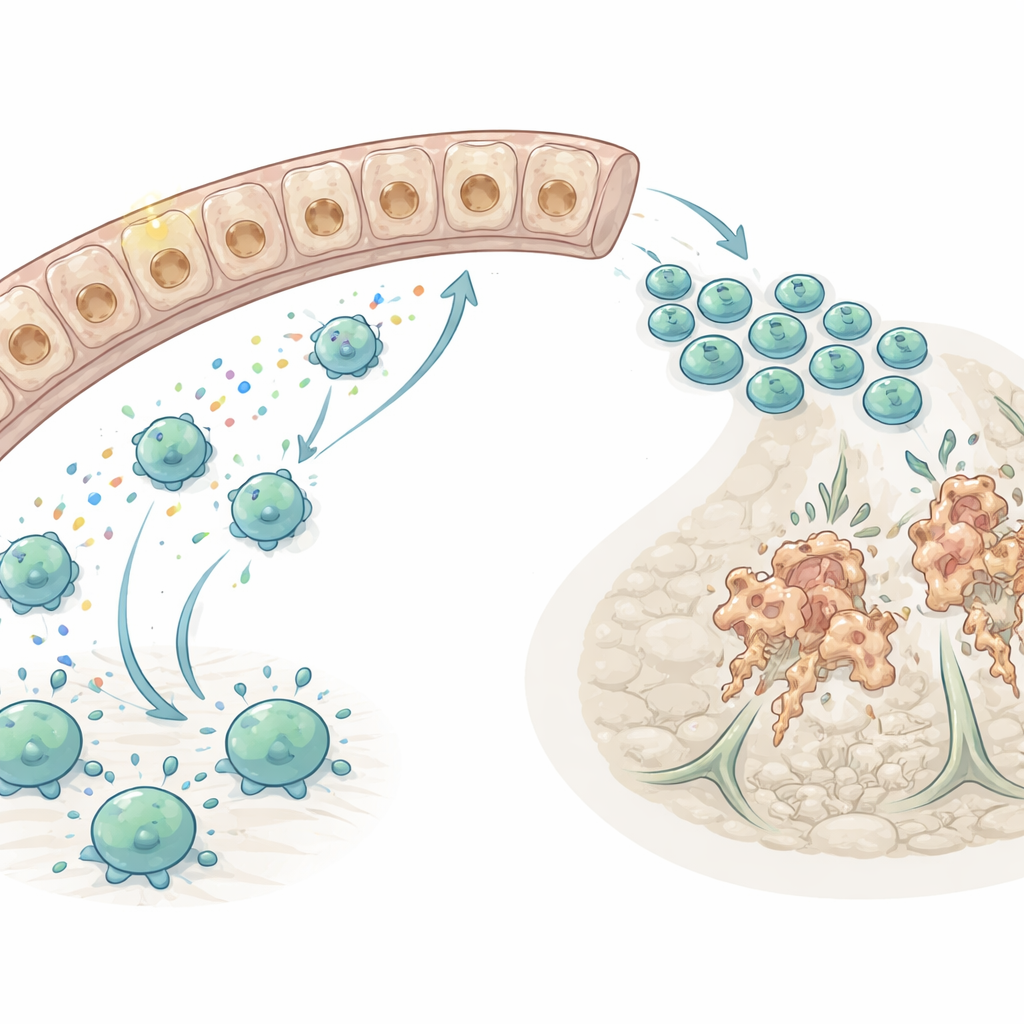
Proteger la función, no solo la estructura
Las mejoras estructurales importan solo si se traducen en un mejor rendimiento renal. Para probar esto, los autores extirparon quirúrgicamente el riñón no lesionado dos semanas después del insulto inicial, obligando al riñón previamente lesionado a asumir la carga de trabajo. Los ratones sin CXCR6 tuvieron niveles más bajos de nitrógeno ureico en sangre y creatinina—medidas estándar de la función renal—que sus contrapartes normales, tanto de forma inmediata como en los días siguientes. Esto muestra que bloquear las células T portadoras de CXCR6 no solo preserva la arquitectura tubular sino que también mejora la capacidad del riñón para filtrar la sangre tras una lesión grave.
Qué significa esto para tratamientos futuros
En conjunto, el estudio revela un circuito nocivo: la inflamación activa a macrófagos y túbulos para liberar CXCL16, esto atrae a células T CXCR6+, y esas células T intensifican la muerte de las células tubulares y la señalización necroinflamatoria, promoviendo la fibrosis y la enfermedad crónica. Romper este eje CXCL16–CXCR6—o atenuar sus desencadenantes ascendentes—podría ayudar a que los riñones lesionados se reparen en lugar de convertirse en daño permanente. Aunque estos hallazgos provienen de ratones, resaltan una vía inmunitaria específica que podría ser diana para ralentizar o prevenir la progresión de la lesión renal aguda a enfermedad renal crónica en humanos.
Cita: Li, X., Melchinger, I., Chen, Y. et al. CXCR6+ T cells promote apoptosis and necroptosis in proximal tubules during AKI-to-CKD transition. Cell Death Dis 17, 359 (2026). https://doi.org/10.1038/s41419-026-08644-x
Palabras clave: lesión renal aguda, enfermedad renal crónica, células inmunitarias, muerte de células tubulares, señalización de quimiocinas