Clear Sky Science · es
RIPK1 regula el destino de las células β mediante acciones sobre la expresión génica y la señalización quinasa en un modelo murino de autorreactividad de células β
Por qué importa salvar las células que producen insulina
La diabetes tipo 1 se desarrolla cuando el propio sistema inmunitario destruye las células beta productoras de insulina en el páncreas. Una vez que estas células desaparecen, las personas deben depender de inyecciones de insulina de por vida. Este estudio explora un “interruptor” interno clave dentro de las células beta, llamado RIPK1, que ayuda a decidir si estas células sobreviven o mueren durante los ataques inmunitarios. Entender y controlar este interruptor podría abrir nuevas vías para proteger las células beta restantes y posiblemente retrasar o suavizar el curso de la diabetes tipo 1.
Un interruptor de estrés dentro de las células beta
Las células beta viven en un entorno hostil cuando se desarrolla la diabetes tipo 1. Las células inmunitarias liberan señales inflamatorias —como TNFα e IFNγ— que empujan a las células beta hacia el estrés y la muerte. La proteína RIPK1 actúa como un tomador de decisiones central dentro de muchos tipos celulares, integrando estas señales y orientando a las células ya sea hacia la supervivencia o hacia distintos tipos de muerte programada. En este trabajo, los investigadores preguntaron si RIPK1 desempeña el mismo papel en las células beta bajo ataque inmunitario y si reducir la actividad de RIPK1 podría ayudar a que estas células permanezcan vivas.
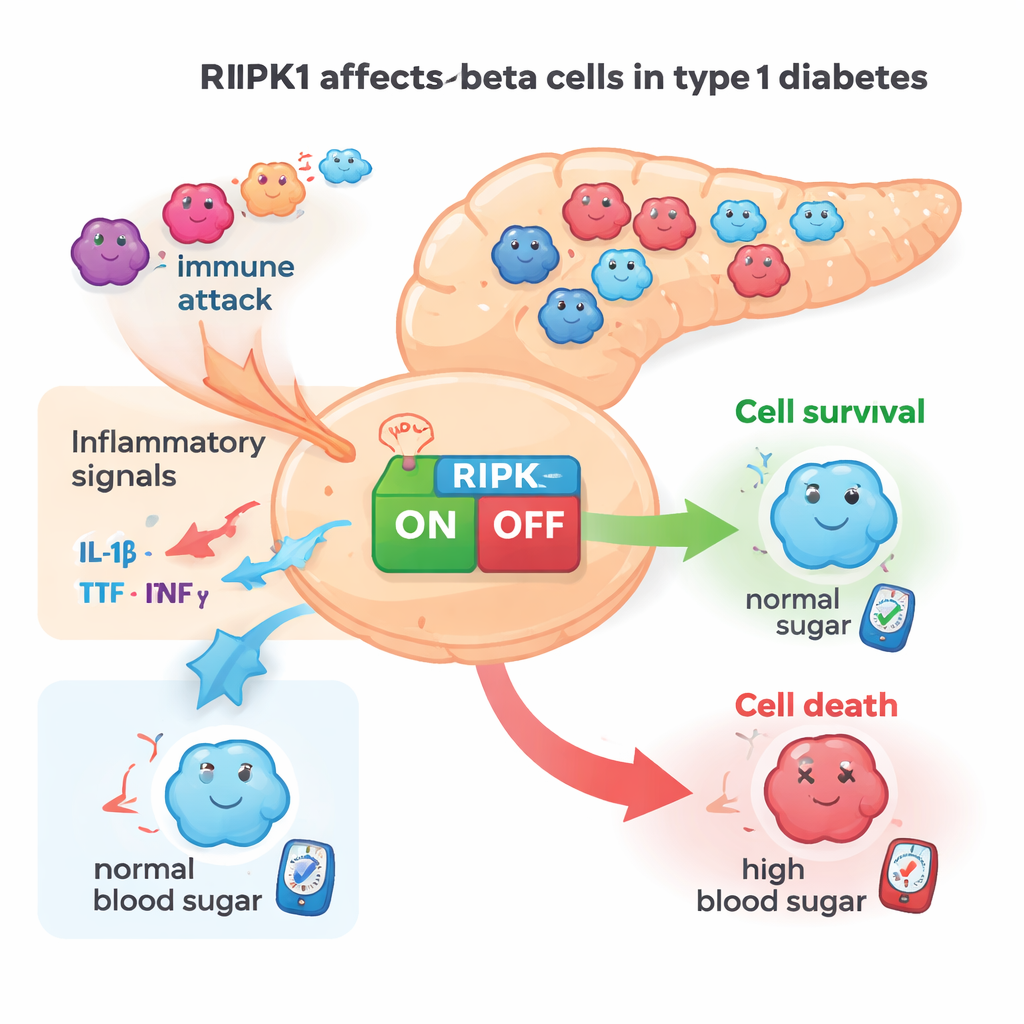
Los niveles de RIPK1 aumentan en células propensas a la diabetes
El equipo primero buscó indicios de que RIPK1 esté implicado en la diabetes tipo 1. Encontraron que las señales inflamatorias aumentaban la actividad de RIPK1 en líneas celulares de células beta de ratón y en células beta humanas cultivadas en el laboratorio. En tejido pancreático tanto de ratones como de humanos, RIPK1 estaba claramente presente en las células productoras de insulina. Importante: los islotes de ratones NOD propensos a la diabetes mostraron una mayor actividad del gen Ripk1 a medida que los animales envejecían y aumentaba la autoinmunidad. Datos de expresión génica a nivel de célula única de donantes humanos mostraron un patrón similar: las células beta de personas con diabetes tipo 1 tenían más ARN de RIPK1 que las de donantes no diabéticos. En conjunto, estas observaciones señalaron a RIPK1 como una proteína relacionada con el estrés que se activa justo cuando las células beta están bajo presión autoinmune.
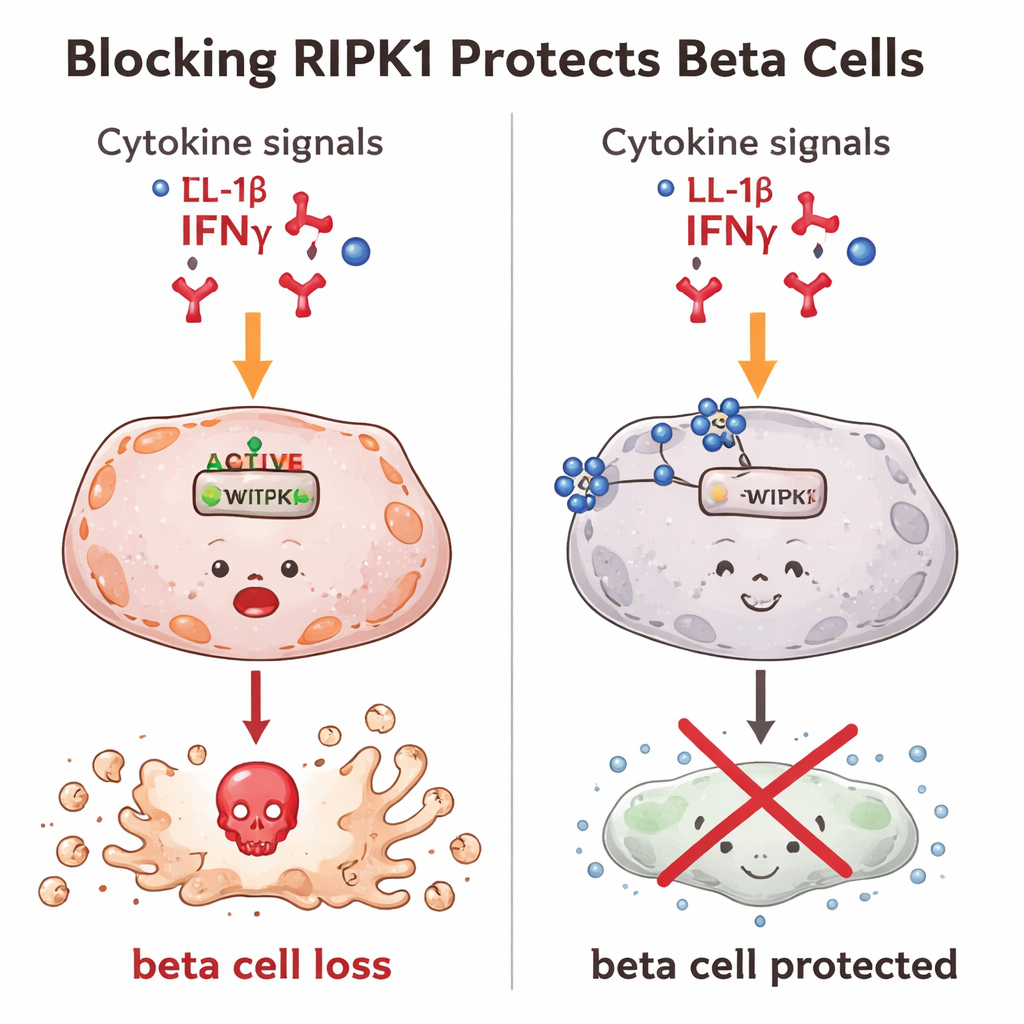
Bloquear RIPK1 ayuda a las células beta a sobrevivir
A continuación, los investigadores probaron qué sucede cuando se bloquea RIPK1. En células beta de ratón expuestas a señales inflamatorias, RIPK1 normalmente se activa y aumenta la muerte celular. Cuando los científicos usaron pequeñas moléculas tipo fármaco para inhibir la actividad de RIPK1 o para reducir su cantidad dentro de la célula, muchas menos células beta murieron. Luego emplearon herramientas de edición genética para debilitar el gen Ripk1, creando células beta con niveles mucho más bajos de RIPK1. Estas células editadas fueron sorprendentemente resistentes tanto a la muerte celular “programada” clásica como a una forma más explosiva e inflamatoria de muerte. En otras palabras, bajar el nivel de RIPK1 permitió que más células beta sobrevivieran, incluso frente a señales dañinas intensas.
Cambios profundos en programas celulares y señalización
Proteger las células beta no fue solo cuestión de detener una vía de muerte. Mediante secuenciación masiva de ARN, el equipo encontró que eliminar RIPK1 remodeló muchos programas génicos dentro de las células beta. Los genes vinculados a la inflamación y a respuestas inmunitarias innatas se atenuaron, mientras que varios genes asociados a la identidad de la célula beta y a la producción de insulina aumentaron. Al mismo tiempo, un rastreo amplio de enzimas activas mostró que la pérdida de RIPK1 reconfiguró múltiples vías de señalización, incluidos los sistemas MAPK y JAK que transmiten mensajes de estrés e inmunidad. Estos cambios sugieren que RIPK1 influye no solo en si una célula beta muere, sino también en cuánto se vuelve “inflamada”, reconocible y funcional durante un ataque autoinmune.
Resistiendo el ataque inmune en el organismo
Para ver si estos hallazgos importan en un contexto más realista, los investigadores mezclaron células inmunitarias que provocan diabetes de ratones NOD con células beta normales o deficientes en RIPK1. Ambos tipos de células beta todavía podían activar a las células inmunitarias, pero las células deficientes en RIPK1 fueron eliminadas a solo cerca de la mitad de la tasa de las células normales. En un modelo murino, el equipo implantó tanto células beta normales como deficientes en RIPK1 en los mismos animales y luego desencadenó un ataque autoinmune. Con el tiempo, los injertos de células beta ordinarias prácticamente desaparecieron, mientras que los injertos deficientes en RIPK1 se mantuvieron decenas a más de cien veces más brillantes en imágenes bioluminiscentes, lo que indica que muchas más células sobrevivieron al embate inmunitario.
Qué podría significar esto para personas con diabetes tipo 1
Este trabajo muestra que RIPK1 actúa como un interruptor central de estrés que ayuda a decidir si las células que producen insulina viven o mueren durante ataques autoinmunes. Cuando RIPK1 se reduce, las células beta son menos propensas a morir, menos propensas a emitir señales inflamatorias y más propensas a mantener su identidad y función. Ya se están explorando fármacos que atacan de forma segura a RIPK1 para otras enfermedades, por lo que adaptar estrategias similares para proteger las células beta podría ofrecer un nuevo enfoque para prevenir o ralentizar la diabetes tipo 1, sobre todo en las etapas iniciales de la enfermedad cuando aún quedan algunas células beta vivas.
Cita: Contreras, C.J., Mukherjee, N., Harris-Kawano, A. et al. RIPK1 regulates β-cell fate via actions on gene expression and kinase signaling in a mouse model of β-cell self-reactivity. Cell Death Dis 17, 220 (2026). https://doi.org/10.1038/s41419-026-08471-0
Palabras clave: diabetes tipo 1, células beta, RIPK1, autoinmunidad, muerte celular