Clear Sky Science · es
Mecanismos de escape inmunitario y avances terapéuticos en neoplasias hematológicas asociadas a virus
Virus y cánceres ocultos en la sangre
La mayoría de nosotros pensamos en los virus como causantes de enfermedades de corta duración, como resfriados o gripe. Pero un reducido grupo de virus puede establecerse de forma persistente en nuestro organismo y, años después, contribuir al desarrollo de cánceres sanguíneos graves como linfomas y leucemias. Esta revisión reúne lo que la comunidad científica sabe hoy sobre cómo estos virus eluden nuestras defensas inmunitarias y cómo ese conocimiento está abriendo la puerta a tratamientos más precisos y con menos toxicidad.
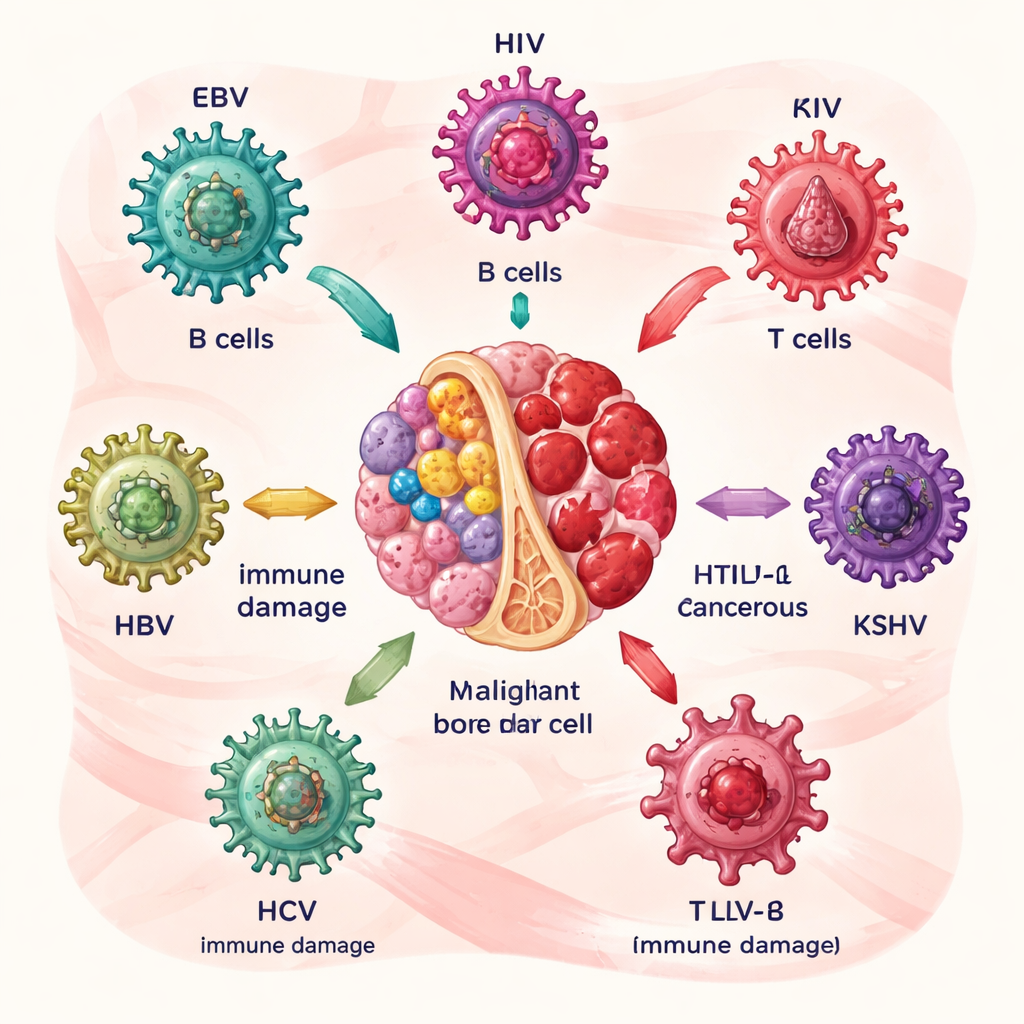
Cómo ciertos virus preparan el terreno para el cáncer hematológico
Los autores describen primero seis culpables principales: virus de Epstein–Barr (VEB), virus de la inmunodeficiencia humana (VIH), virus linfotrópico de células T humanas tipo 1 (HTLV‑1), herpesvirus asociado al sarcoma de Kaposi (KSHV) y los virus de la hepatitis B y C (VHB y VHC). Cada uno ataca las células sanguíneas o del sistema inmunitario de manera distinta. VEB y VHC afectan sobre todo a las células B, productoras de anticuerpos; HTLV‑1 se dirige a las células T; el VIH debilita el sistema inmunitario en su conjunto; KSHV favorece el crecimiento anómalo de ciertos leucocitos; y VHB y VHC pueden permanecer en linfocitos y células madre. Con el tiempo, proteínas virales empujan a las células infectadas a multiplicarse, evitar la muerte celular programada y acumular daño en el ADN, incrementando progresivamente el riesgo de linfomas y enfermedades afines.
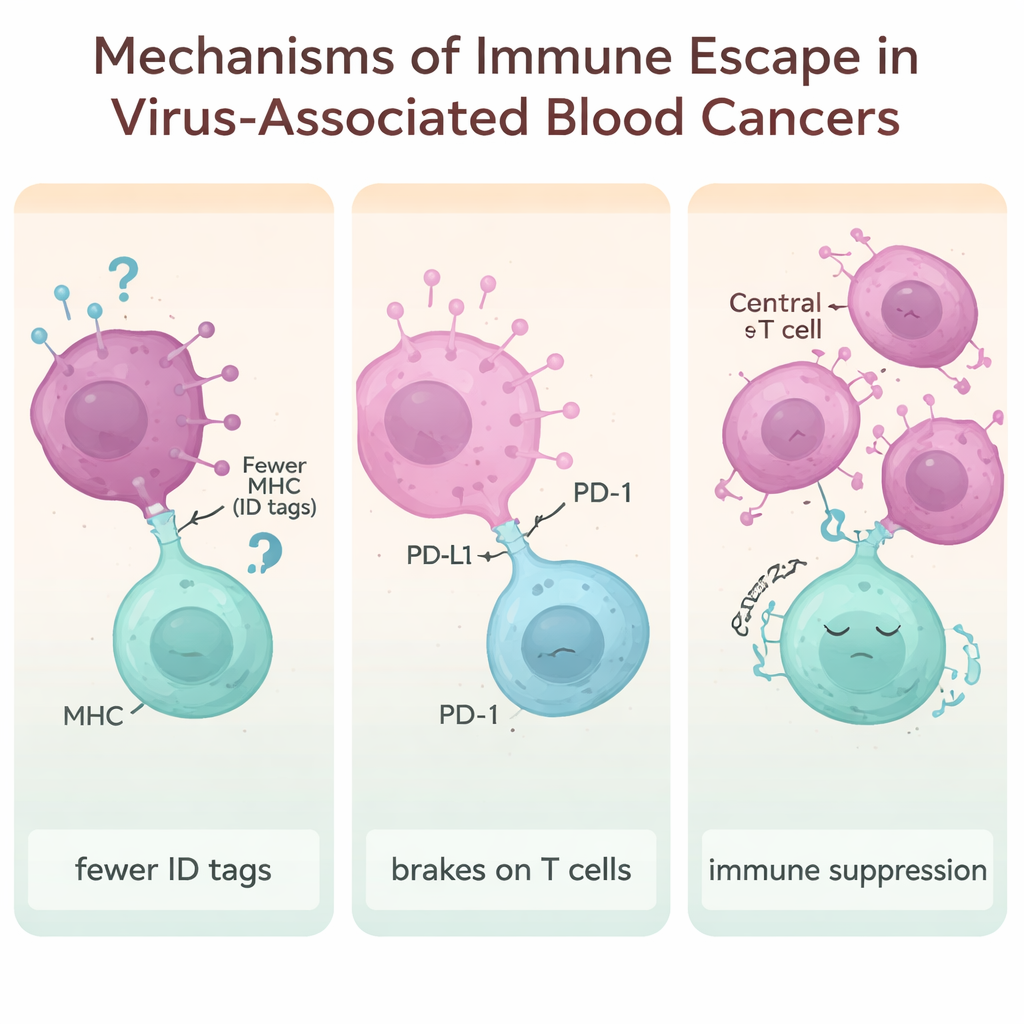
Cómo las células cancerosas aprenden a ocultarse del sistema inmunitario
Un tema central del artículo es el “escape inmunitario”: las artimañas que emplean los cánceres impulsados por virus para volverse invisibles o intocables frente a nuestras defensas. Una estrategia consiste en reducir las “placas de identidad” moleculares (llamadas moléculas MHC) en la superficie celular que las células T inspeccionan para detectar peligro. Proteínas virales de VEB, HTLV‑1, VIH y VHB pueden rebajar estas placas, de modo que las células transformadas son menos propensas a ser reconocidas y atacadas. Otra táctica es explotar los “frenos” del sistema inmunitario, como PD‑1, PD‑L1, CTLA‑4, LAG‑3 y TIM‑3. Cuando estas moléculas de control están sobreactivadas, las células T se vuelven exhaustas y menos efectivas. Muchos linfomas asociados a virus muestran niveles muy elevados de estos frenos, especialmente los tumores vinculados a VEB y VHB.
Células inmunitarias convertidas de combatientes en pacificadoras
La revisión también subraya una estratagema más sutil: remodelar el microambiente inmunitario para que favorezca al tumor. Las células T regulatorias —un subconjunto de células T que normalmente impiden la inflamación excesiva— pueden expandirse y activarse por infecciones virales persistentes. Señales como las citoquinas IL‑10 y TGF‑β fomentan la multiplicación de estas células regulatorias y su capacidad para suprimir a las células T “asesinas” próximas. En infecciones crónicas como HTLV‑1, VHB y VIH, este desequilibrio crea una burbuja protectora alrededor de las células cancerosas emergentes, dificultando aún más que el organismo monte una respuesta eficaz.
Nuevas tácticas terapéuticas basadas en las vulnerabilidades virales
Con una imagen más clara de estos mecanismos, los investigadores están desarrollando terapias que atacan específicamente la maquinaria viral o el entorno inmunitario distorsionado. Se diseñan fármacos de pequeña molécula para bloquear proteínas virales clave de VEB y HTLV‑1, o incluso marcarlas para su degradación intracelular. Los inhibidores de puntos de control inmunitario —anticuerpos que liberan los frenos PD‑1/PD‑L1 o CTLA‑4— se están probando en diversos linfomas relacionados con virus, frecuentemente en combinación con quimioterapia estándar. Los virus oncolíticos, diseñados para infectar selectivamente y lisar células cancerosas a la vez que estimulan una nueva respuesta inmunitaria, están entrando en ensayos iniciales. Al mismo tiempo, enfoques más complejos como infusiones de células T específicas para el virus, terapia con células CAR‑T y vacunas terapéuticas intentan reconstruir o reentrenar el sistema inmunitario para reconocer objetivos virales y células tumorales de forma más eficaz y duradera.
Qué significa esto para los pacientes y la atención futura
En conjunto, el artículo sostiene que los cánceres sanguíneos asociados a virus no son simplemente tumores ordinarios con un virus añadido. Son enfermedades cuya existencia depende de una lucha prolongada entre virus, células sanguíneas y el sistema inmunitario. Al entender exactamente cómo los virus ayudan a las células cancerosas a ocultarse y prosperar, los médicos pueden diseñar combinaciones de tratamientos más inteligentes que bloqueen las rutas de escape, reactiven células inmunitarias exhaustas y eliminen directamente las células infectadas por virus. Aunque muchas de estas estrategias aún están en ensayos clínicos, apuntan hacia un futuro en el que los pacientes con estos cánceres complejos puedan recibir terapias más personalizadas y efectivas y, en algunos casos, alcanzar un control prolongado o incluso curaciones.
Cita: Li, T., Wang, C., Xiao, Q. et al. Immune escape mechanisms and therapeutic advances in virus-associated hematological malignancies. Blood Cancer J. 16, 24 (2026). https://doi.org/10.1038/s41408-026-01453-7
Palabras clave: linfoma asociado a virus, escape inmunitario, terapia con inhibidores de puntos de control inmunitario, CAR-T y terapia con células T, vacunas terapéuticas contra el cáncer