Clear Sky Science · es
Mapeo de las barreras y facilitadores del acceso a la atención bucodental para migrantes vulnerables en países de renta alta: una revisión de alcance
Por qué importan los dientes sanos para las personas en movimiento
Para muchas personas obligadas a cruzar fronteras —como refugiados, solicitantes de asilo y trabajadores migrantes con bajos salarios— un dolor de muelas o encías sangrantes suele ocupar un lugar bajo en una larga lista de preocupaciones. Sin embargo, la mala salud bucodental dificulta comer, dormir, trabajar e incluso hablar con confianza, y se asocia a enfermedades graves como problemas cardíacos y diabetes. Esta revisión analiza qué facilita y qué obstaculiza que los migrantes vulnerables en países ricos reciban atención dental básica, y por qué abordar estas brechas es una cuestión de equidad, no solo de empastes.
La carga oculta detrás de un simple dolor de muelas
En los países de renta alta, los migrantes en situación vulnerable —personas que buscan asilo, trabajadores indocumentados, menores no acompañados y víctimas de trata— presentan de forma consistente peores condiciones dentales y de encías que la población general. Estudios de Alemania, por ejemplo, muestran niveles mucho más altos de caries no tratada entre refugiados que entre residentes locales. Los problemas dentales no son solo dolor: afectan el habla, la alimentación, la apariencia y la autoestima, y se vinculan con enfermedades crónicas como las cardiopatías y la diabetes. Para quienes ya lidian con trauma, bajos ingresos y vivienda inestable, el peso añadido de la mala salud bucodental agrava la desventaja.
Cómo el dinero, las normas y la cultura configuran el recorrido dental
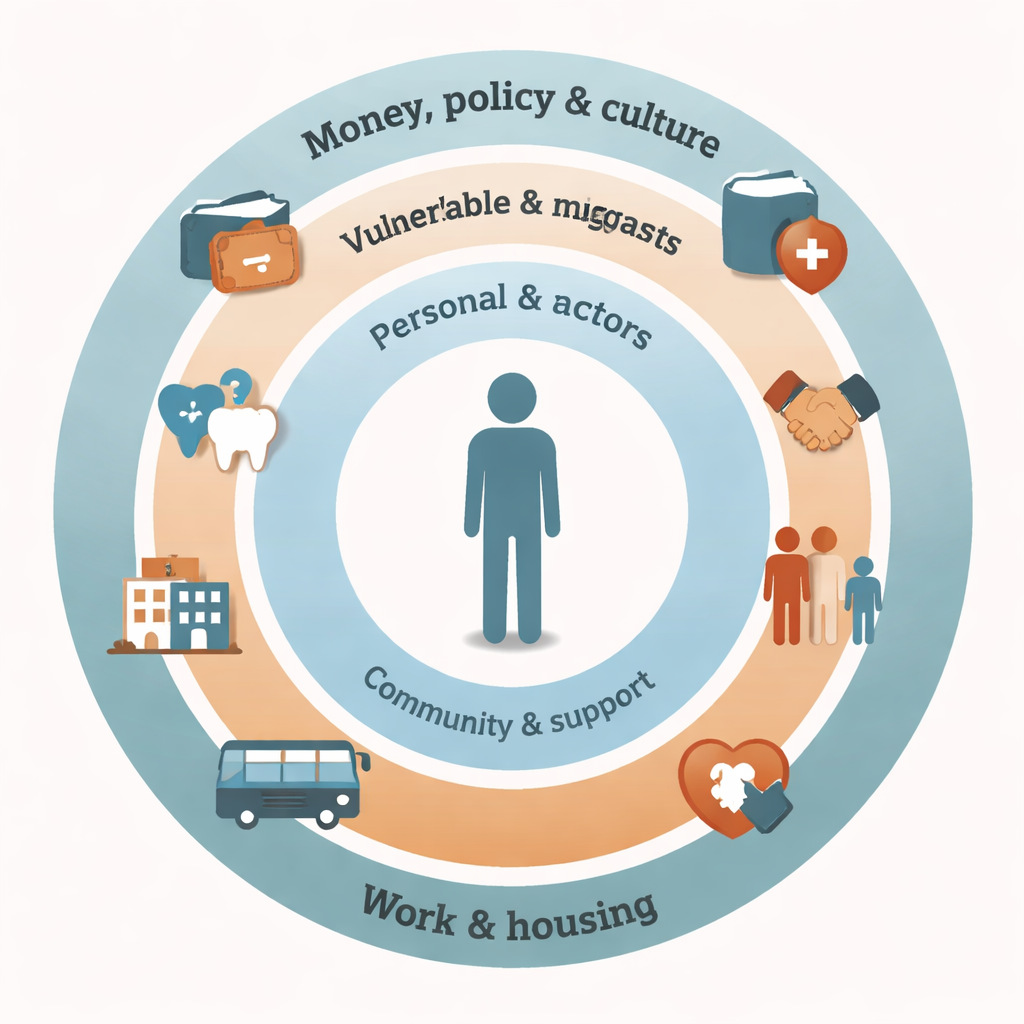
Los autores examinaron 17 estudios de ocho países ricos y organizaron sus hallazgos utilizando un conocido modelo de salud pública que considera capas de influencia alrededor de la persona. En la capa más amplia —dinero, políticas y condiciones sociales— el coste fue la barrera más común. Los migrantes suelen describir la atención dental en los países de acogida como inasequible, incluso cuando comprenden su importancia. Los sistemas de seguro confusos o limitados hicieron que la gente no supiera qué estaba cubierto, o que solo pudieran recibir extracciones en lugar de tratamientos que salvan dientes. La presión financiera también empujó a las familias hacia alimentos más baratos y azucarados y dificultó pagar la pasta de dientes, los cepillos o el transporte hasta la clínica.
Obstáculos cotidianos: idioma, transporte y confianza
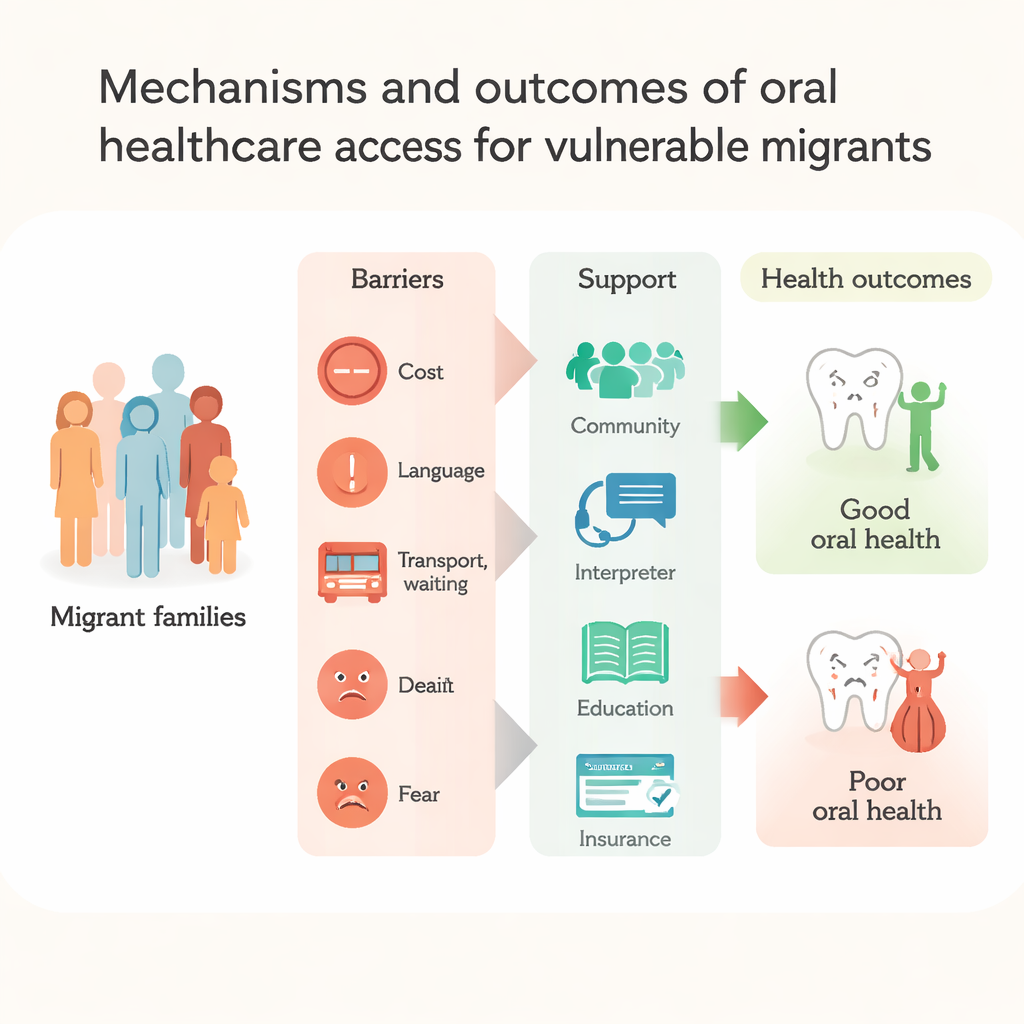
Más cerca de la vida diaria, las dificultades con el idioma fueron prominentes. Muchos migrantes tuvieron problemas para pedir citas, entender planes de tratamiento o explicar síntomas. Los intérpretes, cuando estaban disponibles, podían ayudar, pero algunos pacientes temían que detalles importantes se perdieran o que los intérpretes hablaran en su nombre. Problemas prácticos como largos desplazamientos, sistemas de transporte confusos, clínicas en ubicaciones inseguras y la conciliación del trabajo con el cuidado de los niños provocaron visitas perdidas o demoradas. Las experiencias de guerra, huida e incertidumbre legal continua relegaron los problemas dentales en la lista de prioridades. Además, muchos relataron sentirse faltados al respeto, juzgados o discriminados por el personal dental, o describieron errores pasados como la extracción de la pieza equivocada. Estos encuentros fomentaron desconfianza y miedo, de modo que la gente esperó hasta que el dolor se volviera insoportable antes de buscar ayuda.
Roles familiares, creencias y el poder de la comunidad
Los factores personales y sociales también jugaron un papel importante. Las mujeres, especialmente embarazadas y madres, a menudo anteponían las necesidades de sus hijos y posponían su propio tratamiento, incluso cuando sabían que era importante. En algunas culturas se esperaba que los hombres ocultaran el dolor y evitaran buscar atención. El conocimiento limitado sobre prevención —como el valor de las revisiones periódicas o del flúor— hizo que la gente recurriera a remedios caseros o a visitas urgentes en vez de a cuidados rutinarios. No obstante, la revisión también encontró señales de esperanza: prácticas culturales y religiosas como el uso de palillos miswak favorecieron la limpieza bucal diaria en algunos grupos, y la espiritualidad proporcionó fortaleza emocional para afrontar problemas de salud. Las redes comunitarias, las escuelas, los centros para migrantes y clínicas dentales solidarias ayudaron proporcionando intérpretes, orientación sobre transporte, revisiones gratuitas o a bajo coste y educación sanitaria adaptada que facilitó la navegación de los sistemas locales.
De culpar a las personas a arreglar el sistema
En conjunto, la revisión deja claro que la mala salud dental entre migrantes vulnerables no es solo resultado de negligencia individual. Surge de una red de barreras estructurales: altos costes, seguros fragmentarios, normas complejas, brechas lingüísticas, discriminación y la carga de empezar de nuevo en un país diferente. Los autores sostienen que las soluciones deben ir más allá de decir a la gente que se cepille y use hilo dental. En su lugar, los gobiernos y los servicios de salud deberían tratar la salud bucodental como una prioridad de salud pública, ampliar una cobertura dental justa, simplificar las normas de acceso y formar a los proveedores en una atención culturalmente sensible y respetuosa. Cuando clínicas, comunidades y políticas trabajan conjuntamente para eliminar estos obstáculos, los migrantes tienen muchas más probabilidades de recibir atención dental preventiva y a tiempo —y una boca sana se convierte en una parte realista de la construcción de una nueva vida.
Cita: Lal, Z., Silva, L., Alam, N. et al. Mapping the barriers and facilitators of oral healthcare access for vulnerable migrants across high-income countries: a scoping review. BDJ Open 12, 17 (2026). https://doi.org/10.1038/s41405-026-00398-0
Palabras clave: salud bucodental, migrantes, acceso a la atención sanitaria, atención dental, desigualdades en salud