Clear Sky Science · es
La eficacia de la terapia cognitivo-conductual para el insomnio sobre la hiperexcitación del EEG durante el sueño: un estudio polisomnográfico multicéntrico
Por qué las noches sin dormir importan para tu cerebro
El insomnio crónico es más que dar vueltas en la cama: es un problema de 24 horas en el que el cerebro tiene dificultades para apagarse. Este estudio plantea una pregunta simple pero importante: cuando las personas completan la Terapia Cognitivo-Conductual para el Insomnio (TCC-I), ¿se vuelve realmente más tranquilo su cerebro durante el sueño, no solo mejor según cuestionarios? Al observar directamente las ondas cerebrales durante el sueño, los investigadores muestran cómo una terapia basada en conversación y conducta puede silenciar un cerebro «conectado» por la noche y qué puede significar esto para adaptar el tratamiento a distintos tipos de personas con sueño pobre.
Mirando debajo del capó del insomnio
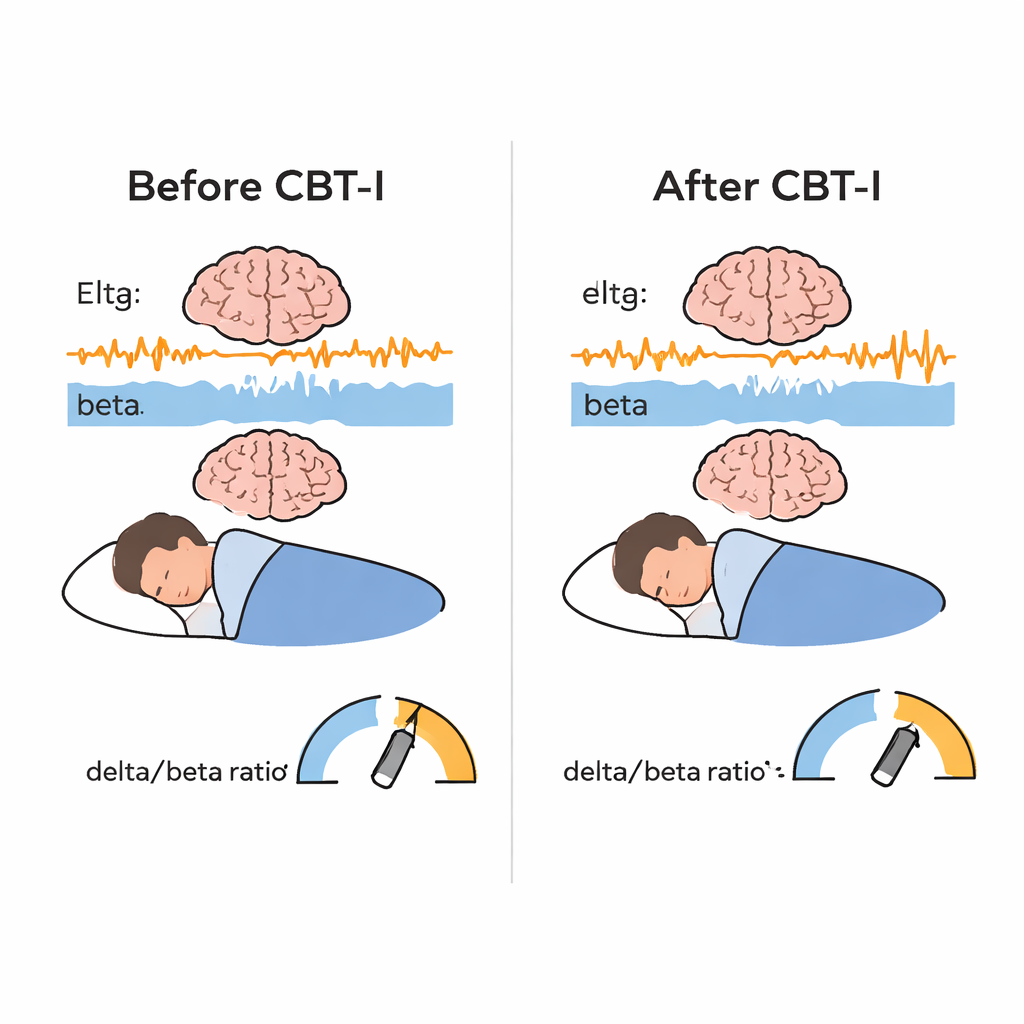
Las personas con insomnio crónico a menudo viven en un estado de «hiperexcitación»: su cuerpo y su cerebro permanecen alerta a lo largo del día. Esto puede aumentar el riesgo de depresión, enfermedades cardíacas, accidentes y problemas laborales. La TCC-I es el tratamiento de primera línea recomendado y por lo general ayuda a las personas a conciliar el sueño más rápido y a mantenerlo más tiempo, según sus propios informes. Pero la mayoría de los estudios se quedan ahí. No preguntan si el cerebro que duerme ha cambiado en sí mismo, o si los distintos «tipos» de insomnio responden de forma distinta. Para cubrir esta laguna, los autores se centraron en la actividad eléctrica cerebral medida durante el sueño NREM, usando un índice simple llamado razón delta/beta, que compara las ondas lentas y de sueño profundo (delta) con ondas más rápidas relacionadas con el estado de alerta (beta). Una razón más alta significa un cerebro más tranquilo y menos excitado.
Cómo se realizó el estudio
El equipo combinó datos de 98 adultos con insomnio de larga duración, tratados en cinco centros de sueño en Canadá, Estados Unidos, República Checa e Italia. Todos los participantes completaron un programa estandarizado de TCC-I de 6–8 semanas que incluyó restricción del sueño (pasar menos tiempo en la cama para aumentar la presión del sueño), control de estímulos (romper la asociación entre la cama y la vigilia), técnicas cognitivas (cuestionar pensamientos poco útiles sobre el sueño), relajación y educación en higiene del sueño. Antes y después del tratamiento, todos se sometieron a un estudio del sueño nocturno con registro completo de ondas cerebrales, rellenaron diarios de sueño durante una semana y completaron el cuestionario Índice de Severidad del Insomnio. Los investigadores calcularon entonces la razón delta/beta de cada persona durante el sueño NREM y un índice separado llamado estabilidad del sueño, que refleja la probabilidad de que el cerebro permanezca en etapas de sueño más profundas en lugar de oscilar entre sueño ligero, profundo y sueño REM.
Qué cambió en el sueño y en la actividad cerebral
Como era de esperar, la TCC-I produjo mejoras notables en la experiencia del sueño de los pacientes: informaron conciliar el sueño más rápido, pasar menos tiempo despiertos por la noche, usar menos tiempo en la cama y tener un sueño más eficiente en general. Los estudios objetivos del sueño mostraron ganancias similares pero menores en el tiempo para conciliar el sueño, la vigilia nocturna, el tiempo en cama y la eficiencia del sueño, mientras que el tiempo total de sueño cambió poco. El hallazgo más novedoso provino de los datos de las ondas cerebrales. Tras la TCC-I, la actividad delta lenta aumentó y la actividad beta rápida disminuyó durante el sueño NREM, produciendo un incremento significativo en la razón delta/beta. En términos cotidianos, el cerebro durante el sueño parecía menos «en alerta» y más «en descanso profundo». Este efecto apareció en todos los centros, lo que sugiere que no estaba ligado a una única clínica o protocolo. La estabilidad del sueño también mejoró: los cerebros tendieron más a permanecer en NREM y REM estables en lugar de rebotar entre etapas, aunque este cambio en estabilidad no se correlacionó directamente con el cambio en la razón delta/beta.
Diferentes tipos de insomnio, distintas respuestas
No todo el insomnio es igual. Los investigadores dividieron a los participantes en dos grupos según su tiempo total de sueño medido: aquellos con duración de sueño corta y aquellos cuyo tiempo total de sueño estaba en un rango más típico, a pesar de sentirse sin sueño. Ambos grupos tenían una gravedad de insomnio similar al inicio, pero sus respuestas cerebrales difirieron. Las personas con corta duración de sueño mostraron una mayor mejora en la razón delta/beta, impulsada principalmente por un mayor aumento de la actividad delta lenta. También obtuvieron mayores ganancias en algunas medidas estándar de los estudios del sueño, como menos tiempo despiertos por la noche y mejor eficiencia del sueño. Esto sugiere que los individuos cuyo insomnio se caracteriza por una reducción real del tiempo de sueño pueden experimentar un calmar más pronunciado de la sobreactivación nocturna del cerebro con la TCC-I, aunque su tiempo total de sueño no aumente de forma dramática.
Qué significa esto para las personas que luchan con el sueño
Para alguien con insomnio crónico, estos hallazgos ofrecen noticias tranquilizadoras: la TCC-I no solo mejora la sensación subjetiva, sino que parece cambiar cómo se comporta el cerebro durante el sueño, desplazándolo desde un estado de alta alerta hacia un descanso más profundo. Al mismo tiempo, el estudio muestra que el silenciamiento cerebral y la estabilidad del sueño son en parte independientes, y que los distintos subtipos de insomnio responden de forma diferente. Usando marcadores simples de las ondas cerebrales como la razón delta/beta, trabajos futuros podrían personalizar el tratamiento del insomnio, identificar quién está en riesgo de recaída y entender qué partes de la TCC-I importan más para cada paciente.
Cita: Sforza, M., Morin, C.M., Dang-Vu, T.T. et al. The effectiveness of Cognitive behavioral therapy for insomnia on sleep EEG hyperarousal: a multicentric polysomnographic study. Transl Psychiatry 16, 88 (2026). https://doi.org/10.1038/s41398-026-03882-1
Palabras clave: insomnio, terapia cognitivo-conductual, EEG del sueño, hiperexcitación, estabilidad del sueño