Clear Sky Science · es
Trayectoria de la aparición de la depresión antes, durante y después del diagnóstico de demencia: un estudio poblacional
Por qué esto importa para familias y cuidadores
Muchas familias observan que un ser querido que desarrolla problemas de memoria también parece inusualmente triste, ansioso o retraído. Este estudio plantea una pregunta crucial: ¿cómo se desarrolla la depresión en los años antes y después de un diagnóstico de demencia? Al seguir a más de diez mil adultos en Suecia durante casi dos décadas, los investigadores muestran que la depresión no es solo una nota al margen de la demencia: tiene su propia cronología clara, con implicaciones importantes sobre cuándo y cómo ofrecer ayuda.
Seguimiento de personas a lo largo de muchos años
Los investigadores utilizaron datos del Registro Sueco de Gemelos, un gran recurso nacional que ha seguido a decenas de miles de gemelos. A partir de este grupo, identificaron a 2.677 personas que desarrollaron demencia después de los 65 años y emparejaron a cada una de ellas con hasta tres personas similares que no desarrollaron demencia, para un total de 10.051 participantes. Luego vincularon a estos individuos con los registros médicos nacionales para localizar todos los episodios de depresión y demencia diagnosticados por un médico a lo largo de un período de 18 años. En lugar de fijarse solo en quién tenía depresión en un punto inicial, anclaron el tiempo al año del diagnóstico de demencia y examinaron la depresión año a año desde diez años antes hasta diez años después de ese momento.
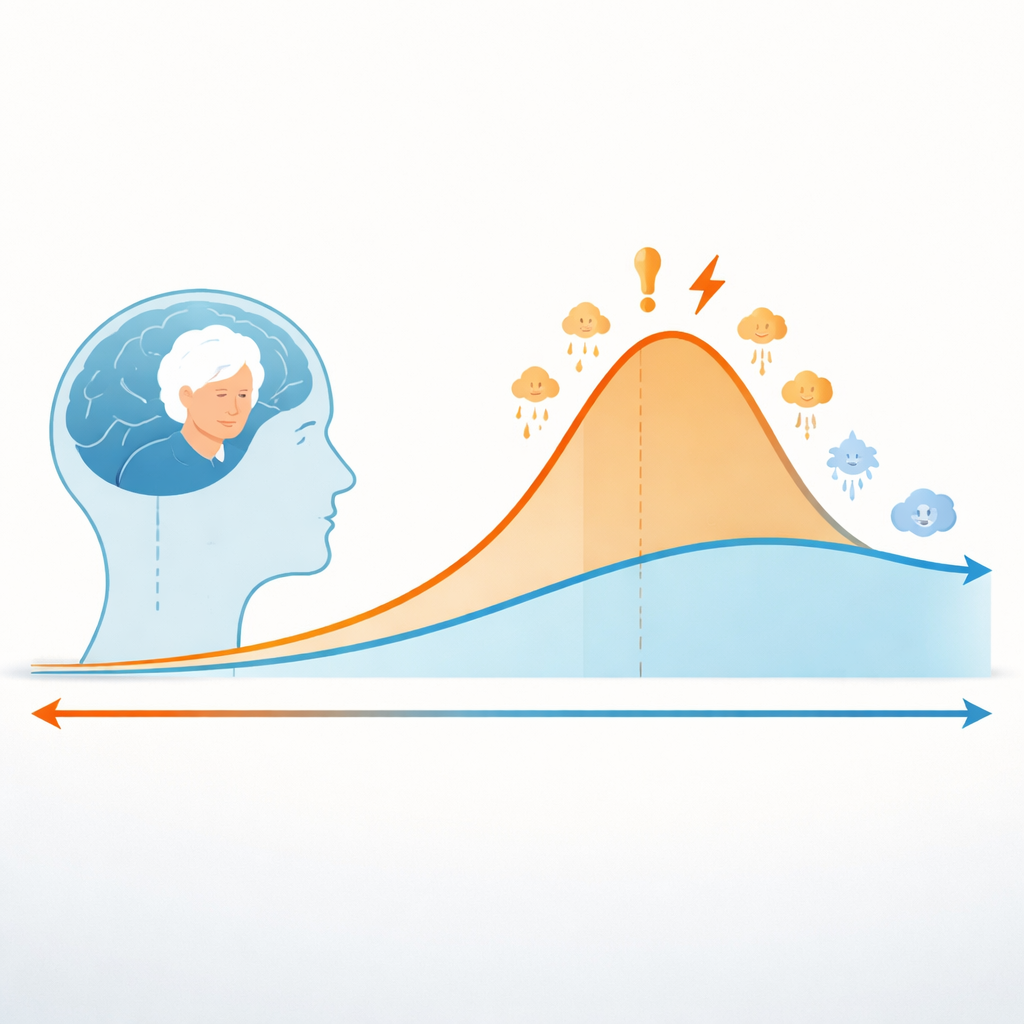
Una oleada de depresión en torno al diagnóstico
Cuando el equipo comparó a las personas con y sin demencia, surgió un patrón llamativo. En un pasado lejano —de siete a diez años antes del diagnóstico— las tasas de depresión eran similares en ambos grupos. Pero a partir de unos seis años antes de que se reconociera la demencia, la depresión se volvió más común entre quienes luego desarrollarían demencia. El riesgo aumentó de forma sostenida y fue aproximadamente diez veces mayor que en los pares sin demencia durante el mismo año en que se diagnosticó la demencia. Tras el diagnóstico, la depresión siguió siendo más frecuente durante unos cuatro años antes de descender gradualmente hacia el nivel observado en las personas sin demencia. Esto sugiere que la depresión está estrechamente entrelazada con las fases temprana y media de la demencia, en lugar de aparecer de forma aleatoria.
¿Quién tiene más riesgo antes y después de la demencia?
Los investigadores también buscaron características que aumentaran la probabilidad de depresión en distintos momentos entre las personas con demencia. Antes del diagnóstico, las mujeres tenían más del doble de probabilidad que los hombres de experimentar depresión. Fumar, consumir alcohol en exceso y haber sufrido un ictus se asociaron también con mayores probabilidades de depresión en esta fase inicial. Curiosamente, los participantes de edad más avanzada tenían algo menos probabilidad de recibir un diagnóstico de depresión que los de mediados de los 60, posiblemente porque las personas más vulnerables no sobreviven hasta edades muy avanzadas o porque la depresión se pasa por alto con más frecuencia en los pacientes de mayor edad. Tras el diagnóstico de demencia, el panorama del riesgo cambió. Vivir solo —estar divorciado, viudo o de otro modo sin pareja— destacó como un factor social clave, y tener antecedentes de cáncer también aumentó la probabilidad de depresión.
Qué significa esto para la atención y la prevención
Estos hallazgos apuntan a una historia bidireccional. En los años previos a la demencia, la depresión puede ser tanto una señal temprana de que el cerebro está cambiando como un posible contribuyente a un mayor deterioro cognitivo, posiblemente a través de efectos en los vasos sanguíneos, las hormonas del estrés y la inflamación cerebral. Una vez que la demencia está presente, la depresión puede reflejar el daño directo a los circuitos cerebrales relacionados con el ánimo combinado con el impacto emocional de perder autonomía, lidiar con otras enfermedades y afrontar la vida con menos apoyos sociales. En cualquier caso, el estudio sugiere que la depresión en torno al momento de la demencia es común, predecible e importante de tratar. Prestar atención a los cambios del estado de ánimo años antes de que los problemas de memoria sean evidentes, apoyar hábitos saludables como no fumar y limitar el alcohol, y ofrecer apoyo emocional y social adicional —especialmente a mujeres, personas que viven solas y quienes tienen enfermedades graves— podría ayudar a aliviar el sufrimiento a lo largo de todo el curso de la demencia.
Mensaje principal
En las personas mayores que desarrollan demencia, la depresión tiende a empezar a aumentar unos seis años antes del diagnóstico, alcanza su punto máximo en el momento en que se reconoce la demencia y se mantiene por encima de lo habitual durante varios años después. Ciertos grupos —mujeres, fumadores, consumidores excesivos de alcohol, supervivientes de ictus, personas que viven solas y quienes tienen cáncer— son especialmente vulnerables. Para familias, clínicos y responsables de políticas, el mensaje es claro: vigilar y tratar la depresión debería ser una parte central del cuidado de la demencia tanto mucho antes como mucho después de que se haga el diagnóstico.
Cita: Yang, W., Li, W., Sakakibara, S. et al. Trajectory of depression occurrence before, during, and after dementia diagnosis: A population-based study. Transl Psychiatry 16, 124 (2026). https://doi.org/10.1038/s41398-026-03817-w
Palabras clave: depresión, demencia, personas mayores, salud mental, factores de riesgo