Clear Sky Science · es
La pérdida de CHEK2 confiere resistencia a la quimioterapia en las células madre hematopoyéticas
Por qué algunas células sanguíneas vencen a la quimioterapia
A medida que mejoran los tratamientos contra el cáncer y más personas sobreviven a la quimio y la radiación, los médicos están descubriendo un efecto secundario inesperado: años después, muchos supervivientes llevan pequeños bolsillos de células sanguíneas genéticamente alteradas que, durante la terapia, se apoderaron silenciosamente de partes de su médula ósea. Este artículo plantea una pregunta concreta detrás de ese misterio: ¿por qué ciertas células madre sanguíneas mutantes resisten mejor los fármacos oncológicos agresivos que las células normales, y qué implica eso para el riesgo futuro de leucemia y las opciones de tratamiento?
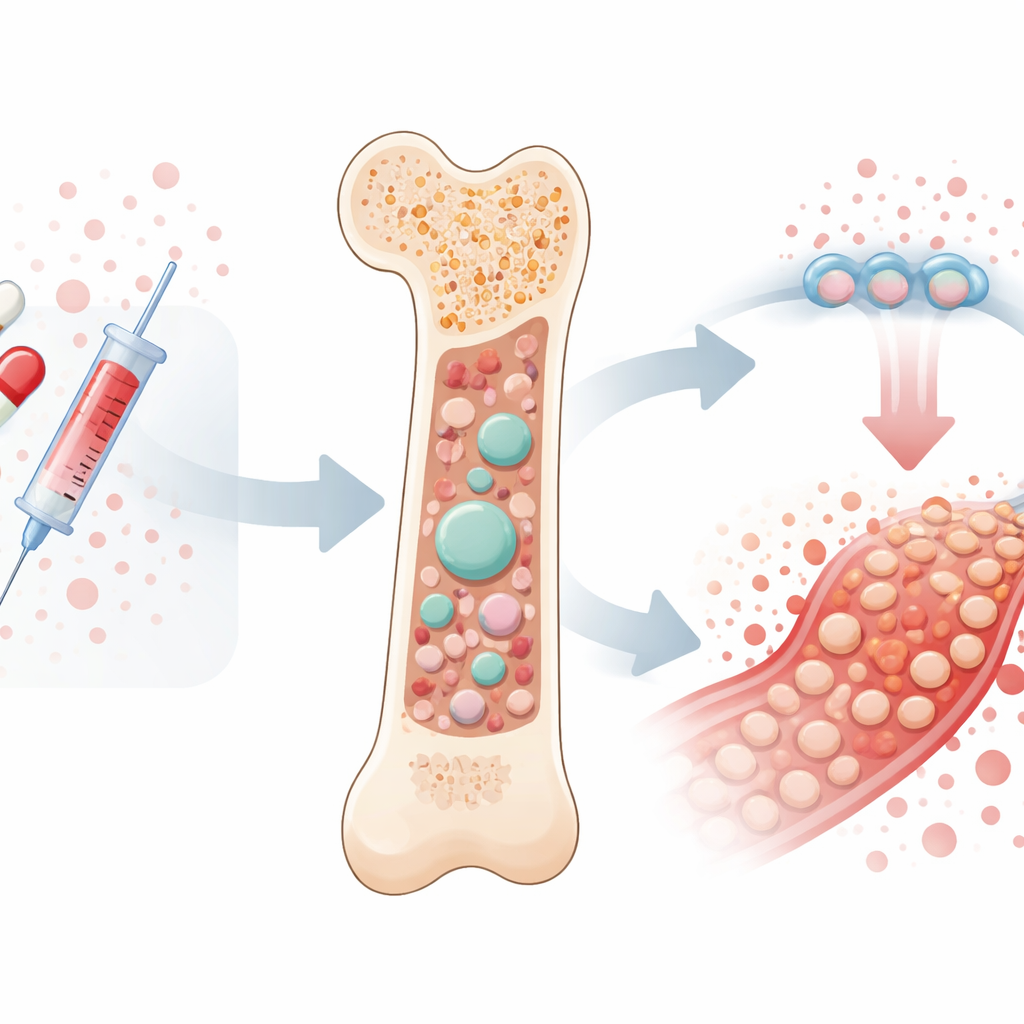
La evolución oculta dentro de nuestra médula ósea
Nuestro sistema sanguíneo se renueva constantemente gracias a una pequeña reserva de células madre en la médula ósea. A lo largo de la vida, estas células acumulan gradualmente cambios aleatorios en el ADN. Cuando una célula madre con una alteración beneficiosa adquiere una ventaja de supervivencia, puede generar un gran “clon” de células descendientes, un proceso llamado hematopoyesis clonal. Esto es sorprendentemente común en personas mayores y se ha relacionado no solo con cánceres de la sangre, sino también con enfermedades cardíacas y otras afecciones asociadas a la edad. Las terapias contra el cáncer añaden un estrés intenso a este sistema, matando muchas células y favoreciendo de forma no intencionada a esos raros mutantes que resisten mejor el daño del ADN.
Un interruptor de seguridad que sale mal durante el tratamiento
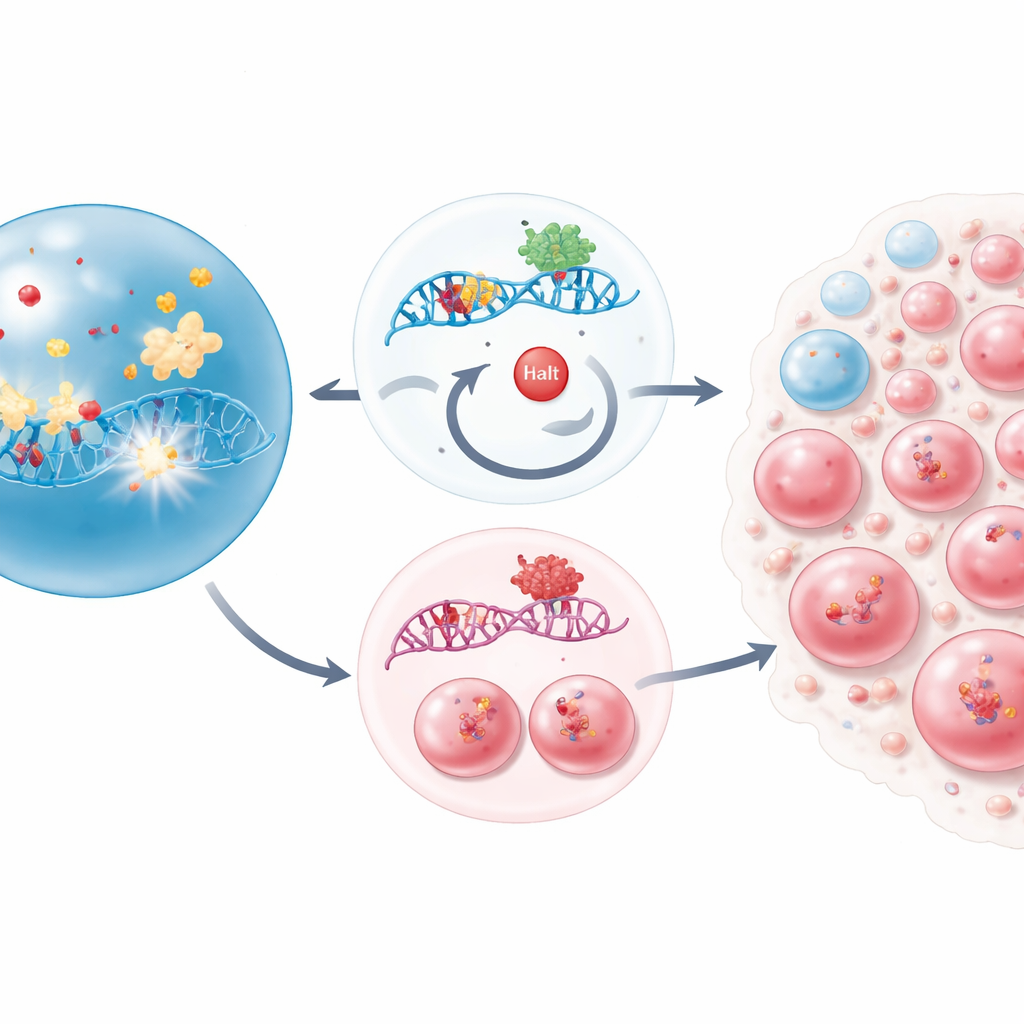
El foco aquí está en un gen llamado CHEK2, que forma parte del circuito que detecta el daño en la célula. En células sanas, CHEK2 ayuda a detectar roturas en el ADN, pausar la división celular y, si el daño es excesivo, desencadenar la autodestrucción. Empleando una pantalla a gran escala de eliminación génica en células de leucemia, los investigadores desactivaron sistemáticamente miles de genes para ver qué pérdidas ayudaban a las células a sobrevivir a los fármacos quimioterápicos clásicos que dañan el ADN. CHEK2 destacó con rapidez: cuando se inactivaba, las células tenían muchas más probabilidades de sobrevivir al tratamiento con fármacos como cisplatino y melphalan. Sin este interruptor de seguridad, las células dañadas siguieron dividiéndose en lugar de detenerse o morir.
Células madre mutantes que se niegan a rendirse
Para ir más allá de las líneas celulares, el equipo diseñó ratones cuyas células madre y progenitoras formadoras de sangre carecían de Chek2. En condiciones normales, estos ratones producían sangre de forma perfectamente ordinaria, lo que sugiere que el gen no es esencial para la formación diaria de la sangre. Eso cambió cuando los animales recibieron dosis repetidas de quimioterapia. En ese contexto estresante, las células madre y progenitoras tempranas deficientes en Chek2 se agotan mucho menos que sus contrapartes normales y gradualmente se hicieron con gran parte del sistema sanguíneo. Estas células supervivientes mostraban más señales de daño en el ADN que las células normales, pero persistieron y recuperaron la médula ósea, ilustrando una compensación preocupante: resistencia al tratamiento a costa de acumular cicatrices genéticas adicionales.
Cuando los fármacos contra la leucemia alimentan clones resistentes
El estudio siguió preguntando si los fármacos más nuevos y “más suaves” usados para los trastornos de la médula ósea, conocidos como agentes hipometilantes, generan presiones similares. Estos fármacos, entre ellos azacitidina y decitabina, suelen considerarse medicamentos epigenéticos que aflojan marcas químicas en el ADN. Los autores descubrieron que, de hecho, también provocan una forma distintiva de daño en el ADN al atrapar una enzima llamada DNMT1 directamente sobre el ADN. En cultivos mixtos de células normales y deficientes en CHEK2, y en células madre de ratón cultivadas fuera del organismo, este daño volvió a favorecer a los mutantes, que eludieron el paro del ciclo celular y la muerte. Cuando se añadió un compuesto bloqueador de DNMT1 separado que no daña el ADN, la ventaja de los mutantes de CHEK2 desapareció en gran medida, lo que subraya que es la lesión del ADN—no la desmetilación en sí—lo que selecciona estos clones resistentes.
Qué significa esto para los pacientes y la atención futura
En conjunto, el trabajo dibuja un panorama nítido de cómo un único interruptor de seguridad dañado en las células madre sanguíneas puede remodelar silenciosamente el sistema sanguíneo tras la terapia contra el cáncer. La pérdida de CHEK2 permite a las células madre capear tanto quimioterapias clásicas como fármacos de uso común en la médula ósea, sobrevivir con daño persistente en el ADN y expandirse hasta convertirse en clones dominantes. Para los pacientes, esto ayuda a explicar por qué ciertas mutaciones en genes de reparación del ADN se encuentran a menudo en sangre años después del tratamiento y pueden anticipar leucemias relacionadas con la terapia. Entender que fármacos específicos pueden favorecer sin querer a estas células mutantes sugiere que los planes de tratamiento futuros, y quizá nuevas terapias dirigidas, tendrán que tener en cuenta el “ecosistema” genético de la médula ósea de un paciente, no solo el cáncer que se trata.
Cita: Zhou, J., Hu, T., Li, D. et al. CHEK2 loss endows chemotherapy resistance to hematopoietic stem cells. Leukemia 40, 511–521 (2026). https://doi.org/10.1038/s41375-025-02850-w
Palabras clave: hematopoyesis clonal, CHEK2, resistencia a la quimioterapia, respuesta al daño del ADN, células madre hematopoyéticas