Clear Sky Science · de
Bevölkerungsbasierte, risikoadjustierte Ergebnisse bei außerklinischem Herzstillstand
Warum der Ort Ihres Zusammenbruchs Ihre Chancen beeinflussen kann
Wenn das Herz eines Menschen außerhalb eines Krankenhauses plötzlich aufhört zu schlagen, zählt jede Sekunde. Dennoch können in den Vereinigten Staaten die Überlebenschancen stark davon abhängen, wo jemand lebt und welche Krankenhäuser seine Gemeinde versorgen. Diese Studie untersucht, warum das Überleben nach einem außerklinischen Herzstillstand von Region zu Region so unterschiedlich ist, konzentriert sich auf ältere Erwachsene mit Medicare-Versicherung und fragt, welche Arten von Gesundheitssystemen den Menschen die beste Chance geben, lebend nach Hause zurückzukehren.
Herznotfälle vor dem Krankenhaus
Ein außerklinischer Herzstillstand tritt ein, wenn das Herz in Wohnungen, auf Straßen oder an öffentlichen Orten abrupt aufhört zu schlagen. Er ist seltener als Herzinfarkte oder Schlaganfälle, aber weitaus tödlicher und belastet Rettungsdienste und Krankenhäuser enorm. Die American Heart Association hat gefordert, dass Gemeinden diese Ereignisse ähnlich behandeln sollten wie schwere Traumata oder schwere Schlaganfälle – Zustände, bei denen gut organisierte regionale Versorgungssysteme bereits die Überlebensraten erhöht haben. Statt dass jedes Krankenhaus alleine handelt, besteht die Idee darin, „Herzrettungs“-Netzwerke aufzubauen, die 911-Leitstelle, Krankenwagen und Krankenhäuser zu einem koordinierten System verknüpfen, das schnelle, hochwertige Versorgung vom Bürgersteig bis zur Intensivstation liefern kann.
Ein landesweiter Blick auf die Ergebnisse
Um zu prüfen, wie gut verschiedene Teile des Landes abschnitten, analysierten die Forschenden mehr als 200.000 Herzstillstände bei Medicare-Fee-for-Service-Patienten aus den Jahren 2013 bis 2015, verteilt auf 205 empirisch definierte Krankenhausregionen. Sie kombinierten diese umfangreiche Abrechnungsdatenbank mit einem detaillierten Register von Herzstillstands-Fällen namens CARES, um ein Risikoadjustierungsmodell zu erstellen – im Grunde eine Methode, um zu schätzen, wie viele Patienten in jeder Region unter Berücksichtigung von Alter, Vorerkrankungen und anderen Faktoren hätten überleben sollen. Der Vergleich der tatsächlich Überlebenden mit der erwarteten Zahl ermöglichte es dem Team, für jede Region ein standardisiertes Inzidenzverhältnis (SIR) zu berechnen und Regionen zu identifizieren, die besser oder schlechter als erwartet abschnitten.
Regionen, die zurückfallen und die aufholen
Die Ergebnisse sind ernüchternd. Insgesamt überlebten nur etwa 15 % dieser älteren Patienten bis zur Krankenhausexitalität. Etwa die Hälfte der 205 Regionen wies nach Risikoadjustierung deutlich schlechtere Überlebensraten auf als erwartet, während nur neun Regionen besser als erwartet abschnitten. Diese überdurchschnittlich arbeitenden Regionen waren tendenziell kleiner in der Bevölkerung und hatten einen höheren Anteil an Einwohnern ab 65 Jahren. Sie verfügten außerdem über mehr große Krankenhäuser und mehr große Lehrkrankenhäuser, was darauf hindeutet, dass leistungsfähigere Zentren und akademische Einrichtungen besser gerüstet sein könnten, komplexe Nachbehandlungen nach Herzstillstand zu leisten. Im Gegensatz dazu hinkten viele große, dicht besiedelte Regionen zurück, obwohl sie auf dem Papier über mehr Ressourcen verfügten.
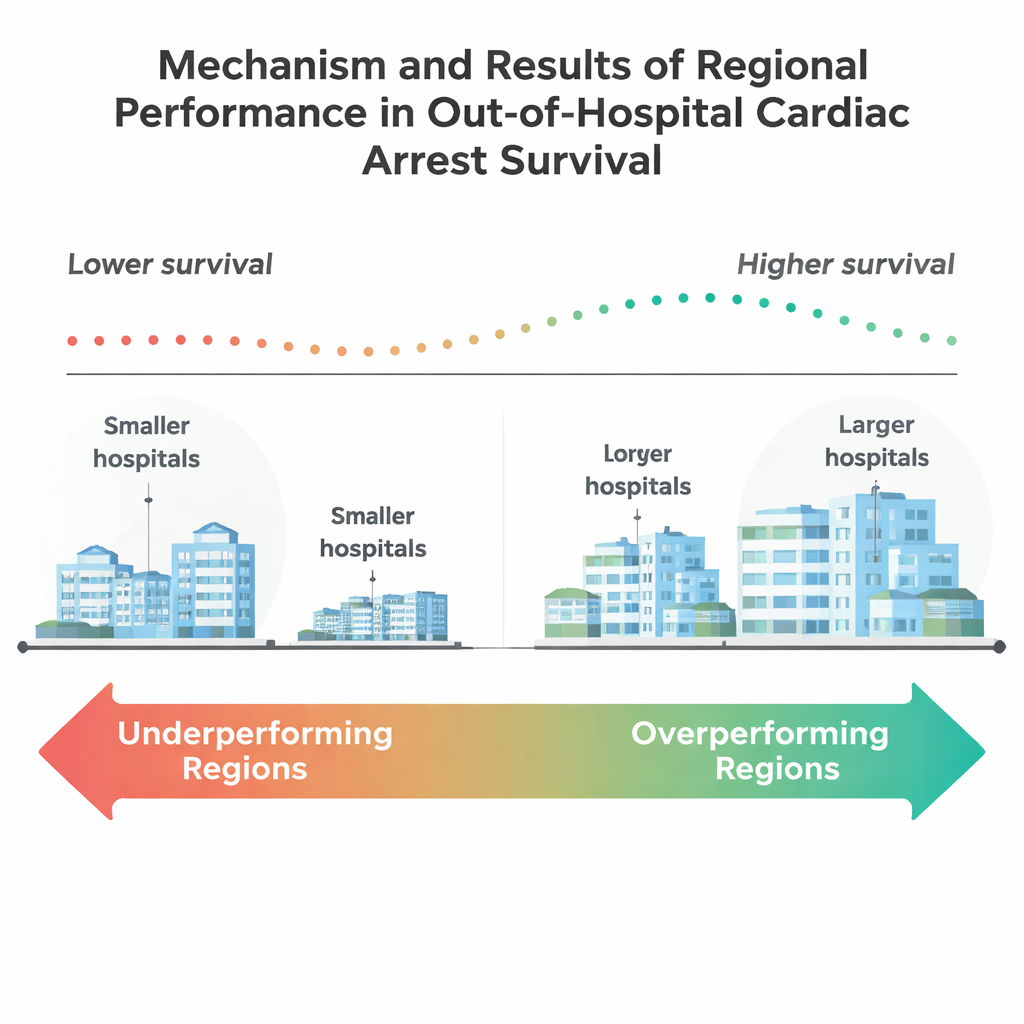
Krankenhäuser, Gemeinden und verborgene Ungleichheiten
Bei genauerer Betrachtung stellte die Studie fest, dass die Krankenhausgröße eine Rolle spielte: Regionen mit mehr Krankenhäusern mit mindestens 100 Betten – und besonders solche mit 400 oder mehr Betten – hatten eher eine bessere Leistung. Überraschenderweise war das Vorhandensein eines Herzkatheterlabors, das verstopfte Gefäße öffnen kann, allein nicht mit einer besseren regionalen Leistung verbunden. Das deutet darauf hin, dass das Überleben weniger von einer Hightech-Prozedur abhängt als vom Gesamtsystem: wie Rettungsdienst, Notaufnahmen, Intensivstationen und Rehabilitationsdienste zusammenarbeiten. Das Team fand auch auffällige Unterschiede in der Zusammensetzung der Gemeinden. Überdurchschnittlich leistungsfähige Regionen hatten höhere Anteile weißer Einwohner und niedrigere Anteile schwarzer und hispanischer Einwohner sowie geringere Arbeitslosigkeit und etwas höhere Abschlussquoten an weiterführenden Schulen. Diese Muster spiegeln langjährige Bedenken wider, dass Rasse, Bildung und Nachbarschaftsbedingungen beeinflussen können, wer am stärksten von Fortschritten in der Notfallversorgung profitiert.
Was diese Ergebnisse für Patienten und politische Entscheidungsträger bedeuten
Für Laien ist die Kernaussage klar: Das Überleben nach einem plötzlichen Herzstillstand hängt nicht nur von Glück oder der persönlichen Gesundheit ab – es hängt auch davon ab, wie gut das lokale Gesundheitssystem organisiert ist. Viele Regionen in den Vereinigten Staaten schneiden schlechter ab, als sie sollten, selbst nachdem berücksichtigt wurde, wie schwer die Patienten erkrankt sind. Der Aufbau stärkerer regionaler Netzwerke, die leistungsfähige Krankenhäuser betonen; klare Verlegungswege; standardisierte Schulungen; und gemeindeweite Unterstützung für Wiederbelebung (CPR) und frühzeitige Versorgung könnte helfen, diese Lücken zu schließen. Die Autorinnen und Autoren plädieren dafür, dass Politik, Versicherer und Gesundheitssysteme über eine Einzelkrankenhaus-Perspektive hinausgehen und in regionale "Systeme der Versorgung bei Herzstillstand" investieren sollten, damit es weniger darauf ankommt, wo Ihr Herz stillsteht – und Ihre Chancen, wieder nach Hause zu kommen, besser werden.
Zitation: Abbott, E.E., Buckler, D.G., Petrozzo, K. et al. Population-based risk adjusted outcomes for out-of-hospital cardiac arrest. npj Cardiovasc Health 3, 8 (2026). https://doi.org/10.1038/s44325-026-00108-7
Schlüsselwörter: außerklinischer Herzstillstand, Notfallmedizinische Systeme, regionale Gesundheitsunterschiede, Medicare-Ergebnisse, Herzreanimationszentren