Clear Sky Science · de
Fortschritte in Prinzipien und Technologien der nicht-mechanischen Blutdrucküberwachung
Warum Ihr Blutdruckgerät immer intelligenter wird
Hoher Blutdruck erhöht still und leise das Risiko für Herzinfarkt, Schlaganfall und Nierenversagen bei mehr als einer Milliarde Menschen weltweit. Dennoch wissen viele nichts davon, zum Teil weil die Blutdruckmessung meist ein Finden einer Manschette, ruhiges Sitzen und ein unangenehmes Zusammendrücken erfordert. Dieser Übersichtsartikel untersucht eine neue Generation „manschettenloser“ Technologien, die eine sanftere, häufigere und bequemere Blutdruckverfolgung versprechen—integriert in Uhren, Ringe, Kameras und sogar radarsch ähnliche Sensoren.
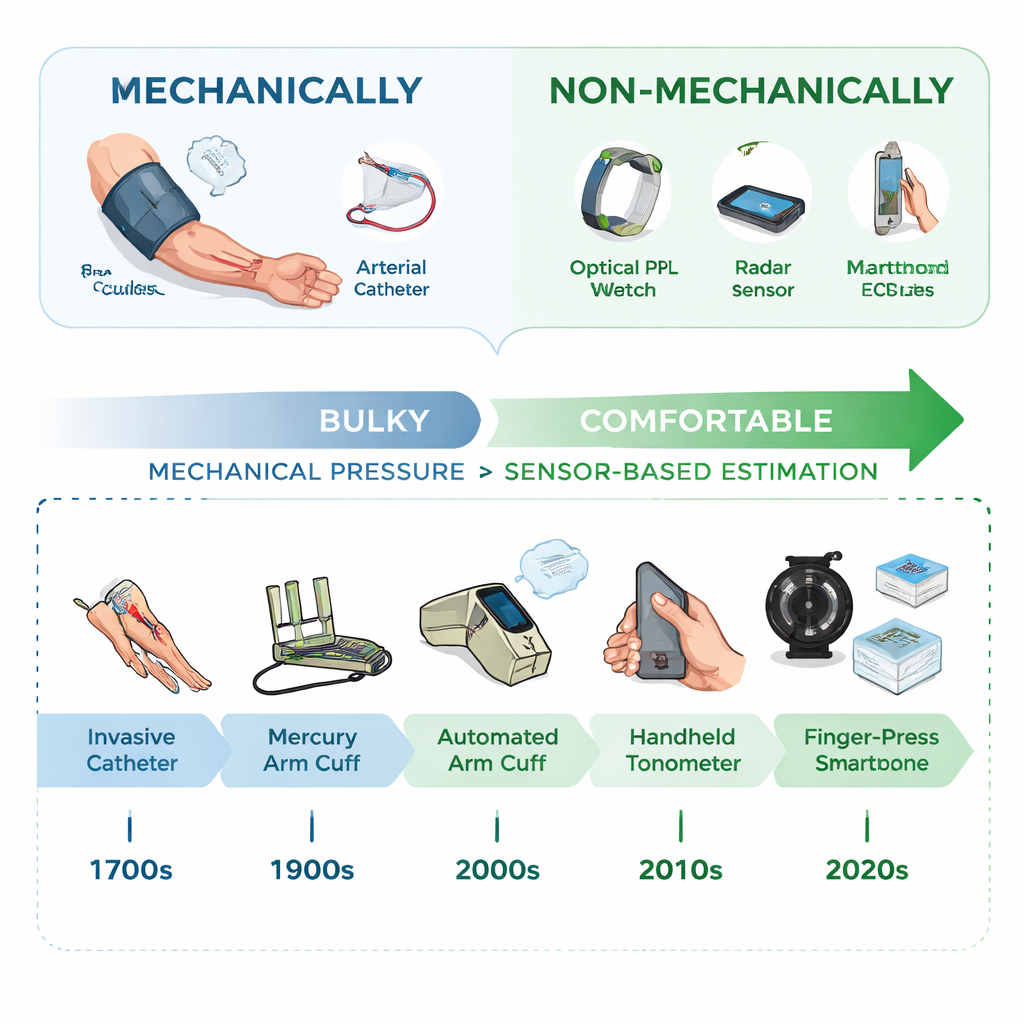
Von sperrigen Manschetten zu unsichtbaren Messgeräten
Die Geschichte der Blutdrucküberwachung begann im 18. Jahrhundert mit Schläuchen, die direkt in Arterien eingeführt wurden—eine Methode, die aufgrund ihrer Genauigkeit noch in Intensivstationen verwendet wird. Im 20. Jahrhundert führten Ärzte Armmanschetten und Stethoskope ein, später ermöglichten automatisierte Manschettengeräte die Messung zu Hause. All diese Methoden sind jedoch mechanisch: Sie drücken buchstäblich auf eine Arterie, um ihre Kraft zu erfassen, was schmerzhaft sein, nachts störend wirken und für die Erfassung schneller Veränderungen im Alltag unpraktisch sein kann. In den letzten Jahren gab es verstärkte Bestrebungen hin zu komfortableren Optionen, die sich in Alltagsgegenstände einfügen und es Menschen erlauben, den Blutdruck beim Bewegen, Arbeiten und Schlafen zu überwachen.
Druck messen ohne Zusammendrücken
Die Autoren stellen eine einfache, aber aussagekräftige Einteilung heutiger Geräte vor: mechanisch versus nicht-mechanisch. Mechanische Werkzeuge üben physischen Druck aus und messen ihn direkt, wie eine traditionelle Manschette. Nicht-mechanische Werkzeuge hingegen drücken nie auf die Arterie. Stattdessen beobachten sie den Körper auf subtile Signale, die mit dem Blutdruck im Einklang schwanken—Änderungen der Gefäßweite, die Geschwindigkeit der Pulswelle oder die Form des Pulses selbst. Tragbare und kontaktlose Geräte können diese Signale mittlerweile mit Licht (wie bei Pulssensoren von Smartwatches), Ultraschall-Patches, hautmontierten Bewegungssensoren, Brust- und Handgelenksbeschleunigungssensoren, Radar oder gewöhnlichen Kameras erfassen, die winzige Farbverschiebungen im Gesicht oder an der Hand erkennen. Diese Signale werden dann mithilfe mathematischer Formeln oder Machine-Learning-Algorithmen in Blutdruckwerte übersetzt.
Wie Daten und Algorithmen Pulse in Zahlen verwandeln
Die nicht-mechanische Überwachung folgt einer vierstufigen Pipeline. Zuerst erfassen Sensoren rohe Biosignale wie optische Pulskurven, elektrische Herzsignale oder winzige Körpervibrationen. Zweitens werden diese Signale gereinigt: offensichtliche Störungen entfernt, Rauschen gefiltert und Daten mehrerer Geräte sorgfältig zeitlich ausgerichtet, sodass winzige Zeitunterschiede—oft nur wenige zehn Millisekunden—verwendbar werden. Drittens schätzen Modelle den Blutdruck aus den bereinigten Signalen. Frühe Ansätze beruhten auf physikbasierten Gleichungen, die Pulswelle oder Gefäßgröße mit Druck verknüpfen. Neuere Methoden nutzen Machine Learning und Deep Learning, um verborgene Muster zu entdecken, darunter neuronale Netze, die Wellenformen direkt analysieren, Attention-Mechanismen, die die informativsten Teile eines Herzschlags fokussieren, und „physikinformierte“ Netze, die bekannte kardiovaskuläre Gesetze in den Trainingsprozess einweben. Schließlich bindet die Kalibrierung alles an die Realität, indem die Schätzungen des Geräts mit einer zuverlässigen Referenz verglichen werden, typischerweise einer Armmanschette oder einer invasiven Messleitung.
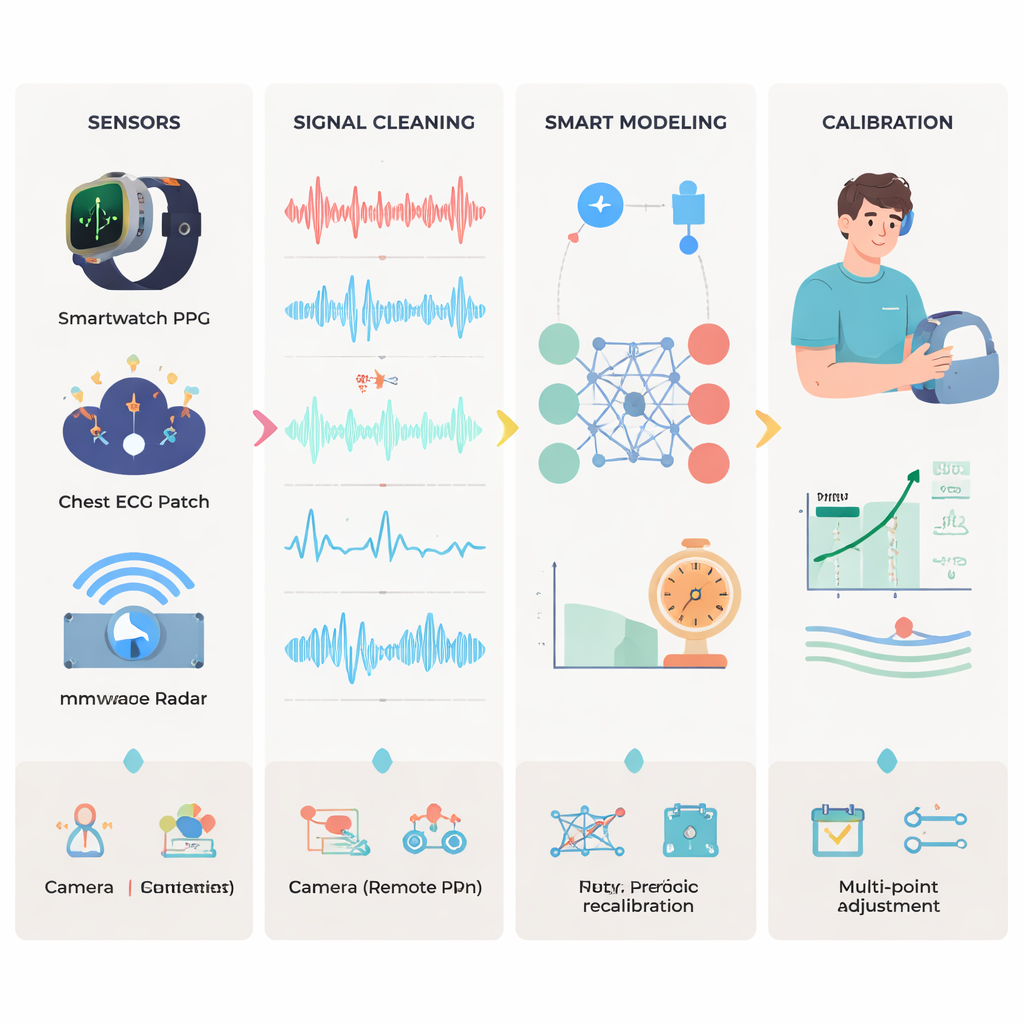
Herausforderungen, bevor Ärzte manschettenlose Geräte voll vertrauen können
Trotz schneller Fortschritte stehen manschettenlose Systeme noch vor Hindernissen, bevor sie in Kliniken weit verbreitet eingesetzt werden können. Ihre Genauigkeit kann sich verschieben, wenn sich Körper oder Verhalten einer Person ändern—nach dem Sport, unter Stress oder über Monate und Jahre—weshalb viele Produkte regelmäßige Neukalibrierung erfordern, was für Nutzer unbequem sein und schlecht verstanden werden kann. Bestehende internationale Standards zur Prüfung von Blutdruckmessgeräten wurden für Manschetten entwickelt und erfassen nicht vollständig die Eigenheiten von Geräten, die von Sensoren, Algorithmen und Kalibrierungshistorie abhängen. Die Übersicht hebt neue Bemühungen hervor, etwa europäische und IEEE-Protokolle, die Tests für Haltung, Bewegung, Tag–Nacht-Variationen und Langzeitstabilität hinzufügen. Die Autoren verweisen auch auf Lücken: Viele Prototypen werden nur an kleinen, kontrollierten Gruppen getestet, und wenige Studien untersuchen, wie oft eine Kalibrierung im Alltag tatsächlich nötig ist.
Wohin sich die häusliche Überwachung entwickelt
Mit Blick nach vorn sehen die Autoren eine Blutdruckverfolgung vor sich, die kontinuierlich, nahezu unsichtbar und eng mit weiteren Gesundheitsdaten verknüpft ist. Zukünftige Systeme könnten Signale mehrerer Sensoren mit medizinischen Aufzeichnungen und Symptomangaben mithilfe groß angelegter KI-Modelle verschmelzen und personalisierte, kontextbewusste Schätzungen liefern statt universeller Zahlen. Neue Sensortypen—von Terahertz-Wellen bis zur Photoakustik—könnten Pulsmessungen präziser und toleranter gegenüber Unterschieden in Hautfarbe oder Körperform machen. Gleichzeitig werden bessere Prüfregeln und krankheitsspezifische Studien entscheidend sein, um zu belegen, welche Technologien für bestimmte Gruppen am besten funktionieren, etwa für Schwangere, ältere Menschen oder Personen mit nächtlicher Hypertonie. Für Patientinnen, Patienten und Kliniker ist das Kernversprechen einfach: komfortablere und zuverlässigere Blutdrucküberwachung, die sich nahtlos in den Alltag einfügt, sodass Probleme früher erkannt und die Herzgesundheit länger erhalten werden kann.
Zitation: Zheng, Z., Hao, H., Huang, Y. et al. Advances in principles and technologies of non-mechanical blood pressure monitoring. npj Cardiovasc Health 3, 7 (2026). https://doi.org/10.1038/s44325-025-00102-5
Schlüsselwörter: manschettenloser Blutdruck, tragbare Sensoren, Hypertonieüberwachung, nichtinvasive kardiovaskulär, Deep-Learning Gesundheit