Clear Sky Science · de
Endometriose-Rezidiv neu denken: von einer klinischen Herausforderung zu einer biologischen Chance
Warum das für den Alltag wichtig ist
Endometriose betrifft weltweit Millionen von Menschen und verursacht oft starke Schmerzen, Erschöpfung und Fruchtbarkeitsprobleme. Operationen können echte Erleichterung bringen, aber bei vielen kehren Symptome oder Herde wieder. Dieser Übersichtsartikel untersucht, warum Endometriose nach einer Operation so häufig zurückkehrt und wie dieses „Rezidiv“ tatsächlich ein Einblick in die Biologie der Erkrankung — und eine Chance zur Entwicklung persönlicherer, länger wirkender Behandlungen — sein kann.
Wenn „Wiederauftreten“ Verschiedenes bedeuten kann
Ärztinnen, Ärzte und Forschende sind sich noch nicht einig über eine einheitliche Definition von Endometriose-Rezidiv. Manchmal bedeutet es, dass Schmerzen nach einer beschwerdefreien Phase zurückkehren; andere Male meint es, dass bei Bildgebung oder einer erneuten Operation neue oder größere Herde sichtbar werden. Diese beiden Ereignisse überschneiden sich oft, aber nicht immer. Manche Menschen haben schmerzhafte Symptome, obwohl keine klaren Herde erkennbar sind, während andere ein Wiederwachstum von Herden zeigen, sich aber wohlfühlen. Schmerzen können von Veränderungen im Nervensystem, Narbengewebe oder anderen Beckenbeschwerden herrühren — nicht nur von Größe oder Anzahl der Herde. Diese Diskrepanz erschwert den Vergleich von Studien und macht es schwer, Patientinnen und Patienten klare Erwartungen daran zu geben, was eine Operation leisten kann und was nicht.
Wie Ärztinnen und Ärzte derzeit das Wiederauftreten verfolgen und zu verhindern versuchen
Da erneute Operationen invasiv sind und die Eierstöcke schädigen können, stützt sich die Nachsorge meist auf Ultraschall oder MRT, die große Ovarialzysten gut erkennen, aber kleine oder versteckte Herde anderswo übersehen können. Es gibt keinen einfachen Bluttest, der die Aktivität der Endometriose verlässlich über die Zeit verfolgt. Forschende beginnen, Vorhersagetools zu entwickeln, die klinische Faktoren — wie Alter, Ausmaß der Erkrankung bei der Operation und das Vorhandensein von Verwachsungen — sowie experimentelle Gewebe- und Blutmarker einbeziehen. Jüngeres Alter, stärker ausgeprägte Erkrankung, große Zysten und starke präoperative Schmerzen erhöhen tendenziell die Wahrscheinlichkeit eines Rezidivs, während Schwangerschaft und langfristige hormonelle Unterdrückung diese verringern. Aktuelle Vorhersagemodelle sind jedoch mäßig zuverlässig und müssen in größeren, vielfältigeren Patientengruppen geprüft werden.
Hormone helfen, heilen aber selten
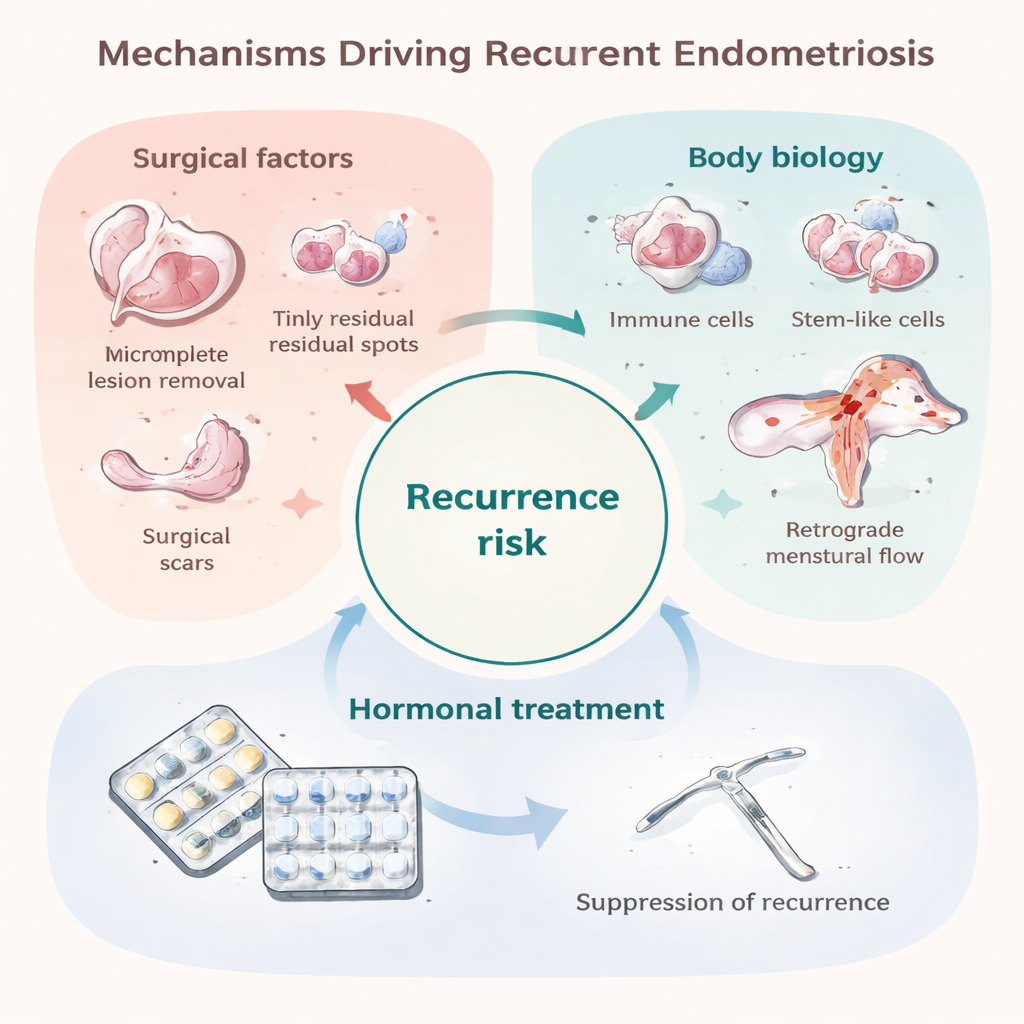
Langfristige hormonelle Behandlung nach einer Operation — zum Beispiel kontinuierliche Antibabypillen oder hormonfreisetzende intrauterine Systeme — kann das Risiko, dass Herde und Schmerzen zurückkehren, um etwa ein Drittel bis zwei Drittel senken. Diese Medikamente wirken hauptsächlich, indem sie den Östrogenspiegel niedrig halten und den Menstruationszyklus unterdrücken, wodurch Endometriosegewebe ausgehungert und Entzündungen gedämpft werden. Ihr Schutz lässt jedoch schnell nach, sobald die Behandlung beendet wird; zudem begrenzen Nebenwirkungen, persönliche Vorlieben oder Kinderwunsch oft die Anwendungsdauer. Einige Patientinnen scheinen biologisch „resistent“ gegenüber bestimmten Hormonen, insbesondere Gestagenen, oder haben Schmerzen, die durch nervale und zentrale (Gehirn‑)Veränderungen getrieben werden, die Hormone nicht vollständig beeinflussen. Daher verbleibt bei vielen Betroffenen ein Kreislauf aus Schub, Behandlung und Rückfall.
Was die Operation zurücklassen kann — und was wirklich neu entstehen kann
Ein Hauptgrund für frühe Rezidive ist minimale Residualerkrankung: winzige Implantate, die während der ersten Operation nicht entfernt werden konnten oder übersehen wurden. Diese können mit bloßem Auge unsichtbar sein, aber wieder wachsen, sobald der schützende Effekt postoperativer Hormone nachlässt. Bestimmte chirurgische Entscheidungen, wie konservativeres Entfernen von Ovarialzysten, werden mit höheren Rezidivraten in Verbindung gebracht, während radikalere Exzisionen das Rezidiv verringern können, aber eigene Risiken bergen. Auch die Operation selbst kann Endometriumzellen im Bauchraum verteilen oder Narben erzeugen, die als „fruchtbarer Boden“ für neue Herde dienen. Gleichzeitig treten manche Rezidive erst Jahre später oder an neuen Lokalisationen auf, was darauf hindeutet, dass bei einigen Patientinnen wirklich neue Herde entstehen, anstatt dass alte einfach wieder nachwachsen. Dieselben Prozesse, die vermutlich zur Entstehung der Endometriose beitragen — retrograde Menstruation, ein Immunsystem, das fehlende Zellen nicht effektiv beseitigt, stammzellartige Zellen, die leicht einwachsen, und ein tolerant‑und gut durchblutetes Gewebeumfeld — können auch diese späteren Rezidive antreiben.
Ein Rückschlag als biologischen Hinweis nutzen
Die Autorinnen und Autoren argumentieren, dass Rezidiv nicht nur als chirurgisches Versagen betrachtet werden sollte, sondern als Schlüssel zum Verständnis der Endometriose selbst. Menschen, deren Erkrankung trotz scheinbar gründlicher Operation zurückkehrt, könnten besondere immunologische, genetische oder Gewebe‑Eigenschaften haben, die ihren Körper besonders empfänglich für Endometriumzellen machen. Die Untersuchung dieser Personen über längere Zeit — mit standardisierten Messungen von Symptomen, Bildbefunden und Laborparametern — könnte offenlegen, welche biologischen Signalwege tatsächlich für das Überleben und Wiederwachstum von Herden entscheidend sind. Dieses Wissen könnte zu besseren Risikoscores, intelligenterem Einsatz und optimaler Dauer hormoneller Therapien sowie zu ganz neuen Behandlungsansätzen führen, die die Ursachen der Erkrankung anvisieren, statt sie nur zu unterdrücken. Auf diese Weise könnte die frustrierende Realität des Rezidivs zu einer kraftvollen Chance werden, die langfristige, personalisierte Versorgung von Menschen mit Endometriose zu verbessern.
Zitation: Masferrer-Ferragutcasas, C., Delgado-Gil, R. & Colas, E. Rethinking endometriosis recurrence: from clinical challenge to biological opportunity. npj Womens Health 4, 4 (2026). https://doi.org/10.1038/s44294-026-00128-9
Schlüsselwörter: Endometriose-Rezidiv, postoperative Hormontherapie, Beckenboden-Schmerzen, personalisierte Gynäkologie, reproduktive Gesundheit von Frauen