Clear Sky Science · de
IL10RB-Expression in Krebszellen steht im Zusammenhang mit evolutionären Veränderungen, die Behandlungsresistenz festigen
Warum manche Krebserkrankungen nicht unterzukriegen sind
Die Krebsbehandlung hat enorme Fortschritte gemacht, doch viele Tumoren kehren zurück, streuen oder sprechen nicht mehr auf Medikamente an. Diese Studie untersucht, warum bestimmte Krebszellen besonders schwer zu beseitigen sind und wie ein wenig bekanntes Oberflächenmolekül namens IL10RB als verborgener Schalter wirken könnte, der Tumoren hilft, sowohl Chemotherapie als auch moderne Immuntherapien zu widerstehen — und wie seine Blockade das Kräfteverhältnis wieder zugunsten des Immunsystems kippen könnte.
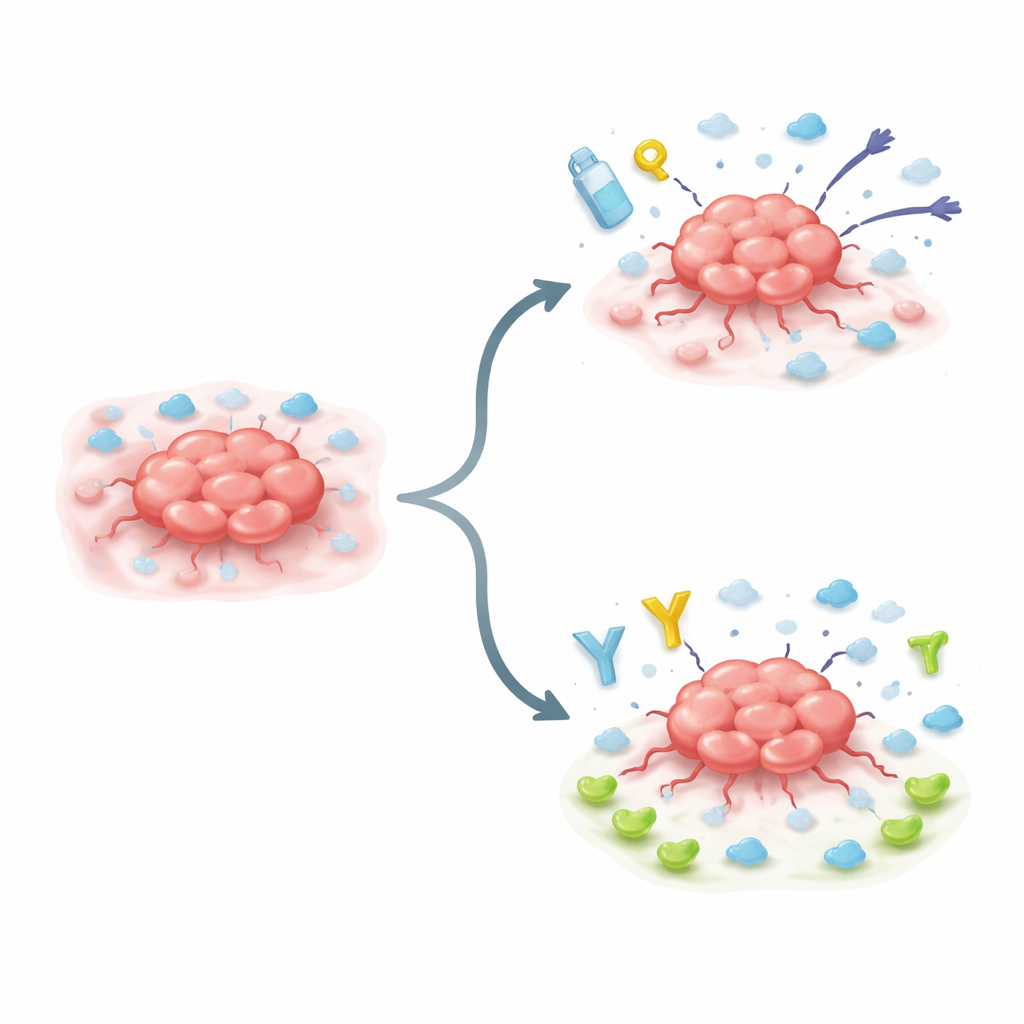
Ein formwandelnder Schritt in der Tumorevolution
Viele aggressive Tumoren durchlaufen einen formwandelnden Prozess, bekannt als epithelial-zu-mesenchymal Transition. Einfach gesagt: ehemals gut gebundene Zellen lösen ihre Verbindungen, werden beweglicher und übernehmen Eigenschaften, die mit Stammzellen assoziiert sind — Zellen, die widerstandsfähiger und anpassungsfähiger sind. Die Forschenden konzentrierten sich auf Krebszellen, die durch ein Steuerprotein namens Snail in diesen Zustand getrieben werden. Sie fanden heraus, dass aktiviertes Snail die Produktion von IL10RB an der Zelloberfläche stark erhöht und so einen evolutionären Schritt hin zu einem hartnäckigeren, behandlungsresistenteren Tumor markiert.
Ein Schalter, der den Krebs härter macht
Um zu verstehen, was IL10RB tatsächlich bewirkt, veränderte das Team dessen Ausdruck in Maus- und menschlichen Krebszelllinien. Als sie IL10RB herunterregulierten, verloren schnell wachsende, von Snail getriebene Tumorzellen teilweise ihre Fähigkeit, sich zu vermehren, an Oberflächen haften zu bleiben und umliegendes Gewebe zu invasieren. Als sie in anderen Krebszellen die IL10RB-Produktion erhöhten, veränderten diese ihre Form und bildeten tentakelartige Ausstülpungen, mit denen sie sich durchs Gewebe gruben. Diese IL10RB-reichen Zellen wurden invasiver, hafteten stärker an ihrer Umgebung und waren schwerer mit gängigen Chemotherapeutika zu töten, obwohl sie sich manchmal langsamer teilten. Auf genetischer Ebene schaltete IL10RB-Überexpression ein breites Programm von Veränderungen ein, das mit Ausbreitung, Überleben und Arzneimittelresistenz verbunden ist.
Wenn Therapie dem Körper schadet
Die Befunde wurden in lebenden Maus-Experimenten noch beunruhigender. Tumoren mit hohem IL10RB-Gehalt wuchsen nicht immer am schnellsten, erwiesen sich für den Wirt jedoch als weitaus gefährlicher. Standardchemotherapien, die gewöhnliche Tumoren schrumpfen ließen, konnten IL10RB-reiche Tumoren tatsächlich verschlechtern und deren Streuung in entfernte Organe beschleunigen. Diese Tumoren verfälschten auch das Immunsystem der Tiere. In und um die Tumoren wurden entscheidende Killer-Immunzellen erschöpft und überlastet, während in der Milz — dem Immunreservoir des Körpers — Anzahl und Funktion hilfreicher T‑Zellen und natürlicher Killerzellen stark sanken. Der Krebs wich nicht nur Medikamenten aus; er entwaffnete stillschweigend die körpereigenen Abwehrkräfte.
Die Situation umkehren mit gezielten Antikörpern
Da IL10RB auch Teil normaler Immunsignalwege ist, bestand die Sorge, dass eine Zielrichtung gegen es mehr schaden als nützen könnte. Um das zu prüfen, entwickelten die Forschenden Antikörper, die IL10RB spezifisch blockieren. In mehreren Maus-Krebsmodellen, darunter Knochen- und Darmkrebs mit lokalem Tumorwachstum und weit verbreiteten Metastasen, schrumpften diese Antikörper Tumoren und verlängerten das Überleben — oft nach nur einer oder zwei Gaben. Der Nutzen hing stark von einer bestimmten Immunzellpopulation ab: CD8-positive T‑Zellen, die auf das Abtöten auffälliger Zellen spezialisiert sind. Wurden diese Killer-T‑Zellen experimentell entfernt, verschwand der Effekt. Wichtig ist, dass die Blockade von IL10RB normale Immunzellen nicht auslöschte, sondern ihre Fähigkeit zur Krebsbekämpfung wiederherstellte, und dass sie in mehreren Tumortypen wirksam war.
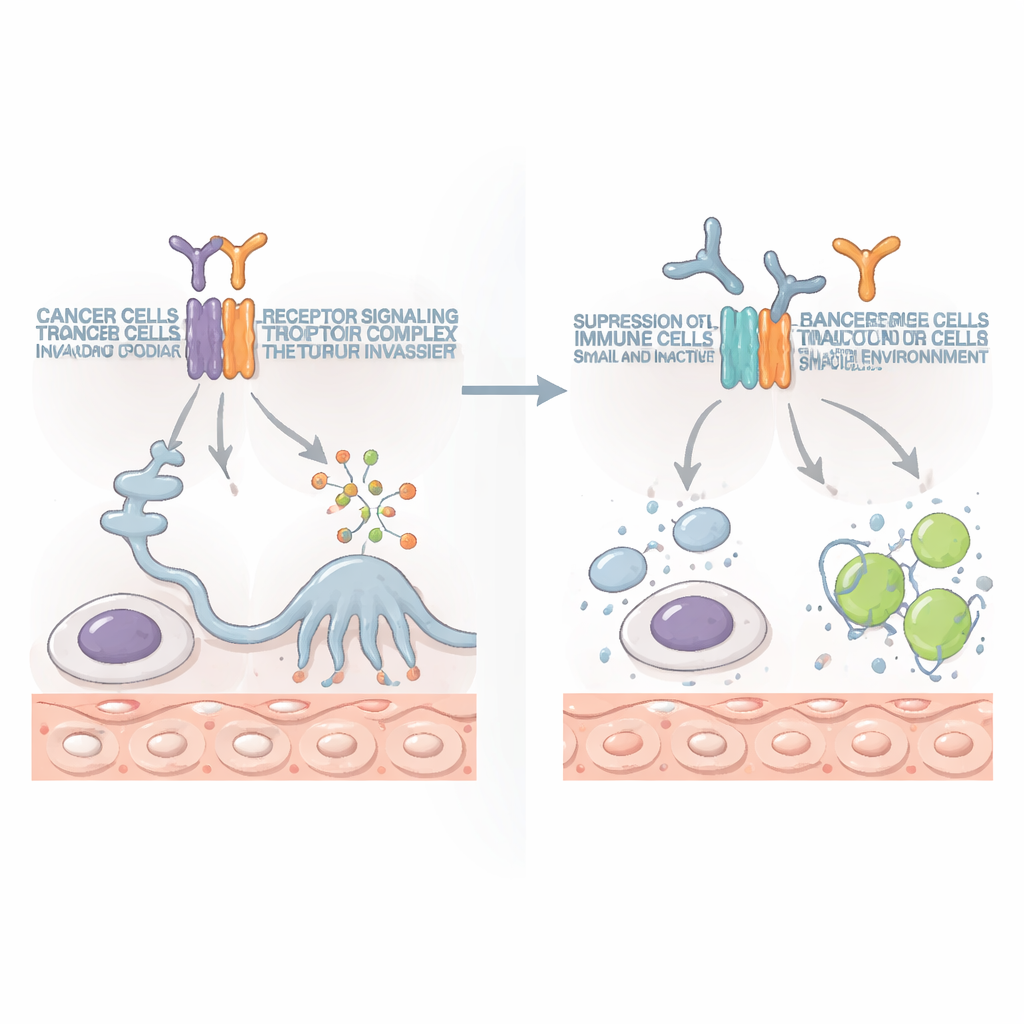
Ein neuer Verbündeter für moderne Immuntherapien
Heutige Wirkstoffe, die Immun‑»Bremsen« lösen, wie PD‑1‑Blocker, haben die Behandlung mancher Krebsarten verwandelt, helfen aber nur einer Minderheit der Patientinnen und Patienten. In dieser Studie schnitten IL10RB-blockierende Antikörper in bestimmten Modellen allein besser ab als PD‑1‑Blockade. Kombiniert verstärkten sie sich gegenseitig: Tumoren schrumpften stärker, streuten weniger und verschwanden bei manchen Mäusen vollständig. Die Kombination erhöhte Zahl und Aktivität von Killer‑T‑Zellen und natürlichen Killerzellen, die mehr krebsbekämpfende Moleküle produzierten und stärkere Angriffe auf Tumorzellen führten.
Was das für die zukünftige Krebsbehandlung bedeutet
Insgesamt deuten die Ergebnisse darauf hin, dass IL10RB ein spätes, verfestigtes Stadium der Tumorevolution markiert und unterstützt — ein Stadium, das weniger durch schnelles Wachstum als durch Überleben, Ausbreitung und Immunentzug gekennzeichnet ist. Durch die Blockade von IL10RB könnte man diese Schutzmechanismen abschälen, verhindern, dass Chemotherapie nachteilig wirkt, und bestehende Immuntherapien wirksamer machen. Während weitere Arbeiten an menschlichen Proben und sorgfältige Sicherheitsstudien noch nötig sind, tritt IL10RB hier als vielversprechender neuer Angriffspunkt im Kampf gegen einige der am stärksten behandlungsresistenten Krebsarten hervor.
Zitation: Kudo-Saito, C., Ozawa, H., Imazeki, H. et al. IL10RB expression in cancer cells is associated with evolutionary changes to solidify treatment resistance. BJC Rep 4, 11 (2026). https://doi.org/10.1038/s44276-026-00211-3
Schlüsselwörter: Behandlungsresistenz, Krebsentwicklung, Immuntherapie, Tumor-Mikroumgebung, IL10RB