Clear Sky Science · de
Hierarchisches neurokognitives Modell zur Komorbidität von Externalisierungs- und Internalisierungsstörungen
Warum Gehirn und Verhalten Hand in Hand gehen
Viele Menschen leben mit mehr als einem psychischen Problem gleichzeitig – zum Beispiel kann ein Jugendlicher sowohl Aufmerksamkeitsprobleme als auch Ängste haben. Diese Überschneidung, Komorbidität genannt, kann Diagnosen erschweren und Behandlungen weniger wirksam machen. In dieser Studie wurden Tausende junger Menschen über ein Jahrzehnt begleitet; mithilfe von Hirnscans und Genetik stellten die Forschenden eine einfache, aber zentrale Frage: Gibt es gemeinsame Verbindungs‑ oder Verdrahtungsmuster im Gehirn, die erklären helfen, warum äußerlich auffällige Probleme und innerlich ängstliche oder depressive Zustände so oft zusammen auftreten?
Zwei breite Pfade psychischer Belastung
Psychologen fassen psychische Symptome häufig in zwei große Kategorien zusammen. Die eine ist „Externalisierung“, zu der Ausagieren, Impulsivität, Aggression und Regelverletzungen gehören. Die andere ist „Internalisierung“, die Sorgen, Traurigkeit, Angst und Rückzug umfasst. Statt einzelne Diagnosen zu betrachten, analysierten die Forschenden diese Symptomfamilien bei Jugendlichen aus einer großen europäischen Kohorte. Die Teilnehmenden wurden während Aufgaben gescannt, die das Stoppen einer Handlung und die Antizipation von Belohnungen erforderten, und sie füllten ausführliche Fragebögen zu Gefühlen und Verhalten aus. Mit Hilfe prädiktiver Modelle untersuchten die Forschenden, welche Kommunikationsmuster zwischen Hirnregionen unterschiedliche Symptomtypen vorhersagen.
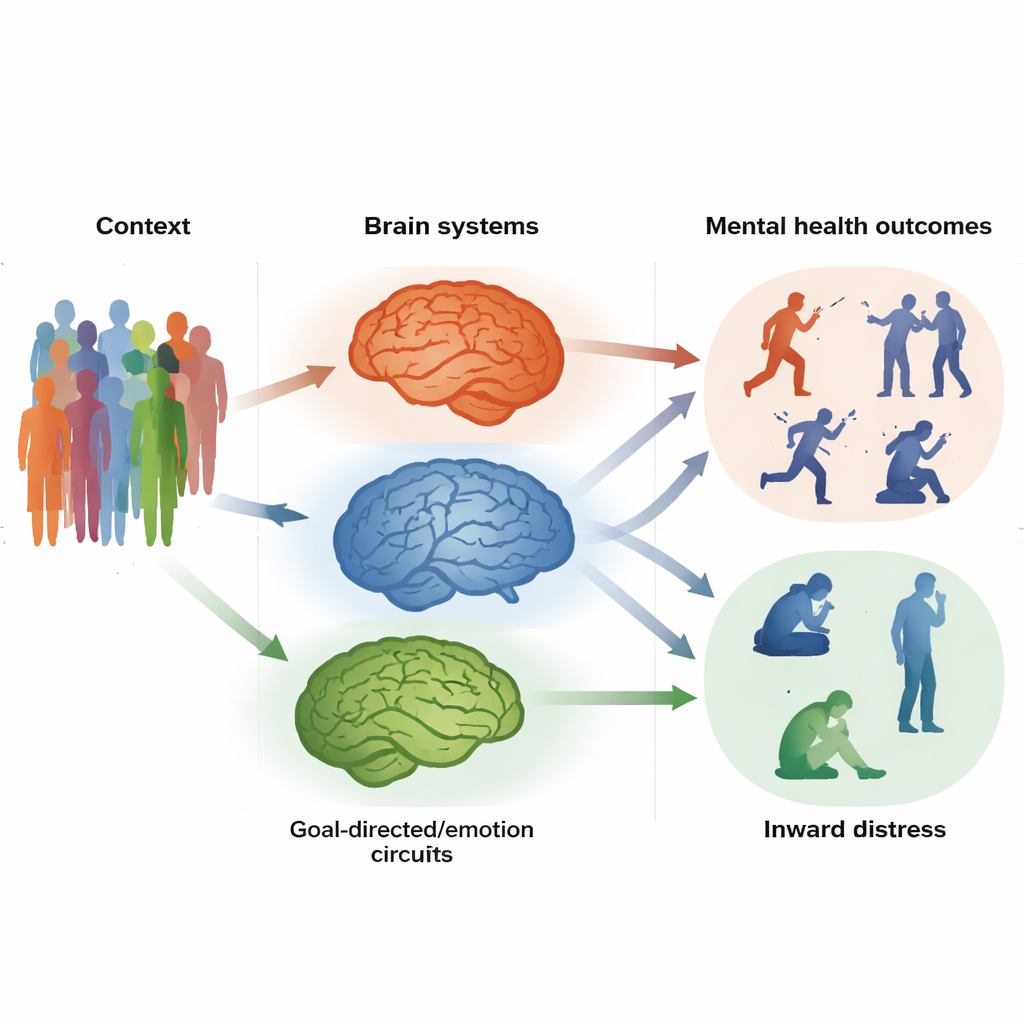
Verborgene Hirnmuster hinter äußerem Verhalten
Die Analysen zeigten einen klaren „Externalisierungs“-Gehirnfaktor – ein Set von Verbindungen, die bei jungen Menschen mit stärkerer Impulsivität und störendem Verhalten tendenziell ausgeprägter waren. Diese Verbindungen verknüpften Areale, die an der Wahrnehmung der Außenwelt und an Bewegungsplanung beteiligt sind, darunter motorische Regionen und einen wichtigen Hub, den mittleren cingulären Kortex. Vereinfacht gesagt kommunizierten die Schaltkreise, die den Körper zur Handlung vorbereiten, zu intensiv miteinander. Jugendliche mit höheren Werten auf diesem Faktor zeigten nicht nur mehr Externalisierungs-Symptome im Alter von 14 Jahren, sondern dasselbe Konnektivitätsmuster sagte ähnliche Probleme Jahre später und in anderen Gruppen voraus, darunter Kinder mit ADHS, Autismus und Alkoholabhängigkeit. Das deutet darauf hin, dass ein gemeinsamer „Impulsivitäts‑Schaltkreis“ vielen nach außen gerichteten Schwierigkeiten zugrunde liegen könnte.
Gedämpfte Schaltkreise hinter innerem Leiden
Ein zweiter, kontrastierender „Internalisierungs“-Gehirnfaktor trat zutage, als das Team Symptome wie Angst, Depression, Phobien und gestörtes Essverhalten untersuchte. Hier bestand das charakteristische Muster in abgeschwächter Kommunikation zwischen Regionen der Entscheidungs‑ und Bewertungszentren des Gehirns, darunter ventromediale präfrontale und orbitofrontale Kortexareale sowie der Caudatus. Diese Regionen helfen uns, Optionen abzuwägen, aus Feedback zu lernen und Verhalten auf langfristige Ziele hin auszurichten. Wenn ihre Verbindungen weniger aktiv zusammenarbeiteten, berichteten Jugendliche häufiger von innerem Leiden und von Persönlichkeitsmerkmalen wie hoher Neurotizismus‑Neigung und anhaltendem negativem Grübeln. Dieser Faktor sagte ebenfalls spätere Internalisierungsprobleme voraus und trat bei Erwachsenen mit Major Depression auf. Alltagssprachlich wirkten die „Zielsetzungs“- und „Emotionssteuerungs“-Systeme unterpowert.
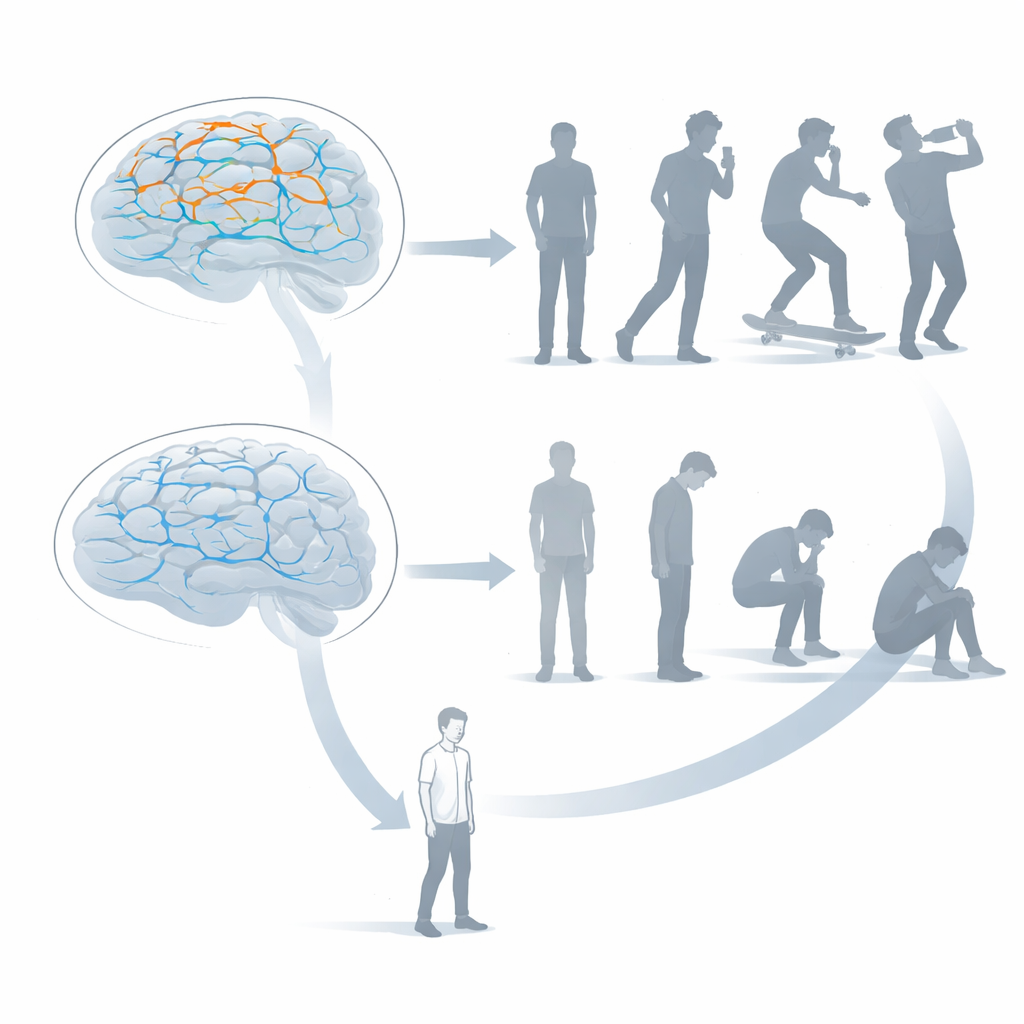
Ein gemeinsames Kontrollsystem, zwei verwundbare Schaltkreise
Frühere Arbeiten derselben Gruppe hatten einen allgemeineren Gehirnfaktor identifiziert, der mit einem breiten Spektrum psychischer Symptome verbunden ist: ein überaktives Netzwerk der exekutiven Kontrolle, die Art geistiger Verkehrsleitstelle, die uns beim Fokussieren, Planen und Zurückhalten unpassender Impulse helfen sollte. Zusammengenommen schlagen die Forschenden ein geschichtetes Modell vor, das sie NeuroHiP nennen. An der Spitze steht diese allgemeine Ineffizienz in Kontrollschaltkreisen, die eine breite Vulnerabilität für psychische Probleme erhöht. Darunter liegen zwei spezifischere Ebenen: ein übervernetzter Impulsivitäts‑Schaltkreis, der schnelle, schlecht gebremste Handlungen begünstigt, und ein untervernetzter, zielgerichteter Schaltkreis, der es erschwert, aus negativen Zuständen herauszukommen und hilfreiche Verhaltensweisen zu verfolgen. Das Gleichgewicht zwischen diesen Ebenen könnte bestimmen, ob sich die Probleme einer Person mehr nach außen zeigen oder verborgen im Inneren bleiben.
Was das für Prävention und Behandlung bedeutet
Indem äußeres Verhalten und innere Gefühle auf unterschiedliche, sich überschneidende neuronale Systeme abgebildet werden, geht diese Arbeit über Labels wie „Angst“ oder „ADHS“ hinaus und liefert ein stärker biologieinformiertes Bild psychischer Gesundheit. Die Ergebnisse legen nahe, dass Therapien effektiver sein könnten, wenn sie auf das zugrunde liegende neuronale Profil einer Person abgestimmt sind – etwa durch Stärkung zielgerichteter Entscheidungsnetzwerke bei Menschen mit Neigung zum Grübeln oder durch Beruhigung hyperaktiver motorischer und Belohnungswege bei solchen, die handeln, bevor sie nachdenken. Da diese Gehirnmuster bereits von der Präadoleszenz bis ins Erwachsenenalter nachweisbar waren, könnten sie künftig Klinikern helfen, gefährdete Jugendliche früher zu identifizieren und Unterstützung anzubieten, die nicht nur auf aktuelle Symptome zielt, sondern auf die Art und Weise, wie ihr Gehirn Kontrolle, Belohnungen und Emotionen über die Zeit verarbeitet.
Zitation: Xie, C., Xiang, S., Zheng, Y. et al. Hierarchical neurocognitive model of externalizing and internalizing comorbidity. Nat. Mental Health 4, 362–376 (2026). https://doi.org/10.1038/s44220-025-00577-2
Schlüsselwörter: psychische Gesundheit von Jugendlichen, Gehirnkonnektivität, Externalisierungsstörungen, Internalisierungsstörungen, psychiatrische Komorbidität