Clear Sky Science · de
Neoadjuvant transarterielle Chemoembolisation kombiniert mit Tyrosinkinase- und Immun-Checkpoint-Inhibitoren verbessert das Überleben bei resektablem hepatozellulärem Karzinom in einer multizentrischen, retrospektiven Studie (GUIDANCE002)
Warum das für Menschen mit Leberkrebs wichtig ist
Viele Menschen erhalten die Diagnose Leberkrebs erst, nachdem der Tumor groß geworden oder innerhalb der Leber ausgebreitet ist, was die Behandlung besonders schwierig macht. Diese Studie untersucht, ob eine kraftvolle Kombination von Behandlungen vor der Operation Menschen mit fortgeschritteneren, aber noch entfernbaren Lebertumoren helfen kann, länger zu leben. Die Ergebnisse wecken Hoffnung auf bessere Ergebnisse, heben aber auch ernste Risiken hervor, die Patientinnen, Patienten und Ärztinnen und Ärzte sorgfältig gegeneinander abwägen müssen.
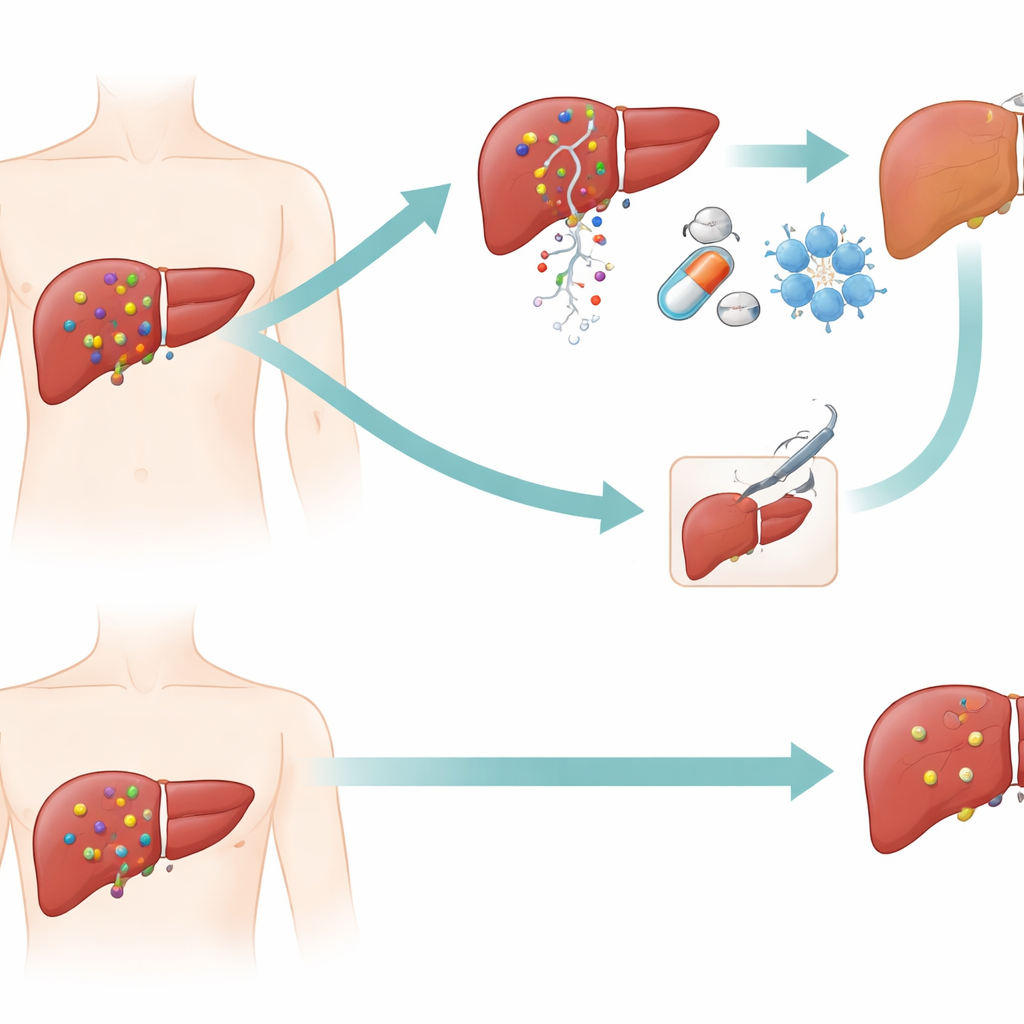
Ein schwer zu behandelnder Krebs
Das hepatozelluläre Karzinom ist die häufigste Form des primären Leberkrebses, und etwa 70 % der Patientinnen und Patienten werden erst in einem intermediären oder fortgeschrittenen Stadium diagnostiziert, wenn mehrere Tumoren vorhanden sind oder große Blutgefäße betroffen sein können. In China und einigen anderen Ländern entfernen Chirurginnen und Chirurgen manchmal Teile der Leber auch in diesen späteren Stadien, sofern genügend gesundes Lebergewebe erhalten werden kann. Solche Eingriffe können das Leben verlängern, doch kehrt der Krebs bei vielen Betroffenen innerhalb weniger Jahre zurück, weshalb Forschende nach Möglichkeiten zur Verbesserung der langfristigen Kontrolle der Erkrankung suchen.
Ein dreiteiliger Angriff vor der Operation
Das Team untersuchte eine Behandlungsstrategie, die sie „neoadjuvante Dreifachtherapie“ nennen, also drei vor der Operation verabreichte Maßnahmen. Zunächst verabreichen Ärztinnen und Ärzte Chemotherapie direkt über die Arterien, die die Lebertumoren versorgen, und verschließen diese Gefäße, wodurch der Krebs seiner Blutversorgung beraubt wird. Anschließend erhalten die Patientinnen und Patienten Tabletten, die Wachstumssignale innerhalb der Krebszellen blockieren (zielgerichtete Wirkstoffe, sogenannte Tyrosinkinase-Inhibitoren). Schließlich bekommen sie Immun-Checkpoint-Inhibitoren, Medikamente, die dem eigenen Immunsystem helfen, Tumorzellen zu erkennen und anzugreifen. Ziel ist es, Tumoren in der gesamten Leber zu verkleinern oder zu schwächen, bevor Chirurginnen und Chirurgen versuchen, alle sichtbaren Krankheitsherde zu entfernen.
Vergleich von Vortherapie plus Operation mit alleiniger Operation
Die Forschenden werteten Daten von 583 Erwachsenen aus, die zwischen 2019 und 2023 in 20 Krankenhäusern in China behandelt wurden; alle hatten ein intermediäres oder fortgeschrittenes, aber noch operables Leberkarzinom. Davon gingen 378 direkt zur Operation, während 205 zuerst die Dreifachtherapie erhielten. Etwa die Hälfte der Dreifachtherapie-Gruppe wurde schließlich operiert; die übrigen setzten lokale oder medikamentöse Behandlungen fort oder wurden aufgrund eines Tumorprogresses operativ nicht mehr in Frage kommend. Mit mehreren statistischen Methoden, um die Gruppen so vergleichbar wie möglich zu machen, fanden die Autorinnen und Autoren heraus, dass Patientinnen und Patienten, die vor der Operation die Dreifachtherapie erhielten, insgesamt länger lebten und länger ohne Rückkehr oder Verschlechterung der Erkrankung blieben als diejenigen, die nur operiert wurden.
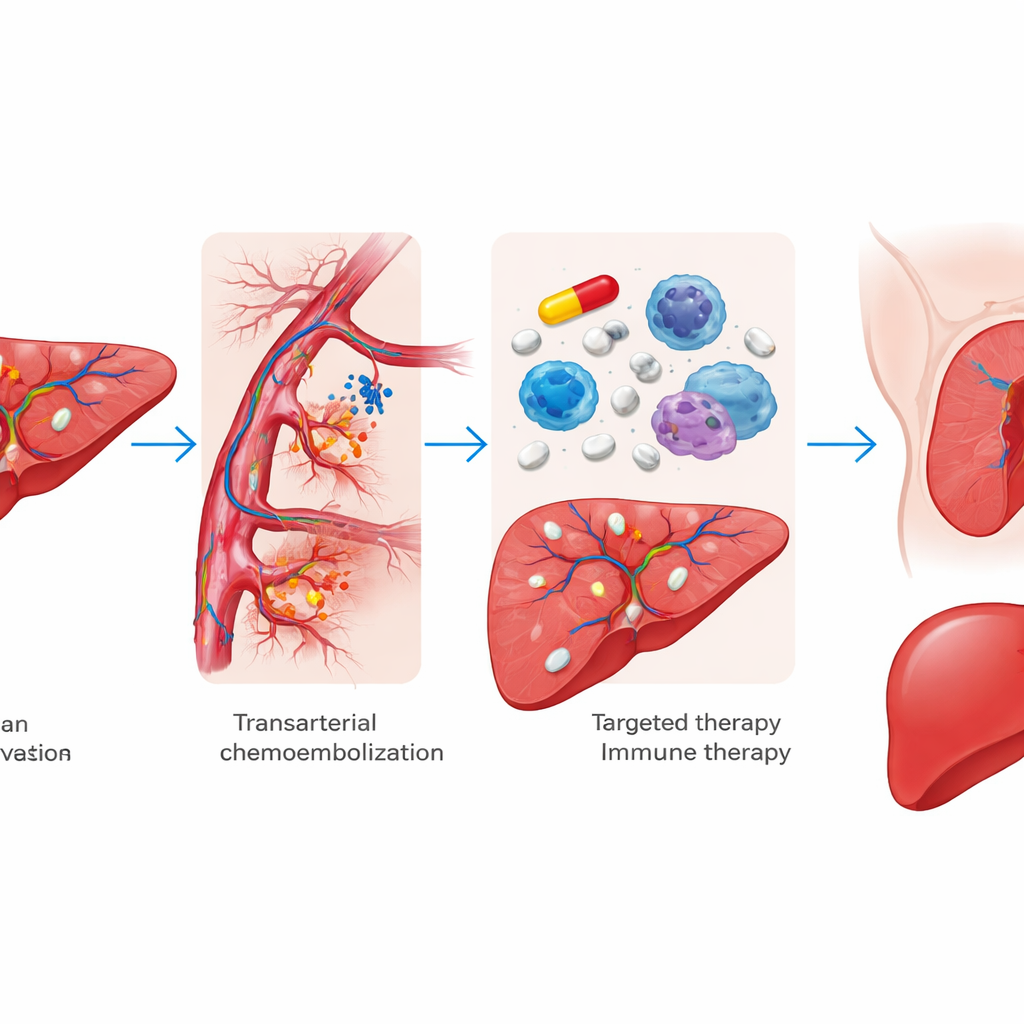
Vorteile und Abwägungen des intensiven Ansatzes
Bei den Patientinnen und Patienten, die nach der Dreifachtherapie operiert wurden, zeigten sich besonders starke Ergebnisse: höhere Drei-Jahres-Überlebensraten, längere rezidivfreie Zeiten und häufiger vollständige oder nahezu vollständige Zerstörung des Tumorgewebes unter dem Mikroskop. Die Dreifachtherapie erwies sich als besonders wertvoll für Personen mit fortgeschrittenerer Erkrankung, einschließlich solcher in einer schwereren Stadiumsgruppe. Dieser aggressive Ansatz hatte jedoch deutliche Nachteile. Etwa eine von drei Personen in der Dreifachtherapie-Gruppe erlitt schwere Nebenwirkungen wie hohen Blutdruck, Hautausschlag oder Bauchbeschwerden, und diejenigen, die anschließend operiert wurden, hatten höhere Raten schwerer postoperativer Komplikationen wie Leberversagen, Gallenleckage und Flüssigkeitsansammlungen im Bauchraum. Eine kleine Gruppe — 16 Patientinnen und Patienten — verlor während der Vortherapie die Chance auf eine Operation, weil ihr Krebs progredient wurde.
Wer am ehesten profitiert
Die Studie untersuchte auch, welche Patientinnen und Patienten von einem so intensiven Plan eher profitieren oder ihn eher nicht benötigen. Bestimmte Warnzeichen, wie sehr hohe Werte des Blutmarkers Alpha-Fetoprotein und das Eindringen in große Blutgefäße, standen sowohl mit schlechterem Überleben als auch mit einem höheren Risiko in Zusammenhang, dass Tumoren während der Dreifachtherapie so stark voranschreiten, dass eine Operation nicht mehr möglich ist. Andererseits schnitten Personen mit einem einzelnen Tumor, ohne Beteiligung großer Blutgefäße und mit besserer Leberfunktion mitunter unter sofortiger Operation genauso gut ab und könnten so dem zusätzlichen Risiko und den Kosten der Dreifachtherapie entgehen. Die Autorinnen und Autoren betonen, dass Entscheidungen von einem multidisziplinären Team getroffen werden sollten, das mit komplexen Leberoperationen und der Versorgung fortgeschrittener Krebserkrankungen vertraut ist.
Was das für Patientinnen und Patienten bedeutet
Kurz gesagt deutet diese große Real-World-Studie darauf hin, dass eine intensive Vorbehandlung des Leberkrebses — mit zielgerichteten Medikamenten, Immuntherapie und arterienblockierender Chemotherapie — vielen Patientinnen und Patienten mit fortgeschrittener, aber noch operabler Erkrankung helfen kann, länger zu leben und länger frei von Krankheit zu bleiben als mit alleiniger Operation. Zugleich bringt der Ansatz mehr Nebenwirkungen, mehr chirurgische Komplikationen und ein kleines, aber reales Risiko mit sich, das Zeitfenster für eine kurative Operation zu verlieren. Die Autorinnen und Autoren kommen zu dem Schluss, dass die neoadjuvante Dreifachtherapie eine vielversprechende Option für sorgfältig ausgewählte Patientinnen und Patienten darstellt, aber bedacht eingesetzt werden sollte, mit enger Überwachung und klaren Gesprächen über das Verhältnis von möglichem Überlebensvorteil und beträchtlichen Risiken.
Zitation: Yang, DL., Qin, C., Peng, N. et al. Neoadjuvant transarterial chemoembolization with tyrosine kinase and immune checkpoint inhibitors improves survival from resectable hepatocellular carcinoma in a multicenter, retrospective study (GUIDANCE002). Commun Med 6, 139 (2026). https://doi.org/10.1038/s43856-025-01303-w
Schlüsselwörter: Leberkrebs, hepatozelluläres Karzinom, neoadjuvante Therapie, Immuntherapie, Chemoembolisation