Clear Sky Science · de
Beteiligung der Hypothalamus–Raphe-magnus–Spinal-Defäkationszentrum-Achse an stressbedingter Defäkation bei Ratten
Warum Stress den Magen aufwühlen kann
Die meisten Menschen haben schon ein flaues Gefühl im Magen, plötzliche Dringlichkeit oder sogar Durchfall in stressigen Situationen wie Prüfungen oder öffentlichem Reden erlebt. Während diese Verbindung zwischen Geist und Darm allgemein bekannt ist, waren die genauen Nervenwege, die psychologischen Stress in einen Drang aufs WC verwandeln, überraschend unklar. Diese Studie an Ratten deckt eine spezifische Kette von Hirn- und Rückenmarksschaltkreisen auf, die emotionalen Stress mit kraftvollen Kontraktionen im unteren Darm verbindet und damit erklärt, warum sich Stress so häufig im Badezimmer zeigt.
Eine Hirnroute von Sorge zum Darm
Die Forscher konzentrierten sich auf eine Hirnregion namens Hypothalamus, ein zentrales Steuerzentrum sowohl für Emotionen als auch für automatische Körperfunktionen. Frühere Arbeiten hatten gezeigt, dass Stress den Hypothalamus und den Hirnstamm aktiviert und dass diese Bereiche die Bewegung im Kolon beschleunigen können. Es war jedoch nicht bekannt, wie Signale genau vom Gehirn zum weit entfernten unteren Kolon und Rektum gelangen, die für die Defäkation entscheidend sind. Mithilfe von Nachweisviren, die sich entlang von Nervenfasern bewegen, kartierte das Team Neuronen, die den Hypothalamus mit einer Hirnstammstruktur namens Raphe magnus verbinden und von dort hinab zum Rückenmark in Richtung Becken verlaufen.
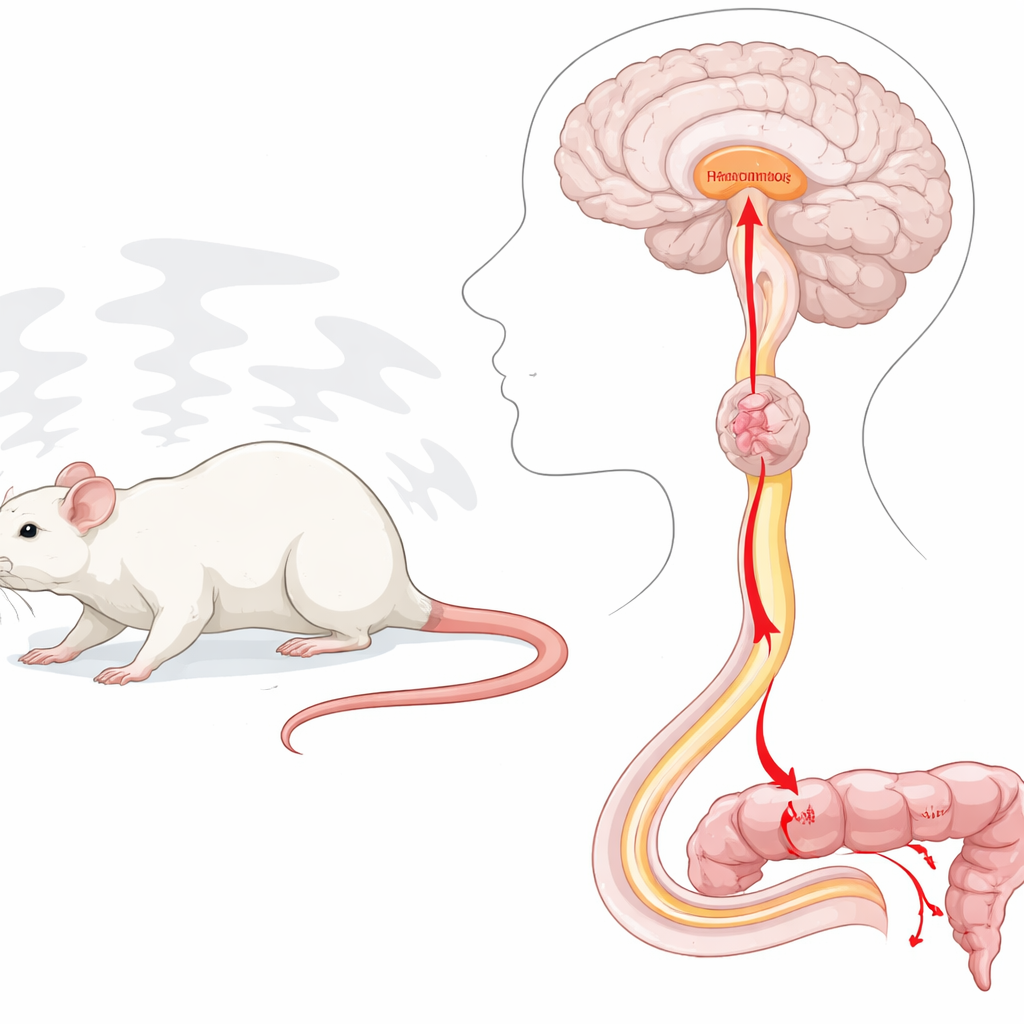
Stress aktiviert eine spezifische Hirn–Rückenmark–Kolon-Kette
Um psychologischen Stress nachzuahmen, wurden Ratten auf eine kleine Plattform über Wasser gesetzt – ein klassisches „Wasservermeidungs“-Setup, das zuverlässig Angst und vermehrten Kotabgang auslöst. Die Wissenschaftler fanden heraus, dass unter diesem Stress hypothalamische Neuronen, die zum Raphe magnus projizieren, stark aktiviert wurden. Als sie dieselben hypothalamischen Bereiche chemisch erregten – insbesondere die paraventrikulären und dorsomedialen Regionen – zeigten das untere Kolon kräftige, vortriebserzeugende Kontraktionen, und bei den Tieren stiegen Blutdruck und Herzfrequenz. Das Blockieren stressbezogener Hormone wie der corticotropinfreisetzenden Faktoren verhinderte diese Darmkontraktionen nicht, was darauf hindeutet, dass ein anderes Signalsystem wirksam war.
Vom Hirnstamm zum Rückenmark zur Beckennerv
Die nächste Frage war, wie die Aktivierung im Gehirn die Darmmuskulatur erreicht. Das Team zeigte, dass der Raphe magnus lange, absteigende Fasern sendet, die den chemischen Botenstoff Serotonin im lumbosakralen Rückenmark freisetzen, wo das Defäkationszentrum liegt. Wenn die Forscher direkt auf das Rückenmark wirkende Medikamente applizierten, um zwei wichtige Serotoninrezeptortypen zu blockieren, reagierte das Kolon nicht mehr auf hypothalamische Aktivierung. Ebenso beseitigte das Durchtrennen des Beckennervs – der parasympathische Signale vom Rückenmark zum Rektum und distalen Kolon trägt – die verstärkte Motilität. Zusammen zeigen diese Experimente einen durchgehenden Weg: Hypothalamus zum Raphe magnus, Raphe zum spinalen Defäkationszentrum und der spinale Ausgang über den Beckennerv zum Darm.
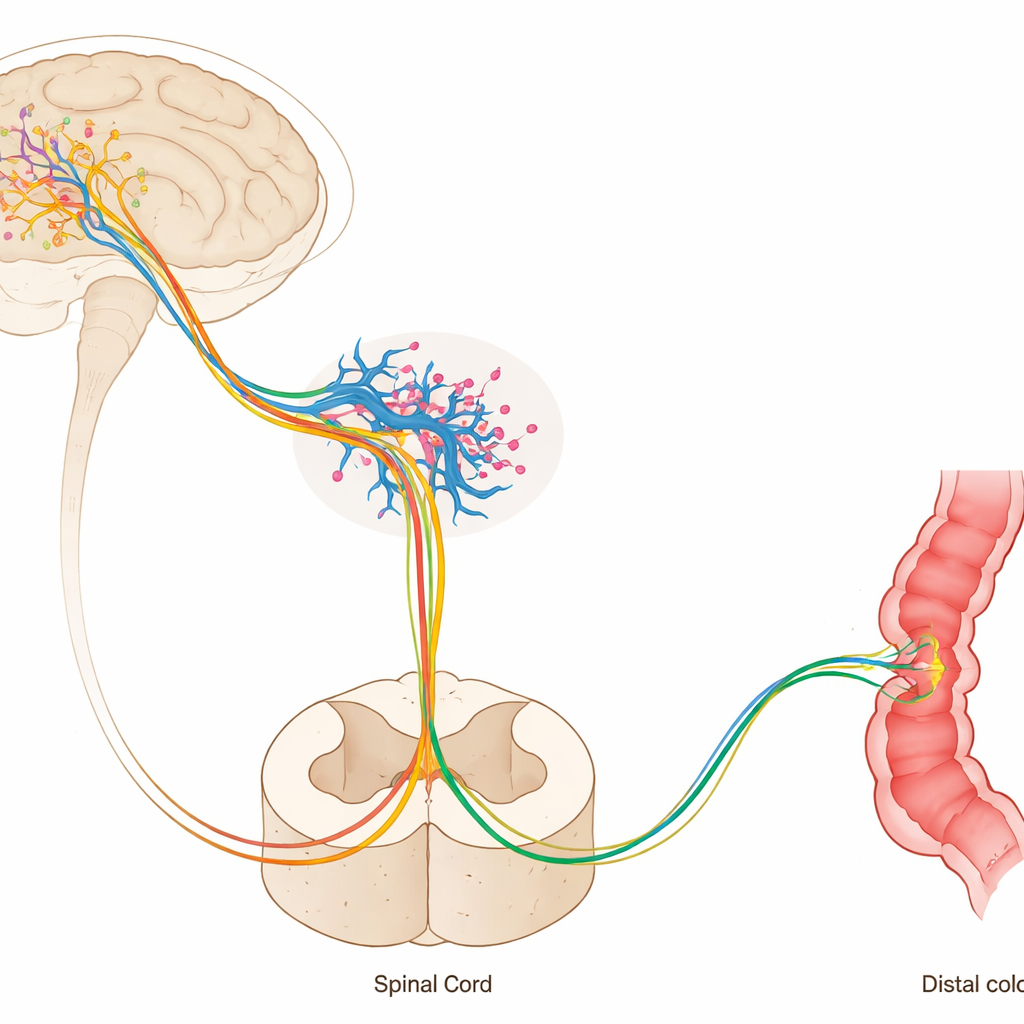
Oxytocin gibt serotonergen Neuronen ihre Einsatzanweisung
Um zu identifizieren, was die Raphe-magnus-Neuronen in dieser Kette aktiviert, untersuchten die Forscher zwei Kandidaten: Glutamat, einen üblichen schnellen Neurotransmitter, und Oxytocin, besser bekannt als „Bindungshormon“. Indem sie gezielte Wirkstoffe in den Raphe magnus brachten, während der Hypothalamus künstlich stimuliert wurde, entdeckten sie, dass das Blockieren von Oxytocinrezeptoren die Kolonkontraktionen stark verringerte, während das Blockieren von Glutamatrezeptoren dies nicht tat. Mikroskopische Bildgebung bestätigte, dass oxytocinhaltige Fasern aus dem Hypothalamus engen Kontakt zu serotoninerzeugenden Raphe-Neuronen haben, die zum Rückenmark projizieren. Effektiv scheint im Raphe freigesetztes Oxytocin serotonerge Zellen zu aktivieren, die dann das spinale Defäkationszentrum antreiben.
Das Abschalten des Weges reduziert stressbedingte Darmbewegungen
Schließlich fragten die Forscher, ob dieser Weg in wachen Tieren unter Stress wirklich eine Rolle spielt. Mit einer modernen chemogenetischen Methode veränderten sie nur jene hypothalamischen Neuronen, die zum Raphe magnus projizieren, sodass diese einen speziellen, durch ein Medikament aktivierbaren Ausschalter trugen. Wenn dieser Schalter ausgelöst wurde, erhöhte hypothalamische Stimulation in narkotisierten Ratten nicht länger die Kolonmotilität, den Blutdruck oder die Herzfrequenz. Besonders auffällig war, dass bei frei beweglichen Ratten, die Wasservermeidungsstress ausgesetzt waren, das Stilllegen dieses Weges die Anzahl der ausgeschiedenen Kotpellets deutlich verringerte, obwohl die Stresssituation unverändert blieb. Dies zeigt, dass die Hypothalamus–Raphe–Spinal–Beckennerv-Achse nicht nur vorhanden, sondern für die vollständige Ausprägung stressbedingter Defäkation erforderlich ist.
Was das für menschliche Darmprobleme bedeutet
Kurz gesagt identifiziert die Studie einen konkreten „Sorge-zum-Darm“-Schaltkreis: stresssensitive Zellen im Hypothalamus aktivieren oxytocinempfindliche Serotoninneurone im Hirnstamm, die wiederum spinale und beckennahe Nerven stimulieren, die das untere Kolon zusammenziehen und entleeren. Obwohl die Arbeit an Ratten durchgeführt wurde, dürfte eine ähnliche Verschaltung beim Menschen existieren und erklären helfen, warum manche Menschen unter Druck Durchfall und andere Verstopfung entwickeln. Indem spezifische Hirn- und Rückenmarksknotenpunkte eingegrenzt werden, bietet diese Forschung neue Ansatzpunkte, um stressempfindliche Darmstörungen wie das Reizdarmsyndrom besser zu verstehen und möglicherweise zu behandeln.
Zitation: Yuki, N., Sawamura, T., Mori, A. et al. Involvement of the hypothalamus–raphe magnus–spinal defecation center axis in stress-induced defecation in rats. Commun Biol 9, 411 (2026). https://doi.org/10.1038/s42003-026-09779-5
Schlüsselwörter: Stress und Darmfunktion, Gehirn-Darm-Verbindung, Kolonmotilität, Oxytocin und Serotonin, Reizdarmsyndrom