Clear Sky Science · de
TGFBI fördert Leberfibrose durch Umgestaltung des profibrotischen Mikroenvironmentes über eine positive Rückkopplungsschleife
Warum das für die Lebergesundheit wichtig ist
Lebervernarbung oder Fibrose liegt vielen verbreiteten Lebererkrankungen zugrunde und kann unbemerkt bis zur Zirrhose und zu Krebs fortschreiten. Ärztinnen und Ärzte verfügen jedoch weiterhin über nur wenige Medikamente, die diese Vernarbung tatsächlich stoppen oder rückgängig machen. Die vorliegende Studie enthüllt, wie ein bislang wenig beachtetes Protein, TGFBI genannt, die Leberfibrose antreibt, indem es eine schädliche Kommunikation zwischen Immunzellen und narbenbildenden Zellen koordiniert. Das Verständnis dieses Zell‑Dialogs könnte den Weg zu neuen Therapien öffnen, die den Vernarbungsprozess an seiner Quelle unterbrechen. 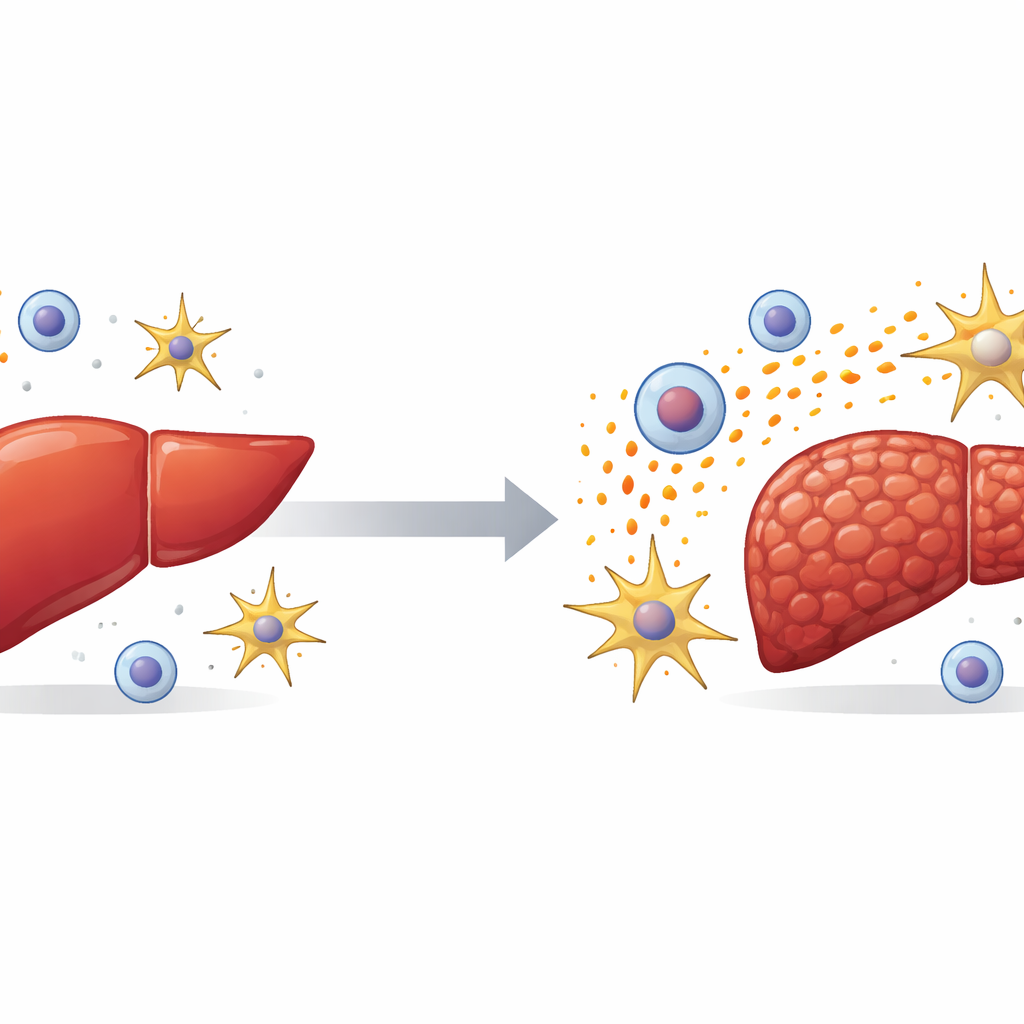
Ein verborgener Treiber in der vernarbten Leber
Die Forschenden begannen mit der Untersuchung menschlicher Lebergewebeproben und großer öffentlicher Datensätze. Sie fanden heraus, dass die TGFBI‑Spiegel bei Menschen mit schwerer Lebervernarbung deutlich höher waren als bei gesunden Kontrollen. Mäuse mit experimentell induzierten Leberschäden zeigten dasselbe Muster: TGFBI stieg in durch ein toxisches Chemikalium oder durch Gallenwegsverschluss geschädigten Lebern deutlich an. Durch Isolierung verschiedener Leberzelltypen zeigte das Team, dass TGFBI hauptsächlich von nicht‑parenchymalen Zellen produziert wird — insbesondere von Immunzellen namens Makrophagen und von sternförmigen Stützzellen, den hepatischen Sternzellen. Genau diese Zellen sind bekannt dafür, Entzündung und Narbenbildung zu orchestrieren.
Was passiert, wenn TGFBI fehlt oder zugegeben wird
Um zu prüfen, ob TGFBI nur ein Begleitfaktor oder ein aktiver Schuldiger ist, erzeugten die Wissenschaftler Mäuse ohne das Tgfbi‑Gen. Wurden diese Mäuse Leberschädigungen ausgesetzt, entwickelten sie deutlich weniger Vernarbung als normale Tiere. Ihre Lebern wiesen weniger Kollagenansammlungen, weniger Zellsterben und niedrigere Spiegel entzündlicher Moleküle sowie weniger eindringende Makrophagen auf. Das Gegenexperiment war ebenso aufschlussreich: Bekamen gesunde Mäuse zusätzliches TGFBI‑Protein verabreicht, zeigten ihre Lebern Anzeichen von Entzündung und Fibrose, selbst ohne einen weiteren offensichtlichen Auslöser. Zusammen beweisen diese Experimente, dass hoher TGFBI‑Spiegel nicht nur mit Lebererkrankung einhergeht — er reicht aus, sie zu verschlimmern.
Wie TGFBI Sternzellen in Narbenfabriken verwandelt
Hepatische Sternzellen sind die Hauptquelle von Narbengewebe in der Leber, sobald sie vom ruhenden, vitaminspeichernden Zustand in eine aktive, muskelähnliche Form umschalten. Das Team zeigte, dass TGFBI Sternzellen in diese schädliche Identität treibt. In Zellkulturen waren Sternzellen aus Tgfbi‑defizienten Mäusen weniger aktiv und teilten sich langsamer. Die Zugabe von gereinigtem TGFBI zu Maus‑ oder menschlichen Sternzellen bewirkte das Gegenteil: sie förderte Wachstum, Migration und die Produktion eines typischen Aktivierungsmarkers. Bei genauerer Untersuchung fanden die Forschenden, dass TGFBI an einen Oberflächenrezeptor namens Integrin αvβ3 auf Sternzellen bindet und eine intrazelluläre Signalkaskade (mit FAK‑ und STAT3‑Proteinen) auslöst, die den anderen Rezeptor PDGFRβ hochreguliert. Dieser Rezeptor macht Sternzellen besonders empfänglich für Wachstumsreize; die Blockade von PDGFRβ schaltete die Aktivierung durch TGFBI weitgehend aus. 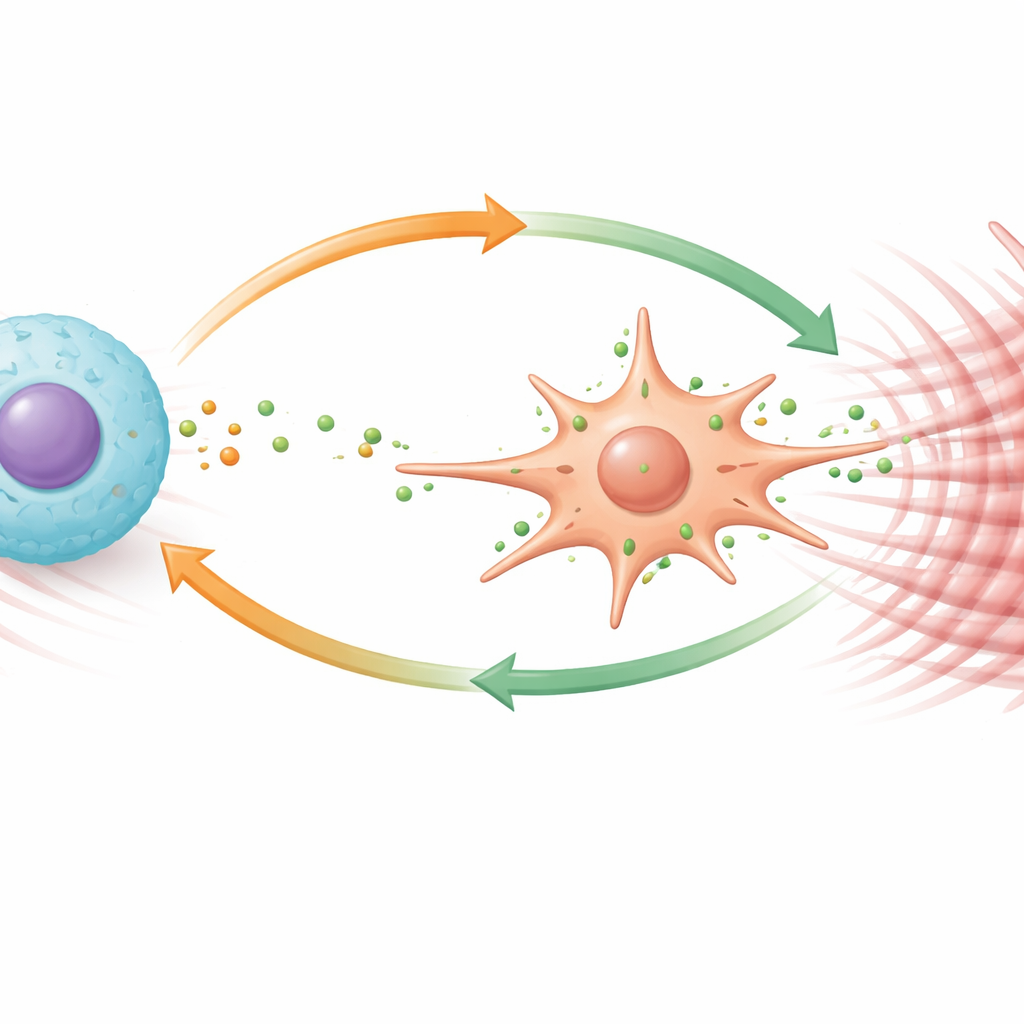
Wie Immunzellen und TGFBI den Schaden verstärken
Makrophagen, die Aufräum‑ und Abwehrzellen der Leber, erwiesen sich ebenfalls als sehr empfindlich gegenüber TGFBI. Unter Einfluss des Proteins proliferierten diese Zellen, migrierten vermehrt und wandelten sich in eine spezialisierte Untergruppe um, die zuvor mit Fibrose in Verbindung gebracht worden war. TGFBI veranlasste Makrophagen, vermehrt das starke Signalmolekül PDGF‑B zu produzieren, das wiederum über PDGFRβ die Sternzellen stimuliert. Wichtig ist, dass PDGF‑B auch auf die Makrophagen selbst rückwirkt und sie über einen weiteren Signalweg dazu bringt, noch mehr TGFBI zu bilden. So entsteht eine positive Rückkopplungsschleife: Makrophagen sezernieren TGFBI, TGFBI veranlasst sie, mehr PDGF‑B zu produzieren und profibrotisch zu werden, und beide Faktoren zusammen aktivieren Sternzellen stark. In Mausmodellen reduzierten Wirkstoffe, die PDGFRβ‑Signale blockieren, Leberentzündung und Vernarbung — ein Hinweis auf das therapeutische Potenzial, diese Schleife anzugreifen.
Was das für künftige Therapien bedeutet
Vereinfacht gesagt zeigt die Studie, dass TGFBI hilft, ein schädliches Umfeld in der verletzten Leber aufzubauen und aufrechtzuerhalten. Es treibt Stützzellen dazu, zu Narben produzierenden Fabriken zu werden, programmiert Immunzellen in einen narbenfördernden Zustand um und bindet diese Zellen in einen sich selbst verstärkenden Kreislauf. Das Unterbrechen dieses Kreislaufs — durch Blockade von TGFBI selbst, seiner Integrin‑Verbindung oder des PDGF‑B/PDGFRβ‑Wegs — könnte Fibrose verlangsamen oder sogar umkehren. Auch wenn diese Befunde derzeit auf Tiermodellen und Zellexperimenten basieren, identifizieren sie einen konkreten molekularen Schaltkreis, den Arzneientwickler nun gezielt angehen können, um bessere antifibrotische Therapien zu entwickeln.
Zitation: Wu, H., Yan, X., Kuang, L. et al. TGFBI promotes liver fibrosis through remodeling the profibrotic microenvironment by a positive feedback regulatory loop. Commun Biol 9, 355 (2026). https://doi.org/10.1038/s42003-026-09601-2
Schlüsselwörter: Leberfibrose, TGFBI, hepatische Sternzellen, Makrophagen, PDGFRβ