Clear Sky Science · de
Ein Deep-Learning-Radiopathomic-Signatur sagt das Rezidivrisiko von hepatozellulärem Karzinom nach Hepatektomie voraus
Warum das für Menschen mit Leberkrebs wichtig ist
Leberkrebs gehört zu den tödlichsten Krebserkrankungen weltweit, und selbst wenn Chirurgen den sichtbaren Tumor entfernen, kehrt die Krankheit bei vielen Patientinnen und Patienten innerhalb weniger Jahre zurück. Diese Studie stellt ein KI-Werkzeug vor, das medizinische Scans und mikroskopische Tumoraufnahmen kombiniert, um besser vorherzusagen, wer mit einem Wiederauftreten des hepatozellulären Karzinoms — der häufigsten Form von Leberkrebs — zu rechnen hat. Solche Vorhersagen könnten Ärzten helfen, die Nachsorge und zusätzliche Therapien gezielt zu planen, mit dem Ziel, Rezidive zu verhindern und das Überleben zu verlängern.
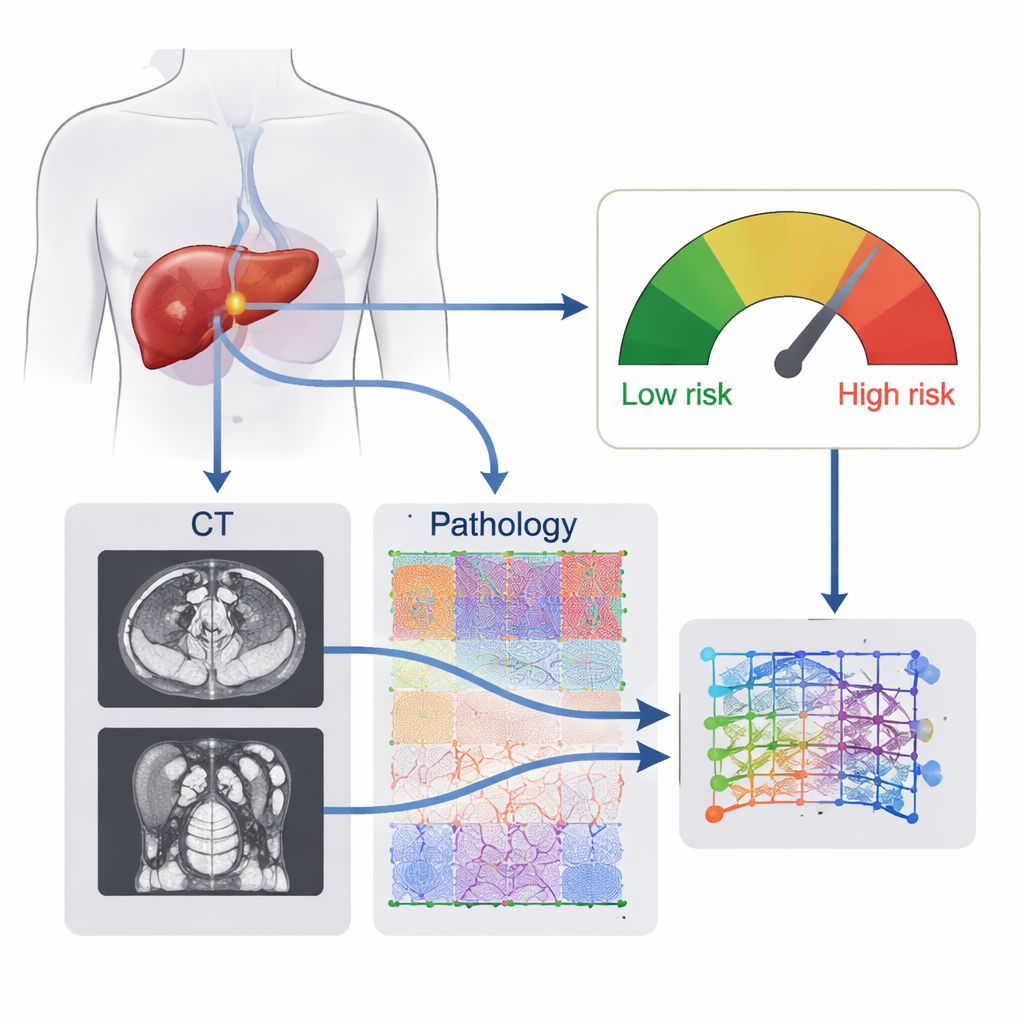
Den gesamten Tumor sehen, von außen und innen
Ärztinnen und Ärzte stützen ihre Einschätzung des Rezidivrisikos nach Leberoperation häufig auf CT-Scans, Blutwerte und grundlegende Pathologiebefunde. Jedes dieser Werkzeuge beleuchtet den Tumor aus einer anderen Perspektive, erfasst aber nicht seine volle Komplexität. CT-Bilder zeigen die Gesamtform des Tumors, die Blutversorgung und die Lage zur Leber, während histologische Präparate auf dem Mikroskop sichtbar machen, wie aggressiv die Krebszellen wirken und wie sie mit dem umgebenden Gewebe interagieren. Die Forschenden vermuteten, dass ein System, das beide Ebenen — organskalige Scans und zelluläre Bilder — gleichzeitig „anseht“, Muster erkennen könnte, die Menschen entgehen, und so die Prognosegenauigkeit für ein Wiederauftreten verbessern würde.
Ein kombiniertes digitales Fingerabdruck des Tumors
Das Team entwickelte eine sogenannte Deep-Learning-Radiopathomic-(DLRP-)Signatur, im Grunde einen digitalen Fingerabdruck des Tumors jedes Patienten, zusammengesetzt aus zwei Datenquellen. Zunächst umriss ein neuronales Netz automatisch die Tumoren auf präoperativen CT-Scans und lernte subtile Bildmerkmale, die mit Rezidiven assoziiert sind. Ein zweites Netz analysierte komplette histologische Schnittaufnahmen (Hämatoxylin-Eosin-Färbung), zerlegte sie in tausende kleine Patches und identifizierte die mikroskopischen Muster mit der größten Bedeutung. Ein Fusionsmodul verknüpfte schließlich die CT-Features und die Pathologie-Features zu einem einzigen Risikoscore, der das Verhalten des Tumors widerspiegelt, statt sich auf ein einzelnes sichtbares Merkmal zu stützen.
Den Score an echten Patientinnen und Patienten testen
Die Forschenden wandten das System auf 599 Personen an, die in vier Krankenhäusern wegen hepatozellulärem Karzinom operiert wurden, und teilten sie in Trainings- und unabhängige Testgruppen ein. In allen Testsets sagte die DLRP-Signatur das rezidivfreie Überleben besser voraus als Modelle, die nur CT-, nur Pathologie-, konventionelle klinische Variablen wie Tumorgröße und Blutmarker oder die weit verbreitete Barcelona-Clinic-Liver-Cancer-Stadieneinteilung verwendeten. Patientinnen und Patienten mit hohen DLRP-Werten hatten eine deutlich höhere Wahrscheinlichkeit für ein Wiederauftreten des Tumors und auch eine kürzere Gesamtüberlebenszeit. Wichtig ist, dass sich dieser Befund in vielen Untergruppen hielt — darunter kleine versus große Tumoren, Einzel- versus Mehrfachläsionen und mit oder ohne Leberzirrhose — was darauf hindeutet, dass der Score zentrale Aspekte der Tumoraggressivität erfasst.
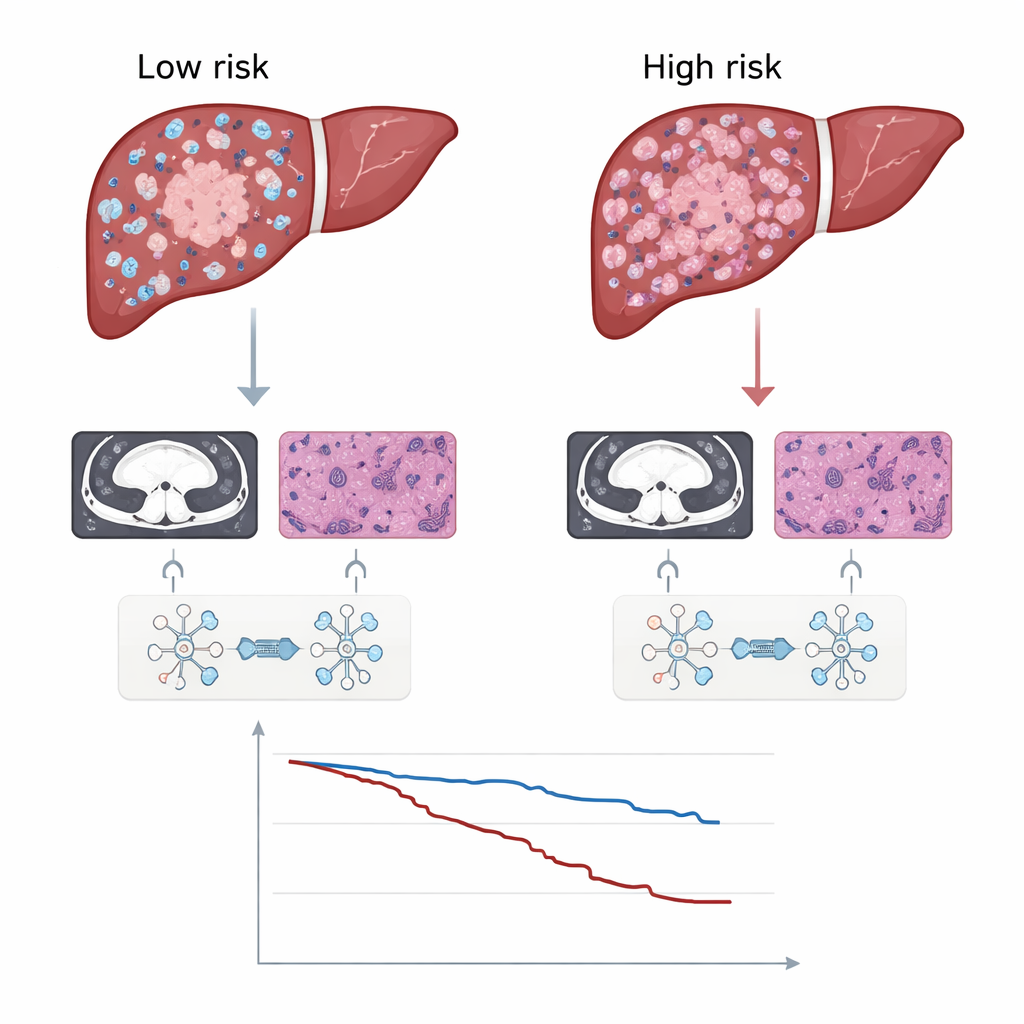
Bei der Entscheidung über zusätzliche Therapie helfen und Biologie aufdecken
Über die reine Vorhersage hinaus half der Score zu identifizieren, welche Patientinnen und Patienten von einer zusätzlichen Maßnahme namens postoperativer adjuvanter transarterieller Chemoembolisation (PA-TACE) profitieren könnten, bei der Chemotherapie in einer öligen Trägersubstanz in die Leberarterie eingebracht wird. Insgesamt blieben Personen, die PA-TACE erhielten, tendenziell länger rezidivfrei. Als man die Gruppe jedoch nach der DLRP-Signatur aufteilte, konzentrierte sich der Nutzen fast ausschließlich auf die Hochrisiko-Patienten; Niedrigrisikopatienten zeigten keinen klaren Vorteil, was nahelegt, dass sie die Belastungen zusätzlicher Therapie wahrscheinlich vermeiden könnten. Das Team untersuchte zudem, warum Hochrisikotumoren ein schlechteres Verhalten zeigen, indem es DLRP-Werte mit genetischen Daten aus dem Cancer Genome Atlas verknüpfte. Hohe Werte standen in Zusammenhang mit Aktivierung des Wnt/β‑Catenin-Signalwegs, der für Tumorwachstum und Immuntherapie-Resistenz bekannt ist, und mit einer geringeren Infiltration krebsbekämpfender Immunzellen, insbesondere CD8-T-Zellen.
Was das für die künftige Versorgung von Leberkrebspatienten bedeutet
Für Laien lautet die Erkenntnis: Computer können inzwischen Röntgen-ähnliche Bilder und mikroskopische Ansichten zusammenführen und eine einzelne Zahl erzeugen, die angibt, wie wahrscheinlich ein Wiederauftreten des Leberkrebses nach einer Operation ist. Diese Studie zeigt, dass eine solche Zahl traditionelle Stadieneinteilungen übertreffen kann und dabei helfen könnte, zu entscheiden, wer tatsächlich zusätzliche Behandlung und intensivere Nachsorge benötigt. Obwohl das Werkzeug noch prospektiv in größeren und vielfältigeren Patientenkohorten getestet werden muss — etwa bei Personen, deren Lebererkrankung nicht durch Hepatitis B verursacht wurde — deutet es auf eine Zukunft hin, in der Therapiepläne auf vielschichtigen, individuellen Tumorprofilen beruhen statt allein auf Größe und Stadium.
Zitation: Wang, G., Chen, W., Liang, Z. et al. A deep learning radiopathomic signature predicts recurrence risk of hepatocellular carcinoma after hepatectomy. Commun Biol 9, 295 (2026). https://doi.org/10.1038/s42003-026-09571-5
Schlüsselwörter: hepatozelluläres Karzinom, Wiederauftreten von Leberkrebs, Deep Learning, medizinische Bildgebung, Tumormikroumgebung