Clear Sky Science · de
Erkennung des isolierten REM-Schlafverhaltensstörung zu Hause mit einem am unteren Rücken getragenen Sensor
Warum seltsame Träume auf Hirnkrankheiten hinweisen können
Manche Menschen setzen ihre Träume körperlich um—sie treten, schreien oder rudern im Schlaf—ohne es zu merken. Diese Erkrankung, REM-Schlafverhaltensstörung genannt, ist eines der stärksten Frühwarnzeichen dafür, dass sich Jahre später Krankheiten wie Parkinson entwickeln könnten. Heute erfordert die Bestätigung der Diagnose meist eine Nacht im Schlaflabor eines Krankenhauses mit angeschlossenen Messgeräten. Diese Studie stellt eine einfache Frage mit großen Konsequenzen: Könnte ein winziger Sensor, auf den unteren Rücken geklebt und zu Hause getragen, über mehrere Nächte dieselben Warnsignale entdecken?
Eine stille Störung mit ernsten Folgen
Die isolierte REM-Schlafverhaltensstörung (iRBD) tritt auf, wenn der Körper während des Traumschlafs seinen üblichen Muskel‑„Ausschalter“ verliert. Statt still zu bleiben, können Betroffene umherfuchteln und ihre Träume körperlich ausleben. Mehr als 80 Prozent der Diagnostizierten entwickeln schließlich Parkinson oder verwandte Erkrankungen des Gehirns, oft ein Jahrzehnt oder länger später. iRBD früh zu erfassen könnte ein Fenster für Überwachung und eines Tages für Therapien öffnen, die die Krankheit verlangsamen oder verhindern—doch der derzeitige Goldstandard, die nächtliche Video‑Polysomnographie, ist teuer, knapp und erfasst nur eine einzelne Nacht, die das übliche Schlafverhalten eines Menschen möglicherweise nicht widerspiegelt.
Schlafdiagnostik für zu Hause
Die Forschenden rekrutierten 73 mittelalte und ältere Erwachsene, davon 15 mit bestätigter iRBD und 58 ohne. Alle verbrachten zunächst eine Nacht im Schlaflabor, angeschlossen an die üblichen Geräte und gleichzeitig mit einem leichten Bewegungssensor versehen, der über der unteren Wirbelsäule aufgeklebt war. Anschließend trugen sie denselben Sensor zu Hause für bis zu sechs weitere Nächte. Das Gerät zeichnete die Bewegungen des Rumpfes in drei Richtungen die ganze Nacht über auf. Aus diesen Aufzeichnungen berechnete das Team mehr als hundert einfache Bewegungsmerkmale, etwa wie lange eine Person unbewegt blieb und wie häufig während der Nacht kurze Zuckungen auftraten sowie in den Stunden, in denen Traumschlaf am häufigsten ist.
Im nächtlichen Bewegungsbild verborgene Muster
Anhand dieser Merkmale trainierten die Wissenschaftler mehrere Typen von Machine‑Learning‑Modellen, um Menschen mit und ohne iRBD zu unterscheiden. Sie vermieden sorgfältig ein „Hineinsehen“ in die Testdaten, indem sie das Modell jedes Mal von Grund auf neu aufbauten, wenn eine Person für die Auswertung ausgelassen wurde. Zwei Bewegungsmaße hoben sich besonders hervor: lange Phasen der Bewegungsruhe und kurze zuckungsartige Impulse. Im Vergleich zu Kontrollen zeigten Menschen mit iRBD tendenziell weniger lange, ruhige Perioden und mehr verstreute Zuckungsaktivität; diese Muster schwankten stark von Nacht zu Nacht. Interessanterweise war der größte Unterschied, wenn man alle Bewegungsmerkmale zusammen betrachtete, nicht zwischen Menschen mit und ohne iRBD, sondern zwischen Nächten im Labor und Nächten zu Hause—ein Hinweis darauf, dass die ungewohnte Laborumgebung das Bewegungsverhalten im Schlaf verändert.
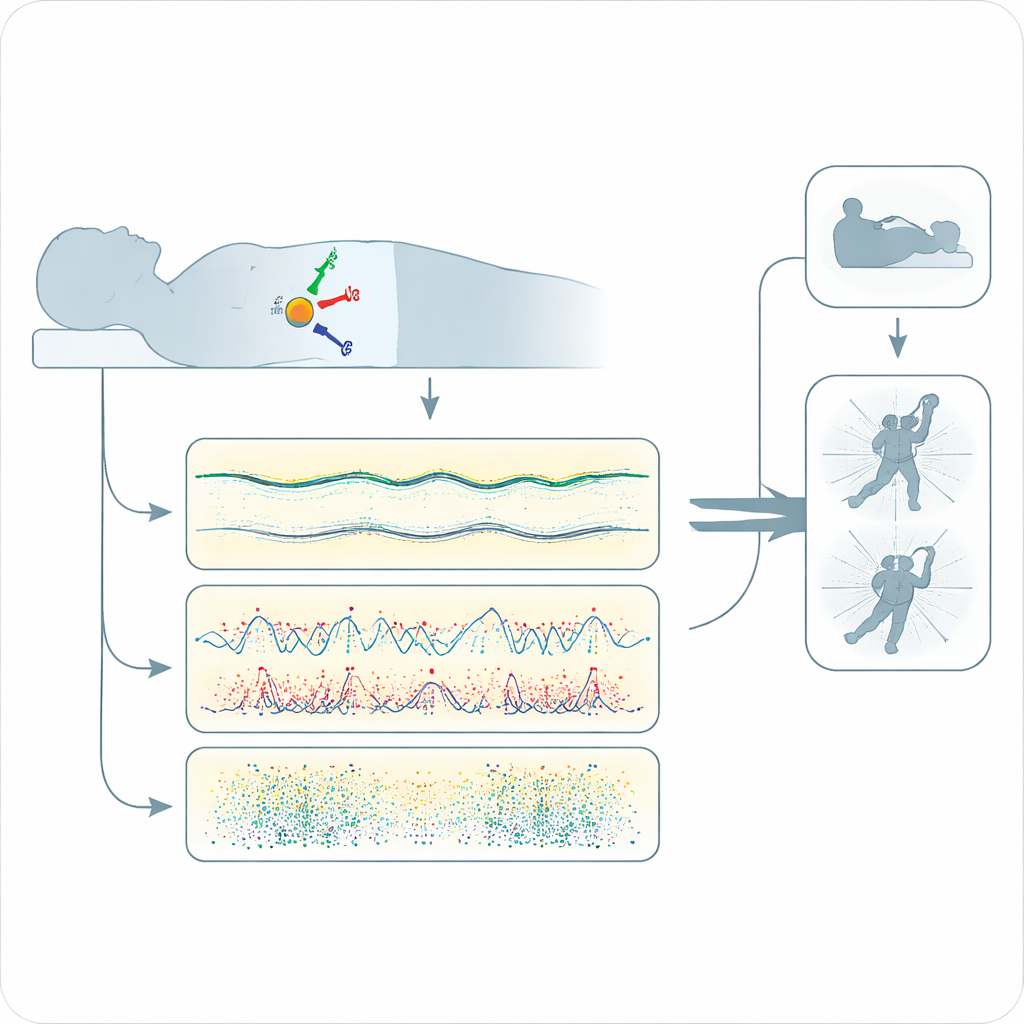
Mehrere Nächte verbessern die Erkennung
Das leistungsstärkste Modell, eine Support‑Vector‑Machine, war besonders gut in Sensitivität—es markierte diejenigen korrekt, die tatsächlich iRBD hatten. Trainiert mit Daten von Nächten zu Hause identifizierte es etwa 93 Prozent der iRBD‑Teilnehmenden bei gleichzeitiger moderater Spezifität, indem es rund 72 Prozent derjenigen ohne Störung korrekt ausschloss. Entscheidend verbesserte sich die Leistung, je mehr Nächte hinzukamen: Die Sensitivität stieg und sank nach etwa fünf Nächten zu Hause ab, was der Realität Rechnung trägt, dass das Ausleben von Träumen nicht jede Nacht auftritt. Einige der Personen, die der Algorithmus als „mögliche iRBD“ markierte, wiesen tatsächlich andere Schlafprobleme oder mildere Warnsignale auf, die ebenfalls die nächtliche Bewegung erhöhen und selbst mit einem späteren Auftreten von Hirnerkrankungen in Verbindung stehen könnten.
Was das für Patientinnen und Patienten bedeuten könnte
Diese Arbeit legt nahe, dass ein einzelner, kleiner Sensor, der am unteren Rücken über mehrere Nächte zu Hause getragen wird, aussagekräftige Anzeichen einer gefährlichen Schlafstörung erfassen kann. Zwar ist die Methode nicht genau genug, um umfassende Schlaflaboruntersuchungen zu ersetzen, doch ihre hohe Sensitivität macht sie als Früherkennungsinstrument vielversprechend: Sie könnte in großen Gruppen breit streuen und Menschen identifizieren, die einer detaillierteren Abklärung zugeführt werden sollten. Mit der zunehmenden Verbreitung digitaler Gesundheitsgeräte könnte die Kombination aus häuslicher Bewegungsverfolgung und anderen einfachen Messungen, wie Fragebögen oder Hirnstromaufzeichnungen, eines Tages ermöglichen, Schlaf und Bewegung kontinuierlich im realen Alltag zu überwachen und frühe Hinweise auf neurodegenerative Erkrankungen lange vor dem Auftreten von Symptomen zu entdecken.
Zitation: Tzfoni, T., Tauman, R., Hausdorff, J.M. et al. Detecting isolated REM sleep behavior disorder at home using a lower-back wearable sensor. npj Digit. Med. 9, 210 (2026). https://doi.org/10.1038/s41746-026-02412-z
Schlüsselwörter: REM-Schlafverhaltensstörung, tragbare Sensoren, häusliche Schlafüberwachung, Parkinson-Risiko, digitale Gesundheitsvorsorge