Clear Sky Science · de
Ein kausales und interpretierbares Machine‑Learning‑Framework zur Risikovorhersage nach Kranioplastik und zur Unterstützung chirurgischer Entscheidungen
Warum die Vorhersage von Operationsrisiken wichtig ist
Wenn eine schwere Hirnverletzung oder ein Schlaganfall dazu führt, dass Chirurgen vorübergehend einen Teil des Schädels entfernen müssen, um das Leben eines Patienten zu retten, ist später eine zweite Operation — die Kranioplastik — nötig, um die Öffnung zu verschließen. Obwohl diese Folgeoperation häufig Schutz und Aussehen wiederherstellt, geht sie mit einer überraschend hohen Wahrscheinlichkeit für Komplikationen wie Infektionen oder Flüssigkeitsansammlungen um das Gehirn einher. Die hier zusammengefasste Studie stellt eine praktische Frage: Lassen sich Krankenhausdaten und moderne Computerverfahren nutzen, um vorherzusagen, welche Patienten besonders gefährdet sind, und sogar sicherere Operationswege vorzuschlagen?
Den Schädel schließen, aber nicht ohne Risiko
Nach einer dekompressiven Kraniektomie — bei der ein Teil des Schädels entfernt wird, um gefährlichen Druck abzubauen — bleibt das Gehirn verwundbar. Eine Kranioplastik stellt die Form des Schädels wieder her und kann die Hirnfunktion sowie das Aussehen verbessern, was Erholung und Selbstvertrauen fördert. Dennoch entwickeln mehr als einer von vier Patienten anschließend Probleme, darunter Infektionen, Blutungen, Krampfanfälle oder Luft‑ bzw. Flüssigkeitsansammlungen. Diese Rückschläge verlängern die Krankenhausaufenthalte, erhöhen die Kosten und können mühsam erzielte Rehabilitationsfortschritte zunichtemachen. Ärzte kennen einige Risikofaktoren aus früheren Studien, doch bisher fehlten zuverlässige Werkzeuge, um Komplikationen bei einzelnen Patienten vorherzusagen.
Computern beibringen, Probleme früh zu erkennen
Um diese Lücke zu schließen, sammelten die Forscher detaillierte Daten von 1.368 Patienten, die in drei großen Krankenhäusern in China eine Kranioplastik erhalten hatten, über einen Zeitraum von fast einem Jahrzehnt. Sie konzentrierten sich auf Informationen, die bereits vor oder während der Operation verfügbar wären — etwa den Bewusstseinszustand des Patienten, die Größe des Schädeldefekts, die Zeit seit der Erstoperation, Hinweise auf Infektion oder Flüssigkeit um das Gehirn sowie technische Entscheidungen im Operationssaal. Mit diesen Daten trainierten und verglichen sie 15 verschiedene Machine‑Learning‑Methoden, eine Gruppe von Algorithmen, die Muster aus Beispielen lernen, statt sich auf von Menschen geschriebene Regeln zu stützen.
Durch einen sorgfältigen Merkmalsauswahlprozess identifizierte das Team neun Schlüsselparameter, die über mehrere statistische Verfahren hinweg konstant die meisten Informationen trugen. Anschließend bauten sie Modelle, um die Wahrscheinlichkeit jeglicher Komplikation zu schätzen, sowie getrennte Modelle für spezifische Probleme wie Infektion, Flüssigkeitsansammlung, Krampfanfälle oder die Notwendigkeit einer zweiten Operation. Ein Random‑Forest‑Modell — eine Technik, die viele Entscheidungsbäume kombiniert — erwies sich als der insgesamt beste Prädiktor und bot ein starkes Gleichgewicht aus Genauigkeit und Zuverlässigkeit.
Wie gut die digitalen Risikoscores funktionierten
Die Forscher testeten ihr Hauptmodell nicht nur an der ursprünglichen Patientengruppe, sondern auch an Patienten aus einem anderen Krankenhaus und an einer späteren Kohorte aus einem anderen Zeitraum. In allen Fällen unterschied das Modell mit beeindruckender Leistung zwischen Hoch‑ und Niedrigrisikopatienten und ordnete Patienten in mehr als 93 von 100 Fällen korrekt ein. Es blieb außerdem über Altersgruppen hinweg und für Männer wie Frauen genau, und die vorhergesagten Wahrscheinlichkeiten stimmten eng mit den tatsächlichen Ergebnissen überein. Getrennte Modelle für einzelne Komplikationen schnitten ebenfalls gut ab, waren aber weniger präzise bei seltenen Ereignissen wie Krampfanfällen oder bestimmten Blutungsarten.
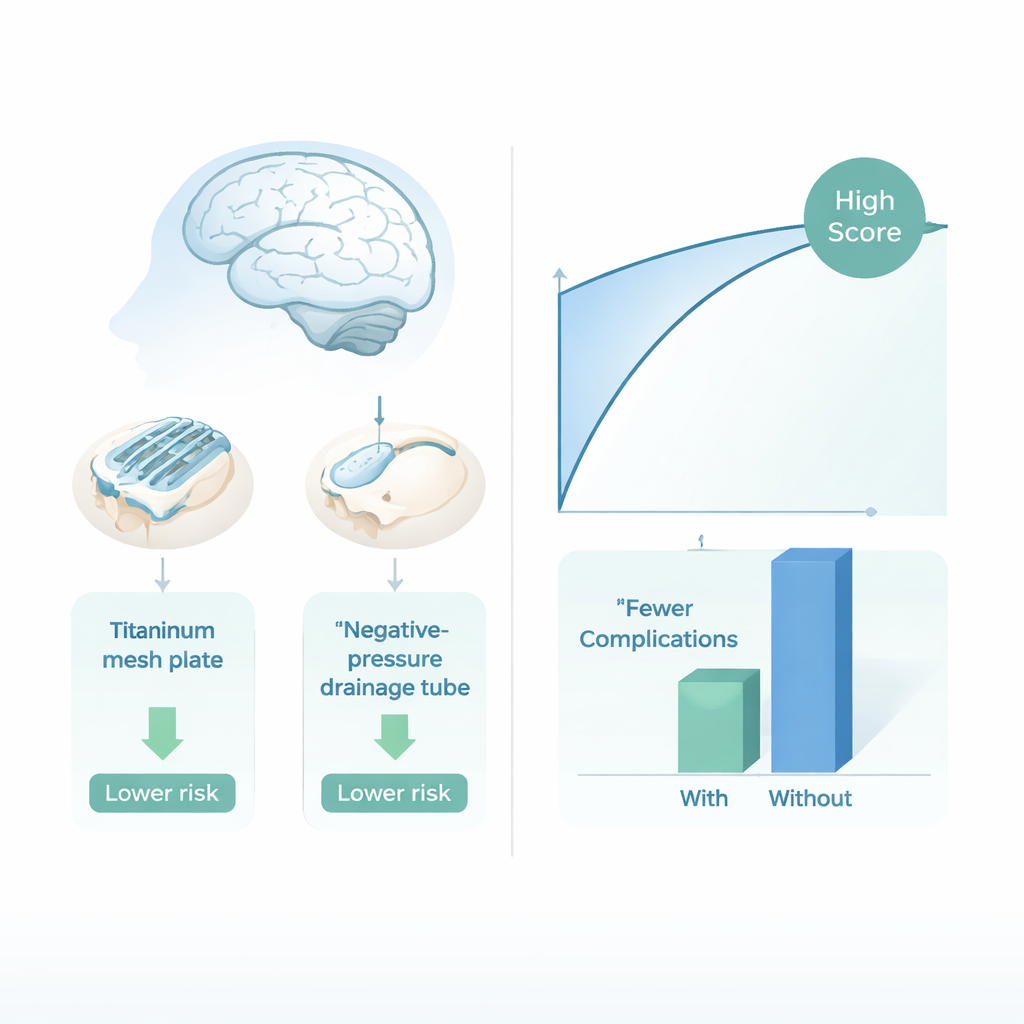
Von der Vorhersage zur Veränderung der Operation selbst
Über die bloße Einstufung von Patienten als hoch- oder niedrigrisiko hinaus wollte das Team wissen, ob spezifische chirurgische Entscheidungen diese Risiken tatsächlich verändern könnten. Mithilfe von Werkzeugen des „kausalen“ Machine Learning untersuchten sie zwei Entscheidungen, die Chirurgen während der Kranioplastik treffen: ob ein kleiner Unterdruckdrain unter der Kopfhaut platziert wird, um Blut und Flüssigkeit zu entfernen, und ob statt anderer künstlicher Materialien eine Titannetzplatte verwendet wird. Ihre Analysen deuteten darauf hin, dass sowohl der Drain als auch das Titannetz mit deutlich weniger Komplikationen insgesamt verbunden waren, insbesondere in den meisten Alters‑ und Geschlechtsgruppen. In einigen Fällen zeigten virtuelle „Was‑wäre‑wenn“‑Experimente, dass das Ändern nur einer dieser Entscheidungen im Modell einen Hochrisikofall in einen Niedrigrisikofall verwandeln konnte.
Komplexe Mathematik in ein Hilfsmittel für den Klinikalltag übersetzen
Um ihre Arbeit in belebten Krankenhäusern nutzbar zu machen, verpackten die Autoren die Modelle in eine kostenlose Webanwendung. Kliniker können einige Patientendaten und operative Pläne eingeben, um sofort eine Schätzung des Gesamt‑ und der komplikationsspezifischen Risiken sowie Erklärungen zu erhalten, welche Faktoren die Vorhersage antreiben. Für Patienten und Angehörige kann dies klarere Gespräche über Vor‑ und Nachteile verschiedener Operationsansätze unterstützen. Für Chirurgen bietet es einen Weg, über Bauchgefühl hinaus zu datengetriebenen, individualisierten Entscheidungen zu gelangen. Zwar sind weitere Tests in anderen Ländern und Langzeitnachbeobachtungen noch erforderlich, doch zeigt dieses Framework, wie sorgfältig gestaltete Machine‑Learning‑Werkzeuge sowohl chirurgische Risiken vorhersagen als auch auf konkrete Maßnahmen hinweisen können, die die Hirnoperation sicherer machen könnten.
Zitation: Li, W., Wang, B., Li, T. et al. A Causal and interpretable machine learning framework for postcranioplasty risk prediction and surgical decision support. npj Digit. Med. 9, 184 (2026). https://doi.org/10.1038/s41746-026-02370-6
Schlüsselwörter: Kranioplastik, postoperative Komplikationen, Machine Learning, chirurgische Entscheidungsunterstützung, Titannetz