Clear Sky Science · de
Die AXL–SHC1-Signalkaskade vermittelt adaptive Resistenz gegen HER2-zielgerichtete Tyrosinkinaseinhibitoren bei HER2-veränderten Lungen- und Magenkarzinomen
Warum manche Krebsarten neue Medikamente austricksen
Zielgerichtete Krebstherapien haben die Behandlung vieler Patientinnen und Patienten verändert, indem sie gezielt die Moleküle angreifen, die das Tumorwachstum antreiben. Trotzdem sind vollständige und anhaltende Remissionen selbst mit diesen Präzisionsmedikamenten selten. Diese Studie stellt eine dringliche Frage für Menschen mit Lungen- und Magenkrebserkrankungen, die durch das Gen HER2 getrieben werden: Warum bleiben Tumoren, die anfangs auf HER2-blockierende Präparate schrumpfen, fast immer mit einem hartnäckigen Kern von Zellen zurück, der später Rückfälle fördert — und wie könnten Ärztinnen und Ärzte diesen Fluchtweg von vornherein blockieren?
Ein genauerer Blick auf HER2-getriebene Tumoren
HER2 ist ein zelluläres Signalknoten, das Wachstum und Überleben der Zellen fördert. Wenn es verändert oder überproduziert wird, kann es normale Zellen in Brust, Magen oder Lunge in Krebs verwandeln. Mehrere moderne Medikamente, sogenannte Tyrosinkinaseinhibitoren (TKIs), sind darauf ausgelegt, HER2 in Krebszellen auszuschalten. Diese Wirkstoffe, darunter Mobocertinib und andere, können Tumoren verkleinern und das Fortschreiten verzögern. Bei Lungen- und Magenkrebs sind ihre Vorteile jedoch oft nur vorübergehend. Eine kleine Untergruppe von Tumorzellen übersteht den initialen Medikamentenangriff in einem medikamententoleranten Zustand und entwickelt sich später zu vollständig resistenten Tumoren. Zu verstehen, was diese Überlebenszellen am Leben hält, ist entscheidend für die Entwicklung klügerer Erstlinienbehandlungen.
Eine Ersatzlebenslinie namens AXL
Die Forschenden untersuchten HER2-veränderte Zelllinien aus Lungen- und Magenkrebs, um herauszufinden, welche weiteren Signalgeber den Zellen helfen, HER2-zielgerichtete TKIs zu überstehen. Sie identifizierten einen Rezeptor namens AXL als Schlüsselfaktor. Wenn die Zellen HER2-blockierenden Wirkstoffen ausgesetzt waren, wurde AXL aktiviert und blieb angeschaltet, selbst als die wichtigsten HER2-getriebenen Signale abgeschwächt wurden. Diese Aktivierung hielt einen wichtigen Überlebensweg, bekannt als AKT–mTOR, aufrecht. Das Stilllegen von AXL mithilfe genetischer Werkzeuge oder das Blockieren mit experimentellen Wirkstoffen machte die Krebszellen deutlich empfindlicher gegenüber mehreren HER2-zielgerichteten TKIs, was im Labor zu reduziertem Zellwachstum und mehr Zelltod führte.
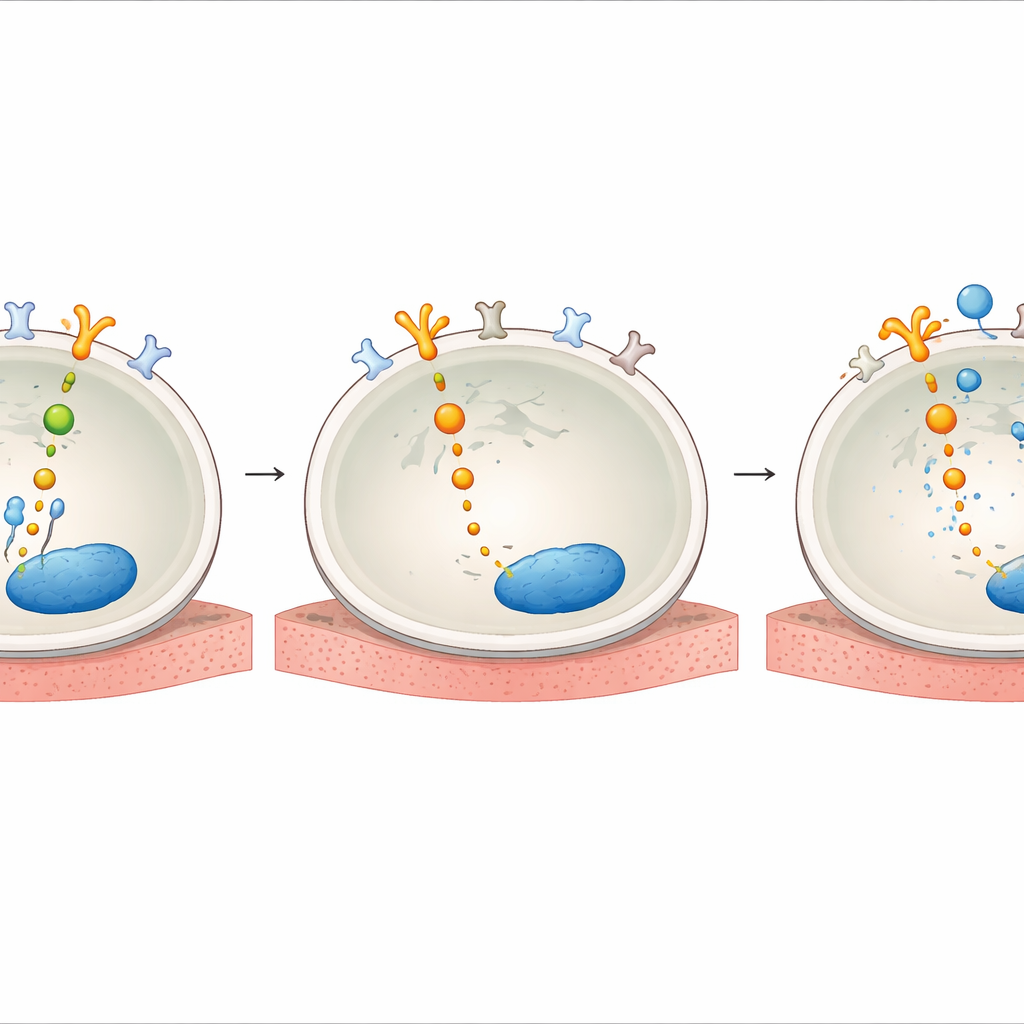
Wie Helferproteine die Fluchtroute verdrahten
Das Team untersuchte anschließend, wie AXL unter dem Druck der Behandlung so einflussreich wird. Sie fanden heraus, dass die Behandlung mit HER2-TKIs die Spiegel von GAS6 erhöhte, dem natürlichen Partnermolekül, das AXL an der Zelloberfläche aktiviert. Außerdem zeigten sie, dass AXL nach Medikamentenexposition physisch mit HER2 und dessen Verwandten EGFR und HER3 verknüpft war und sich damit effektiv in die gleiche Überlebensschaltung einklinkte, die normalerweise von HER2 gesteuert wird. Im Inneren der Zelle agierten Adapterproteine, genannt SHC1 und SHCBP1, als Verdrahtungsknoten. Wenn HER2 blockiert war, löste sich SHC1 von SHCBP1 und band stattdessen an AXL, während SHCBP1 in den Zellkern wanderte und dort den Zellzyklus vorantrieb. Das Herunterregulieren von SHC1 oder SHCBP1 schwächte die AKT-Signalgebung und verringerte das Überleben der Zellen, was eine AXL–SHC1–SHCBP1-Achse offenbart, die das Wachstum aufrechterhält, wenn HER2 gehemmt ist.
Medikamententolerante Zellen stoppen, bevor sie Fuß fassen
Um das Patientengeschehen zu modellieren, ließen die Wissenschaftler Krebszellen über Tage in Anwesenheit von Mobocertinib wachsen und selektierten so eine kleine Population, die das Medikament tolerierte. Diese medikamententoleranten Zellen wuchsen langsam, waren aber deutlich weniger empfindlich gegenüber dem HER2-Inhibitor als die Ausgangszellen. Ihr Überleben hing weiterhin stark von AXL ab: Die Zugabe eines AXL-Blockers reduzierte ihr Wachstum stark und dämpfte die AKT-Aktivität. In Mausmodellen mit HER2-veränderten, AXL-positiven Lungen-Tumoren führte die Kombination von Mobocertinib mit einem AXL-Inhibitor zu stärkeren Tumorschrumpfungen, weniger teilenden Zellen und mehr Anzeichen für programmierten Zelltod im Vergleich zur alleinigen HER2-Therapie — ohne zusätzliche Toxizität. Tumoren, die so verändert waren, dass sie AXL überproduzierten, reagierten auf Mobocertinib allein deutlich schlechter, sprachen aber erneut an, wenn der AXL-Inhibitor hinzugefügt wurde.
Was das für zukünftige Behandlungen bedeuten könnte
Wichtig ist, dass Gewebeproben von Patientinnen und Patienten mit HER2-veränderten Lungen- und Magenkarzinomen zeigten, dass rund ein Viertel hohe AXL-Spiegel aufwies und die meisten zumindest etwas AXL präsent hatten. Das legt nahe, dass eine beträchtliche Patientengruppe von einer Behandlungsstrategie profitieren könnte, die einen HER2-zieltargetierenden TKI von Beginn an mit einem AXL-Inhibitor kombiniert, anstatt auf das Auftreten von Resistenz zu warten. Einfach ausgedrückt zeigt die Studie, dass viele HER2-getriebene Tumoren einen Backup-Wachstumsschalter — AXL — in Bereitschaft halten. Wenn HER2 blockiert wird, übernimmt AXL und hält die Krebszellen am Leben. Das gleichzeitige Ausschalten beider Schalter führt dazu, dass deutlich mehr Krebszellen absterben und das Entstehen medikamententoleranter Überlebender verlangsamt oder verhindert wird. Wenn sich diese Ergebnisse in klinischen Studien bestätigen, könnte dieser duale Zielansatz zu einer länger anhaltenden Kontrolle von HER2-veränderten Lungen- und Magenkrebserkrankungen führen.
Zitation: Ishida, M., Yamada, T., Katayama, Y. et al. AXL–SHC1 signaling axis mediates adaptive resistance to HER2-targeted tyrosine kinase inhibitors in HER2-aberrant lung and gastric cancers. npj Precis. Onc. 10, 142 (2026). https://doi.org/10.1038/s41698-026-01385-2
Schlüsselwörter: HER2-zielgerichtete Therapie, AXL-Inhibitor, Arzneimittelresistenz, Lungenkrebs, Magenkrebs