Clear Sky Science · de
Quantitative HER2-Gewebe- und Plasma-Profilierung sagt die Wirksamkeit von Trastuzumab Deruxtecan bei Brustkrebs voraus
Warum diese Forschung für Patientinnen und Patienten wichtig ist
Für Menschen mit metastasiertem Brustkrebs können neue Medikamente Hoffnung bringen – doch sie wirken nicht bei allen gleichermaßen gut. Diese Studie stellt eine praktische Frage: Können wir besser vorhersagen, wer am meisten und am längsten von einem verbreiteten zielgerichteten Medikament namens Trastuzumab Deruxtecan (häufig T‑DXd abgekürzt) profitiert? Durch eine genauere, präzisere Analyse von Tumorproben und Blut zeigen die Forschenden, dass feingranulare Messungen eines Moleküls namens HER2 – sowie bestimmter DNA‑ und Proteinmarker – aufdecken können, welche Tumoren am ehesten auf diese Behandlung ansprechen.
Ein zielgerichtetes Medikament mit ungleichmäßigen Ergebnissen
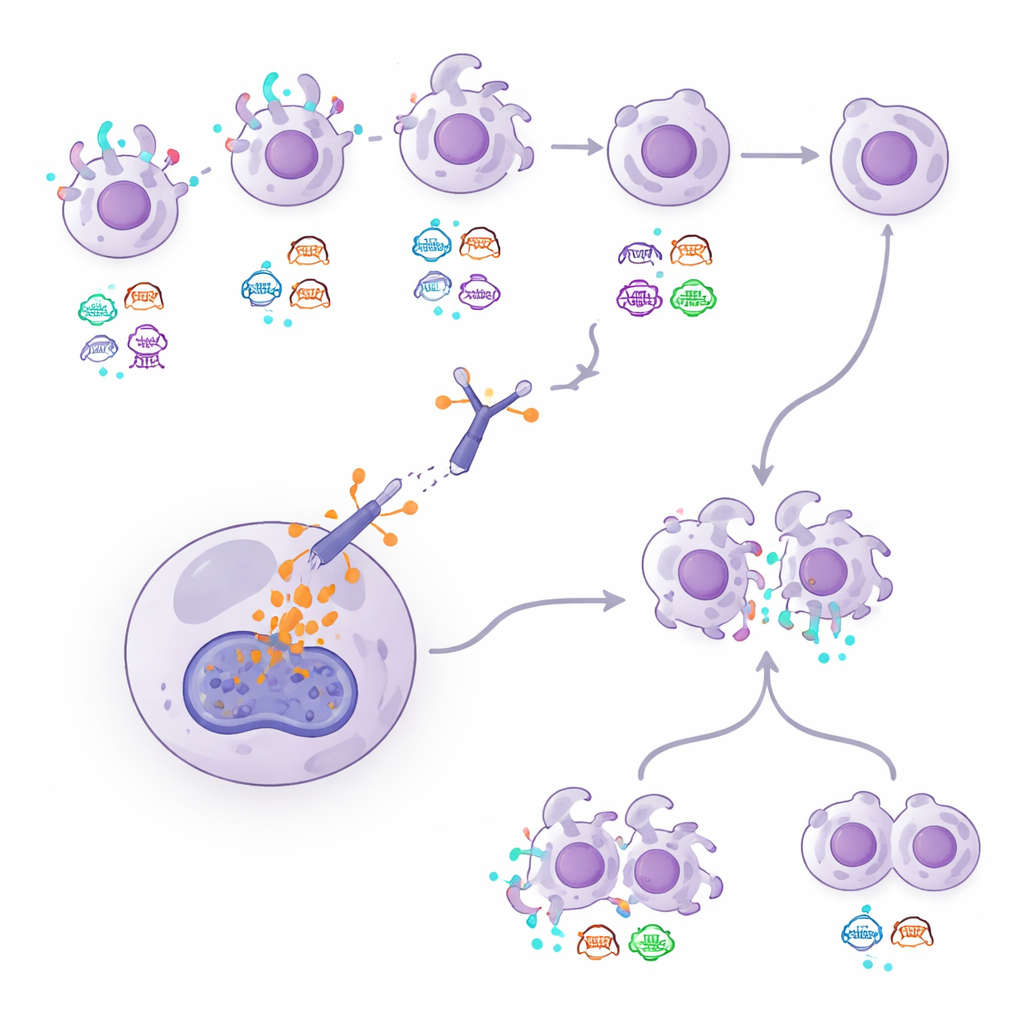
T‑DXd ist ein „Antikörper‑Wirkstoff‑Konjugat“, eine Art gelenkte Rakete, die Zellen mit HER2‑Expression erkennt und eine chemotherapy‑ähnliche Nutzlast direkt in sie hineinbringt. Ursprünglich für Tumoren mit sehr hohem HER2‑Spiegel eingesetzt, ist es heute für nahezu neun von zehn Patientinnen und Patienten mit metastasiertem Brustkrebs zugelassen, einschließlich solcher mit niedrigem oder nach Standardtests sogar fehlendem HER2. Im klinischen Alltag erleben jedoch manche Patientinnen und Patienten lange Krankheitskontrolle unter T‑DXd, während bei anderen der Krebs bereits nach wenigen Monaten voranschreitet. Traditionelle Labormethoden, die Tumoren in HER2‑positiv, HER2‑low oder HER2‑zero einteilen, erklären diese Unterschiede nur unzureichend.
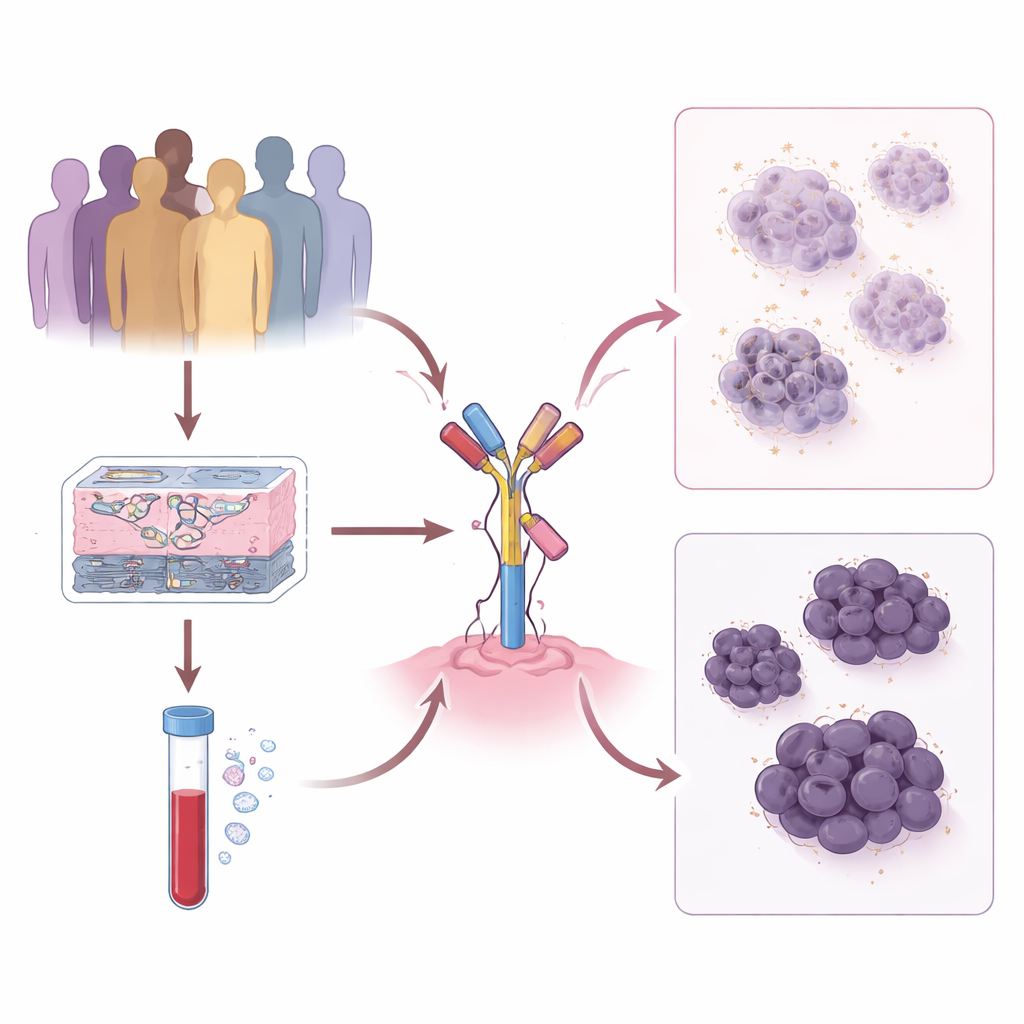
Veränderungen des Tumors im Zeitverlauf verfolgen
Das Team untersuchte 191 Patientinnen und Patienten, die an zwei großen Krebszentren in den USA mit T‑DXd behandelt wurden, und wertete aus, wie sich ihre Tumoren verhielten und wie sich die HER2‑Werte vom ursprünglichen Tumor bis zu späteren Metastasen veränderten. Sie stellten fest, dass eine einfache, einmalige Einordnung eines Tumors als HER2‑low oder HER2‑zero wichtige Dynamiken verfehlte. Patientinnen und Patienten, deren Tumoren dauerhaft klar HER2‑positiv blieben, hatten die längste Zeit auf T‑DXd, gefolgt von denen mit konstant niedrigen, aber stabilen HER2‑Werten. Im Gegensatz dazu war der Nutzen von T‑DXd deutlich kürzer, wenn HER2 im Verlauf zwischen low und zero schwankte. Diese Muster deuten darauf hin, dass je stabiler ein Tumor von HER2 abhängig ist, desto besser das Ansprechen auf dieses Medikament sein kann.
HER2 mit einem feineren Maßstab messen
Um über grobe Kategorien hinauszugehen, wandten die Forschenden eine Reihe moderner Tests auf Tumorgewebe an. Einer nutzte quantitative Immunfluoreszenz, um HER2‑Protein präzise zu quantifizieren; ein anderer verwendete ein Hochdurchsatz‑Proteinarray; ein dritter las Genexpressionsprofile in Bezug auf den HER2‑Genbereich aus. Über alle drei Ansätze hinweg war die Botschaft konsistent: Höhere quantitative HER2‑Werte – gemessen als Protein an der Zelloberfläche, aktivierte (phosphorylierte) Formen oder messenger‑RNA – waren mit längerer Zeit bis zur nächsten Therapie und besserem Gesamtüberleben unter T‑DXd verknüpft. Bei denselben Patienten unterschied der übliche pathologische Befund (HER2‑positiv, low oder zero) die Ergebnisse kaum, was unterstreicht, dass die Frage „wie viel“ HER2 vorhanden ist wichtiger ist als das Ankreuzfeld, in das es fällt.
Hinweise aus Bluttests und anderen Tumormarkern
Da wiederholte Biopsien invasiv sein können, prüfte die Studie auch einen blutbasierten Ansatz, der Fragmente von Tumor‑DNA im Blutkreislauf analysiert. Mit einer Methode namens DNADX gruppierten die Forschenden Blutproben biologisch und berechneten eine HER2‑bezogene DNA‑Signatur. Patientinnen und Patienten, deren Blut stärkere HER2‑Signale zeigte, blieben tendenziell länger auf T‑DXd, während jene mit DNA‑Mustern, die aggressiveres, schneller wachsendes Tumorverhalten anzeigen, schlechter abschnitten. Die Forschenden beobachteten außerdem, dass bei als HER2‑negativ eingestuften Tumoren hohe Spiegel des Proteins Topoisomerase 1 innerhalb von Tumorzellen mit schlechteren Ergebnissen assoziiert waren, was nahelegt, dass die zelluläre Verarbeitung der Wirkstoff‑Nutzlast den Erfolg beeinflussen kann. Bestimmte Genverluste oder Mutationen, etwa Veränderungen in ERBB2 und TP53 und eine Anreicherung von ARID1B‑Mutationen nach der Behandlung, tauchten als mögliche Resistenzmarker auf.
Was das für Patientinnen, Patienten und Klinikende bedeutet
Insgesamt zeigt die Studie, dass T‑DXd eine wirksame Behandlung in der Praxis ist, insbesondere für Patientinnen und Patienten, deren Tumoren stark und konsistent durch HER2 getrieben werden. Sie macht aber auch deutlich, dass der traditionelle HER2‑Test ein zu grobes Instrument ist, um dieses potente Medikament optimal zu steuern. Durch empfindlichere Messungen in Gewebe und Blut könnten Ärztinnen und Ärzte künftig jene Patientinnen und Patienten genauer identifizieren, die am meisten von T‑DXd profitieren, andere vor unwirksamer Therapie bewahren und die Reihenfolge, in der verschiedene Antikörper‑Wirkstoff‑Konjugate eingesetzt werden, besser planen. Auch wenn diese fortgeschrittenen Tests noch nicht Routine sind und in größeren Gruppen validiert werden müssen, deuten sie auf eine Zukunft hin, in der Therapieentscheidungen beim metastasierten Brustkrebs anhand detaillierter molekularer Porträts anstatt bloßer Groblabels getroffen werden.
Zitation: Tarantino, P., Kim, SE., Hughes, M.E. et al. Quantitative HER2 tissue and plasma profiling predicts the activity of trastuzumab deruxtecan for breast cancer. npj Precis. Onc. 10, 141 (2026). https://doi.org/10.1038/s41698-026-01365-6
Schlüsselwörter: HER2-Test, Trastuzumab Deruxtecan, metastasierter Brustkrebs, Liquid Biopsy, Antikörper-Wirkstoff-Konjugate