Clear Sky Science · de
Vergleichende Analyse von ctDNA-Überwachungsstrategien bei fortgeschrittenem NSCLC mit MET-Exon-14-Skipping-Mutationen unter Behandlung mit Ensartinib
Warum ein Bluttest bei Lungenkrebs wichtig ist
Für Menschen mit fortgeschrittenem Lungenkrebs gehört zu den wichtigsten Fragen, ob ein neues Medikament tatsächlich wirkt — und wie schnell die Ärztinnen und Ärzte das feststellen können. Diese Studie untersucht einen blutbasierten Ansatz: winzige tumorassoziierte DNA-Fragmente im Blutkreislauf, mit denen sich rasch abschätzen lässt, wie gut ein zielgerichtetes Medikament namens Ensartinib Patienten mit einem bestimmten genetischen Defekt hilft. Die Ergebnisse deuten darauf hin, dass ein einfacher frühzeitiger Bluttest anzeigen könnte, welche Patientinnen und Patienten voraussichtlich länger von der Behandlung profitieren und bei welchen eine Kursänderung nötig sein könnte.
Die Fingerabdrücke eines Tumors im Blut
Krebszellen geben Teile ihres genetischen Materials ins Blut ab, die als zirkulierende Tumor-DNA bezeichnet werden. In dieser Studie konzentrierten sich Forschende auf Menschen mit nicht-kleinzelligem Lungenkrebs, der durch eine Veränderung im Gen MET getrieben wird — genauer: durch das Exon-14-Skipping. Alle Patienten erhielten Ensartinib, nachdem frühere Therapien versagt hatten. Blutproben wurden unmittelbar vor Therapiebeginn und erneut vier Wochen später entnommen. Mit einem hochaufgelösten Sequenziertest, der 229 krebsrelevante Gene durchsucht, ordnete das Team die gefundenen Veränderungen in drei Kategorien ein: Veränderungen im MET-Gen selbst, eine Gruppe etablierter Krebs-Treiber und eine breite Sammelkategorie für jegliche nachweisbare Mutation.
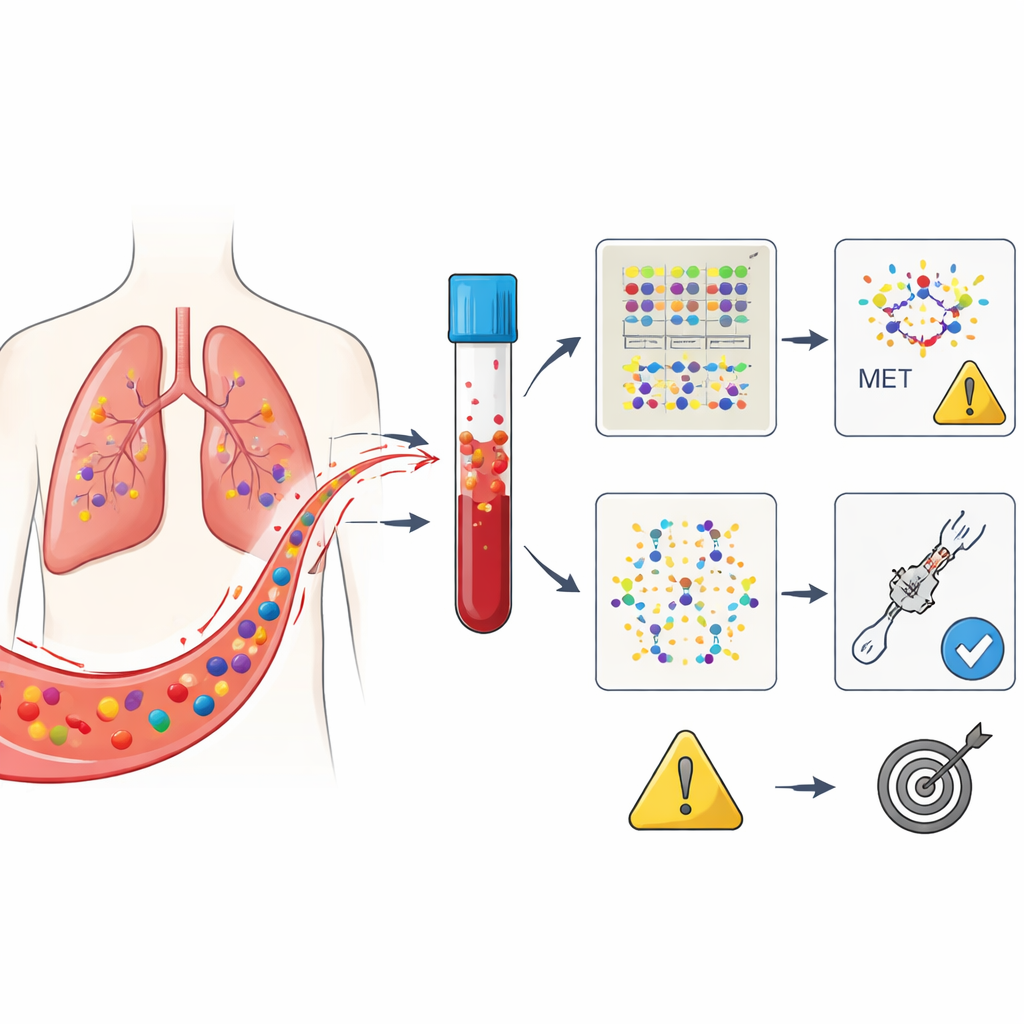
Drei Arten, dasselbe Blutzeichen zu interpretieren
Zentral war die Frage, welche dieser drei Blut-„Sichten“ am besten vorhersagt, wer auf Ensartinib anspricht und wie lange dieser Effekt anhält. Zu Beginn hatten nicht alle Patienten nachweisbare Tumor-DNA im Blut, obwohl ihre Tumoren die MET-Veränderung trugen; das spiegelt wider, wie ungleich Tumoren DNA abgeben. Früh zeigte die bloße Präsenz oder Abwesenheit von Tumor-DNA zum Baseline-Zeitpunkt keine starke Vorhersagekraft. Bis zur vierwöchigen Messung zeichnete sich jedoch ein klares Muster ab: Patientinnen und Patienten, deren Blut keine MET-bezogenen DNA-Veränderungen mehr zeigte, blieben im Durchschnitt deutlich länger frei von Krankheitsprogression als jene, bei denen diese Signale persistierten. Das galt selbst dann, wenn bildgebende Tumoruntersuchungen zu diesem Zeitpunkt noch unklar waren.
Wenn MET-Signale verschwinden, verbessern sich die Ergebnisse
Bei genauerer Betrachtung der zeitlichen Veränderungen im Blut identifizierte das Team drei Verläufe. Einige Patientinnen und Patienten hatten nie nachweisbare MET-DNA im Blut, einige begannen positiv und wurden negativ, und andere blieben positiv oder entwickelten neue MET-Veränderungen. Wer die MET-Signale bis Woche vier verlor, verzeichnete die längste Zeitspanne bis zur Krankheitsprogression — im Mittel etwa neun Monate — und erzielte die höchste Rate an messbarer Tumorverkleinerung. Patientinnen und Patienten mit anhaltender MET-Positivität schnitten deutlich schlechter ab, mit einer Progression nach etwas mehr als zwei Monaten im Mittel. Auch die Überwachung der größeren Mutationssets lieferte nützliche Informationen, war jedoch weniger präzise, weil viele niedriglevelige oder nicht-assoziierte Veränderungen das Bild verwässern konnten.
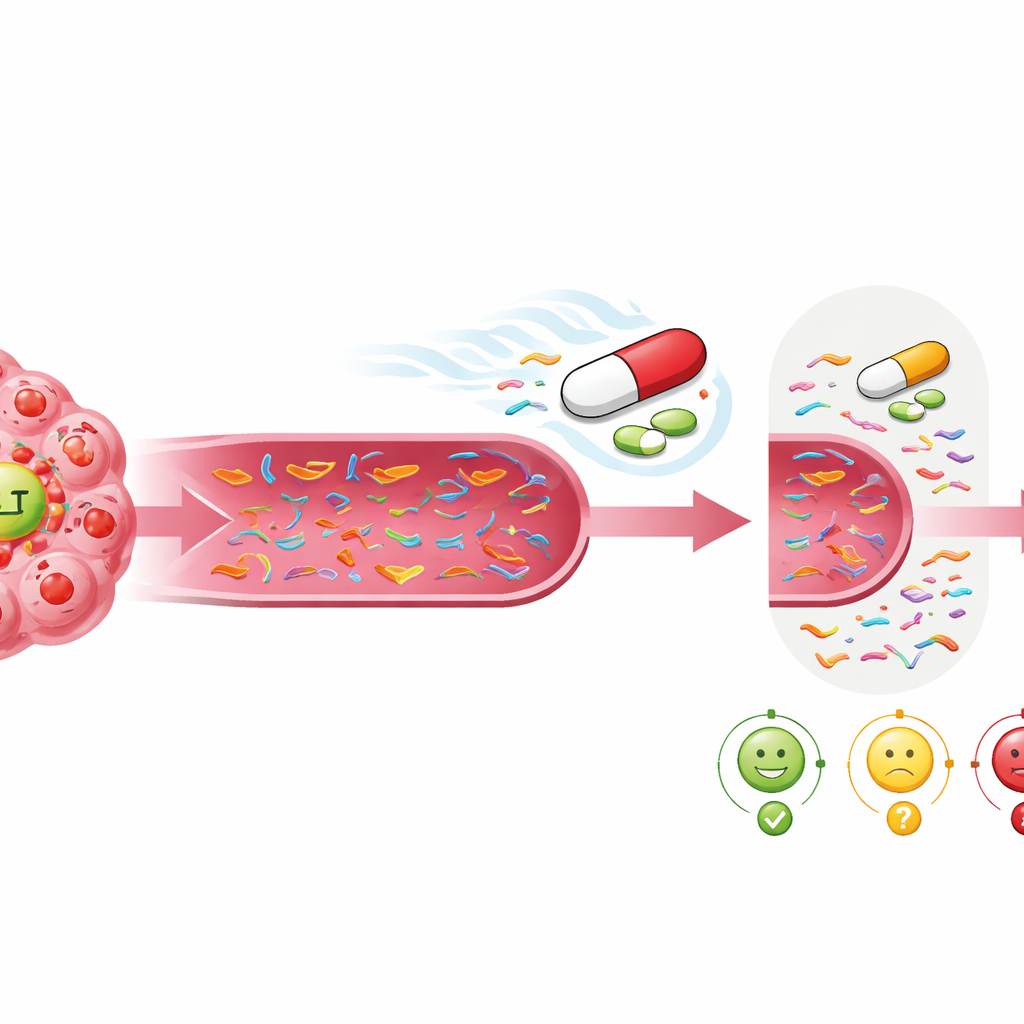
Zwischen Einfachheit und tieferer Einsicht abwägen
Die ausschließliche Orientierung an MET-bezogener DNA bot die klarste und einfachste Momentaufnahme dafür, ob Ensartinib wirkt. Dieser fokussierte Ansatz wies eine hohe Spezifität auf: Wenn MET-Signale verschwanden, war die Wahrscheinlichkeit für ein gutes Ansprechen hoch. Das macht ihn als praktisches Werkzeug attraktiv: Einzelgen-Tests sind kostengünstiger, schneller und leichter zu interpretieren als große Genpanels. Gleichzeitig besitzt das breitere Screening einen Wert, weil es neue Mutationen aufdecken kann, die erklären, warum ein Tumor später nicht mehr anspricht, und Hinweise auf mögliche Folgebehandlungen liefert. Die Studie legt nahe, dass eine Kombination aus einer engen, MET-zentrierten Sicht für frühe Therapieentscheidungen und einer weiter gefassten Überwachung zur Erkennung von Resistenzmechanismen das Beste beider Ansätze bieten könnte.
Was das für Patientinnen und Patienten bedeutet
Für Nichtfachleute lässt sich die Kernbotschaft so zusammenfassen: Ein Bluttest, der schon einen Monat nach Beginn von Ensartinib durchgeführt wird, kann bereits auf den langfristigen Nutzen des Medikaments hinweisen. Verschwindet die MET-bezogene Tumor-DNA aus dem Blut, sind die Chancen auf einen bedeutenden und anhaltenden Nutzen hoch; bleibt sie bestehen, müssen Ärztinnen und Ärzte möglicherweise genauer beobachten oder alternative Optionen prüfen. Obwohl es sich um eine relativ kleine, einarmige Studie handelt, die in größeren Kohorten bestätigt werden sollte, stärkt sie die Vorstellung, dass „Liquid Biopsies“ als frühe Leistungsbeurteilung zielgerichteter Therapien dienen können. Künftig könnte ein solches Monitoring die Behandlung personalisieren, Patientinnen und Patienten vor dem Verbleib auf unwirksamen Medikamenten bewahren und schneller zu wirksamen Therapien führen.
Zitation: Zhou, M., Zhu, Y., Sun, X. et al. Comparative analysis of ctDNA monitoring strategies in advanced NSCLC with MET exon 14 skipping mutations treated with ensartinib. npj Precis. Onc. 10, 110 (2026). https://doi.org/10.1038/s41698-026-01284-6
Schlüsselwörter: zirkulierende Tumor-DNA, MET Exon-14-Skipping, Ensartinib, nicht-kleinzelliges Lungenkarzinom, Liquid-Biopsie-Überwachung