Clear Sky Science · de
Die Auswirkungen von KI auf die moderne Onkologie von Früherkennung bis zur personalisierten Krebstherapie
Intelligentere Werkzeuge im Kampf gegen Krebs
Für viele Menschen wirkt die Krebsversorgung noch immer wie eine Mischung aus Hoffnung, Vermutungen und langen Wartezeiten auf Antworten. Dieser Artikel erklärt, wie künstliche Intelligenz (KI) beginnt, dieses Bild zu verändern. Indem man Computern beibringt, medizinische Aufnahmen, Mikroskopbilder, Gentests und Krankenakten zu lesen, entwickeln Wissenschaftler Systeme, die Krebs früher erkennen, Therapien präziser auswählen und neue Medikamente schneller entwerfen können. Diese Werkzeuge ersetzen zwar nicht die Ärztinnen und Ärzte, doch sie werden zu starken Partnern, die die Krebsversorgung genauer, persönlicher und in manchen Fällen weniger invasiv machen könnten.
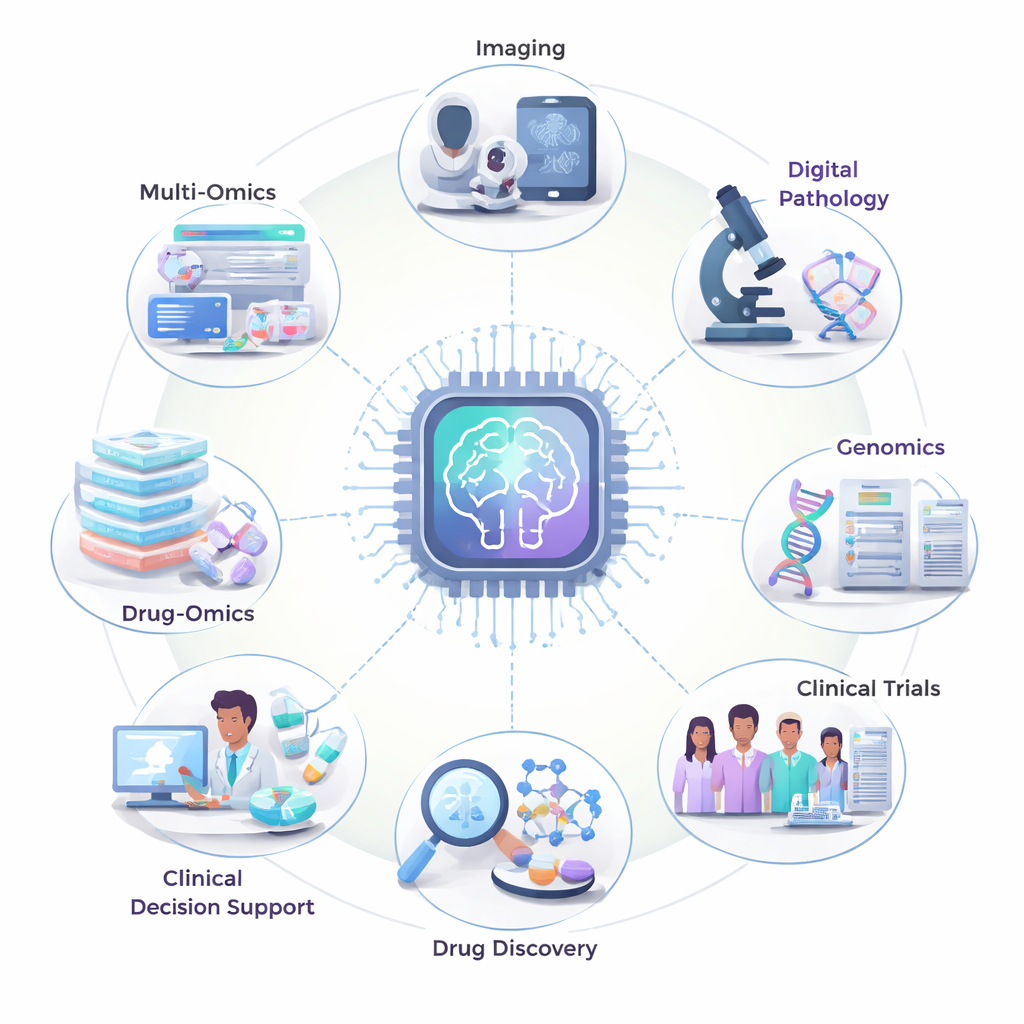
Neue Augen für Scans und Gewebeschnitte
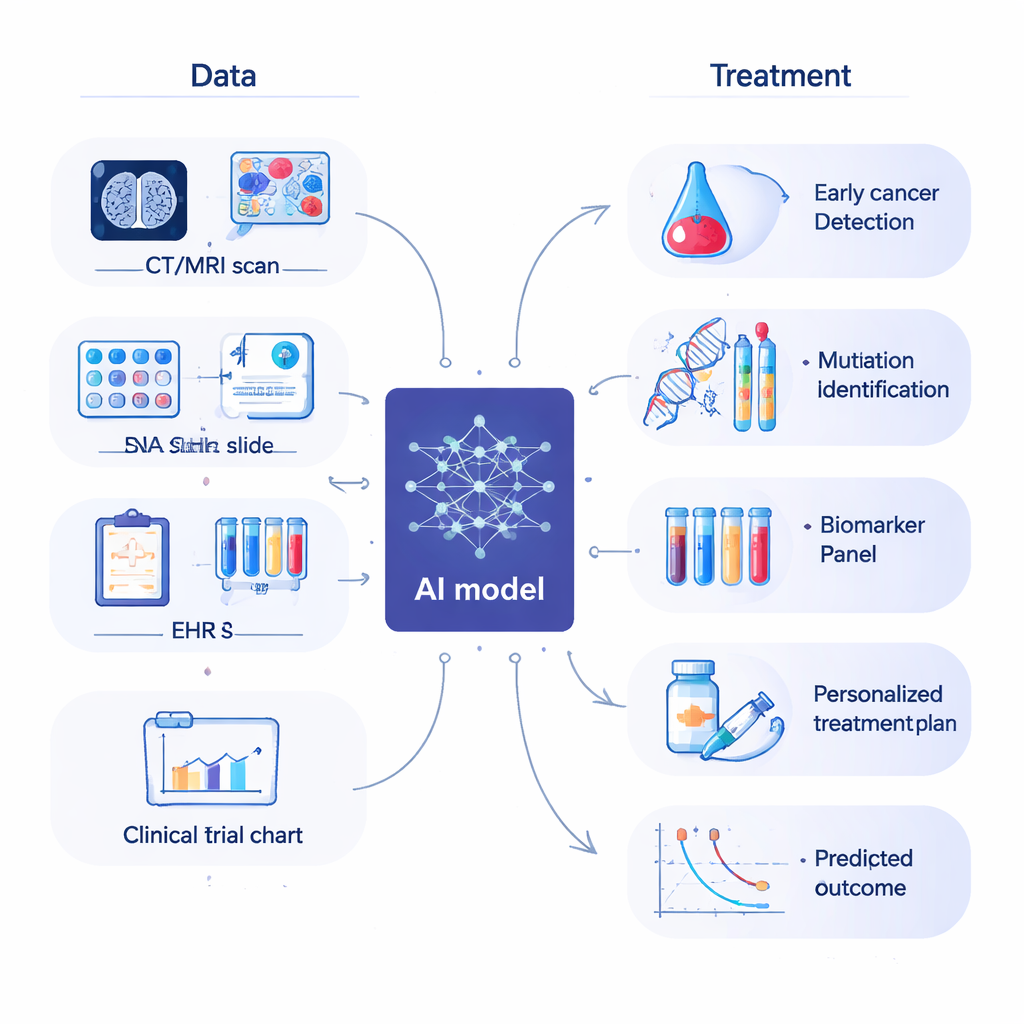
Einer der offensichtlichsten Erfolge der KI liegt bislang in der medizinischen Bildgebung und Pathologie — also in den Bildern, die Ärztinnen und Ärzte zur Erkennung und Einordnung von Tumoren nutzen. Bei der Brustkrebsfrüherkennung können KI‑Programme Mammographien lesen und verdächtige Bereiche mit einer Genauigkeit markieren, die erfahrenen Radiologinnen und Radiologen ähnlich ist und sie in manchen Fällen sogar übertrifft, während ihre Arbeitslast reduziert wird. Ähnliche Systeme helfen, winzige Lungenknötchen in CT‑Scans zu verfolgen und während der Koloskopie in Echtzeit auf Polypen hinzuweisen. In der digitalen Pathologie, in der Glasobjektträger in hochaufgelöste Bilder gescannt werden, kann KI Prostata‑, Lungen‑ und Hautkrebserkrankungen erkennen, Tumore einstufen und sogar versteckte Krebszellen in Lymphknoten aufspüren. Diese Werkzeuge ersetzen nicht die menschliche Expertise, können aber subtile Details erfassen, die dem müden Auge entgehen, und arbeitsintensive Aufgaben beschleunigen.
Den genetischen Code des Krebses lesen
Krebs wird durch Veränderungen in der DNA angetrieben, und moderne Tests können Tausende genetische Veränderungen in einem einzelnen Tumor messen. Die Herausforderung besteht darin, diese überwältigende Informationsmenge zu interpretieren. KI eignet sich sehr gut für diese Aufgabe. Durch Training an großen Sammlungen genetischer und klinischer Daten können KI‑Modelle lernen, welche Mutationen am wichtigsten sind, welche Kombinationen ein aggressives Krankheitsbild vorhersagen und welche auf bestimmte Medikamente ansprechen könnten. Sie können auch mehrere Informationsschichten — DNA, RNA, Proteine und metabolische Daten — miteinander verknüpfen, um ein vollständigeres Bild der Tumorfunktionen zu erzeugen. In einigen Fällen kann KI sogar bestimmte Schlüsselmutationen allein anhand routinemäßiger Mikroskopbilder vermuten und damit eine schnellere, kostengünstigere Möglichkeit bieten, die Behandlung zu steuern, wenn genetische Tests eingeschränkt sind.
Bessere Marker und bessere Arzneien finden
Ärztinnen und Ärzte verlassen sich seit langem auf Biomarker — messbare Signale wie bestimmte Gene, Proteine oder Blutmarker — um Krebs zu erkennen und Therapien auszuwählen. Der Überblick beschreibt, wie KI die Suche nach besseren Biomarkern beschleunigt, indem sie komplexe Daten durchsucht, die sich von Hand nicht analysieren lassen. Beispielsweise können maschinelle Lernsysteme Muster in Bluttests oder Immunzellprofilen mit der Überlebenszeit von Patientinnen und Patienten oder deren Therapieansprechen verbinden. Gleichzeitig verändert KI die Wirkstoffforschung: Anstatt Millionen von Verbindungen blind zu testen, nutzen Forschende KI, um vorherzusagen, welche Moleküle an ein Krebsziel binden, welche Wirkstoffkombinationen am vielversprechendsten sind und welche Patientengruppen am meisten profitieren könnten. Das kann den langen und teuren Weg von der Laboridee zur klinischen Studie verkürzen.
Intelligentere Studien und sicherere Versorgung entwerfen
KI wirkt sich auch auf die Art und Weise aus, wie Krebstherapien entwickelt und angewendet werden. In klinischen Studien kann KI Krankenakten durchsuchen, um Patientinnen und Patienten zu finden, die komplexen Einschlusskriterien entsprechen, und so Studien schneller und mit vielfältigeren Teilnehmerinnen und Teilnehmern zu besetzen. Während der Behandlung können prädiktive Modelle abschätzen, wer ein hohes Risiko für schwere Nebenwirkungen oder Wiedereinweisungen ins Krankenhaus hat, sodass Ärztinnen und Ärzte früher intervenieren können. Fortschrittliche Ansätze, einschließlich Reinforcement Learning, können verschiedene Behandlungswege anhand früherer Patientendaten simulieren, um vorzuschlagen, welche Abfolge von Medikamenten für einen bestimmten Subtyp am besten funktionieren könnte. Gemeinsam unterstützen diese Werkzeuge eine stärker individualisierte Versorgung und können Zeitverschwendung mit unwirksamen Therapien reduzieren.
Versprechen und reale Bedenken ausbalancieren
Trotz der Begeisterung betonen die Autorinnen und Autoren, dass KI in der Onkologie noch in Arbeit ist. Viele Systeme werden nur in begrenzten Umgebungen getestet und funktionieren möglicherweise nicht genauso gut in anderen Kliniken oder bei unterrepräsentierten Gruppen, was Bedenken zu Verzerrungen und Fairness aufwirft. Große, gut annotierte Datensätze sind schwer zu sammeln, und das Teilen sensibler Bilder und genetischer Informationen wirft ernsthafte Datenschutz‑ und Rechtsfragen auf. Es gibt zudem ungeklärte Fragen zur Verantwortlichkeit, wenn eine KI‑unterstützte Entscheidung schiefgeht. Der Artikel argumentiert, dass Fortschritte von enger Zusammenarbeit zwischen Klinikern, KI‑Expertinnen und -Experten, Patientinnen und Patienten sowie politischen Entscheidungsträgern abhängen, begleitet von strengen Regeln für Datenschutz, Transparenz und Sicherheitstests.
Was das für Patientinnen und Patienten bedeutet
Vereinfacht gesagt kommt der Artikel zu dem Schluss, dass KI zu einem wichtigen Teammitglied in der Krebsmedizin wird. Sie kann helfen, Tumore früher zu entdecken, Behandlungen besser an die Erkrankung des Einzelnen anzupassen und die Entdeckung neuer Medikamente zu beschleunigen. Dennoch sind diese Systeme kein Allheilmittel, und die meisten sind noch nicht bereit, in alltäglichen Praxen vollständig autonom zu arbeiten. Damit KI das Leben von Patientinnen und Patienten wirklich verbessert, muss sie sorgfältig validiert, fair in allen Bevölkerungsgruppen getestet und durch klare Regeln begleitet werden, die Privatsphäre schützen und die Verantwortlichkeiten klären. Wenn das gelingt, könnte die künftige Krebsversorgung weniger wie Rätselraten und mehr wie eine präzise gesteuerte Partnerschaft zwischen menschlicher Expertise und intelligenten Maschinen wirken.
Zitation: Li, J., Zhang, L., Yu, Z. et al. The impact of AI on modern oncology from early detection to personalized cancer treatment. npj Precis. Onc. 10, 69 (2026). https://doi.org/10.1038/s41698-026-01276-6
Schlüsselwörter: künstliche Intelligenz bei Krebs, Krebsbildgebung, digitale Pathologie, Krebsgenomik, KI in der Wirkstoffforschung