Clear Sky Science · de
Bewertung immunonkologischer Biomarker und β‑Catenin‑Expression bei der Reaktion von hepatozellulären Karzinomen auf eine Immuntherapie
Warum diese Leberkrebsstudie wichtig ist
Immuntherapeutika haben die Behandlung mehrerer Krebsarten verändert. Beim Leberkrebs — genauer: beim hepatozellulären Karzinom (HCC) — helfen sie jedoch nur einem Bruchteil der Patientinnen und Patienten, und es fehlen verlässliche Tests, die vorhersagen, wer profitieren wird. Diese Studie analysiert Tumorproben von mehr als 1.300 Menschen mit HCC, um zu prüfen, ob gängige Labormarker, die bereits in anderen Tumoren zur Steuerung der Immuntherapie genutzt werden, auch für Leberkrebs solche Vorhersagen liefern können.
Auf der Suche nach nützlichen Warnsignalen
Die Forschenden konzentrierten sich auf eine Gruppe von Signalen auf oder in Krebszellen, die beeinflussen können, wie das Immunsystem reagiert. Ein zentrales Signal ist PD‑L1, ein Protein auf Tumorzellen, das als Bremse auf angreifende Immunzellen wirken kann; hohe PD‑L1‑Werte sagen bei Lungen‑ und Magenkrebs häufig bessere Ansprechen auf bestimmte Immuntherapeutika voraus. Untersucht wurden außerdem die Tumormutationslast (wie viele DNA‑Veränderungen ein Tumor trägt), eine Form des Versagens der DNA‑Reparatur namens Mismatch‑Repair‑Defizienz, sowie die Aktivität eines Wachstumswegs, der durch das β‑Catenin‑Protein gesteuert wird, kodiert vom Gen CTNNB1. Mithilfe umfassender DNA‑ und RNA‑Profilierung gelagerter Tumorproben prüften sie, ob eine dieser Charakteristika mit der Dauer der Behandlung mit Immun-Checkpoint‑Inhibitoren oder mit dem Überleben der Patientinnen und Patienten zusammenfiel.
Gängige Tests, ungewöhnliche Orientierungslosigkeit
Die erste Überraschung war, wie wenige Lebertumoren dieselben Immuntherapie‑Marker zeigen wie andere Krebsarten. Nur etwa 6 Prozent der Patientinnen und Patienten hatten Tumoren mit hohen PD‑L1‑Werten, weitere rund 12 Prozent wiesen niedrige Werte auf; bei mehr als vier von fünf Tumoren war PD‑L1 negativ. Tumoren mit extrem hoher Mutationslast oder Mismatch‑Repair‑Problemen — Merkmale, die in anderen Tumoren oft starke Immunantworten vorhersagen — waren ebenfalls selten und jeweils in etwa 5 Prozent oder weniger der Fälle zu finden. In Vergleichen dieser Marker mit der Behandlungsdauer unter Immuntherapie und dem Gesamtüberleben trennten PD‑L1‑Spiegel, Mutationslast und Mismatch‑Repair‑Status die guten von den schlechten Ansprechern nicht in einer klinisch hilfreichen Weise.
Eine geschäftige Immun‑Nachbarschaft, die dennoch nicht ausreicht
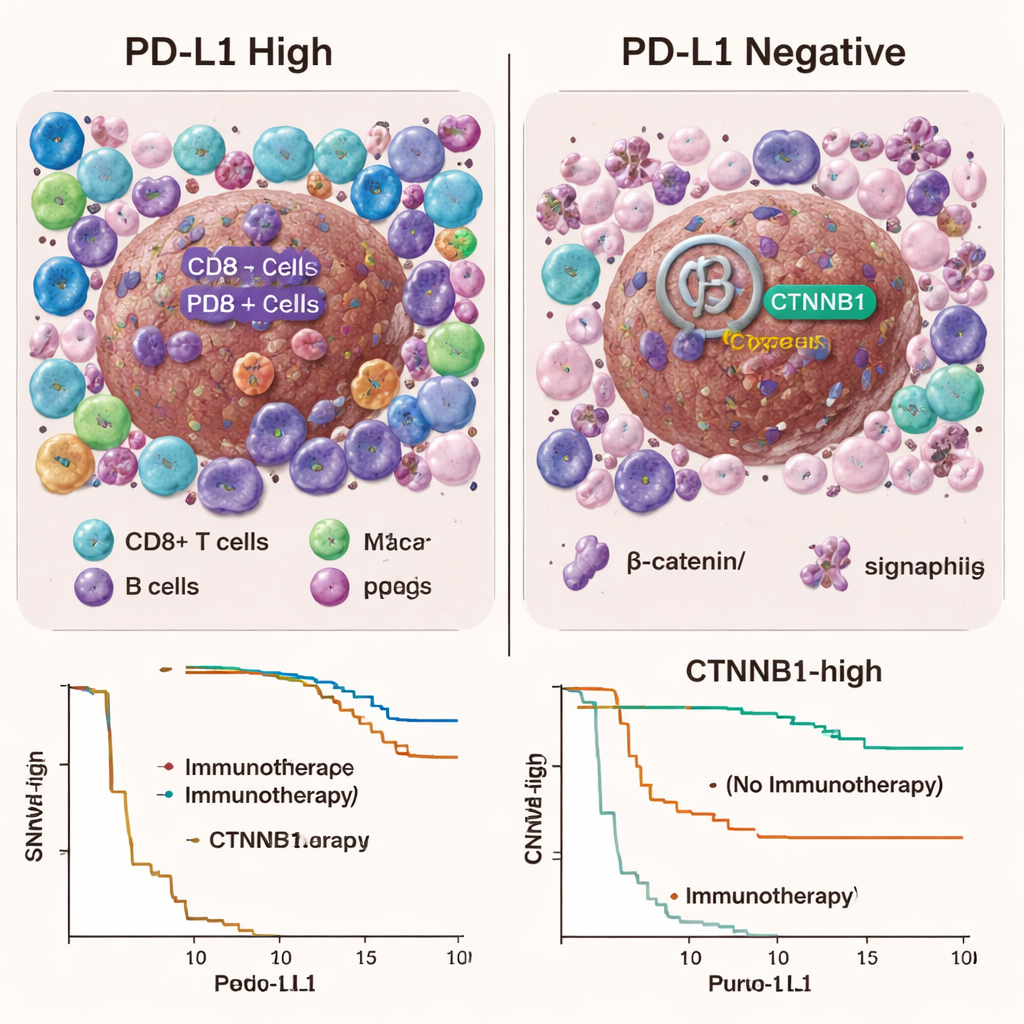
Obwohl PD‑L1 selbst nicht als eindeutiger Ja‑/‑Nein‑Test nützlich war, korrelierte es mit einem stärker entzündeten Tumorumfeld. PD‑L1‑reiche Tumoren waren häufiger von mehr Immunzellen umgeben — etwa zytotoxischen T‑Zellen, regulatorischen T‑Zellen, B‑Zellen und bestimmten Makrophagen — und zeigten stärkere Aktivität in entzündungsbezogenen Genwegen. Anders gesagt: PD‑L1‑hohe Tumoren sahen eher nach klassischen „heißen“ Tumoren aus, die vom Immunsystem erkannt werden. Dennoch führte dieses Immungeschehen in der Leberkrebs‑Kohorte nicht zu deutlich besseren Ergebnissen unter Immuntherapie, was darauf hindeutet, dass andere Barrieren in der speziellen Leberumgebung die Wirkung der Medikamente abschwächen können.
Das β‑Catenin‑Rätsel
Die Studie untersuchte auch den Wnt/β‑Catenin‑Signalweg, dem zugeschrieben wird, Tumoren bei der Flucht vor Immunangriffen zu helfen. Mutationen im CTNNB1‑Gen, dem Kern dieses Wegs, waren in PD‑L1‑negativen Tumoren häufiger als in PD‑L1‑hohen. Bei Blick auf Patientinnen und Patienten, die mit Immuntherapie behandelt wurden, prognostizierte eine hohe CTNNB1‑Aktivität nicht eindeutig besseres oder schlechteres Ansprechen. Unerwartet zeigten Patientinnen und Patienten, die nie eine Immuntherapie erhielten, bei höheren CTNNB1‑Expressionen tendenziell ein etwas besseres Gesamtüberleben — ein Befund, der jedoch bestätigt werden muss. Auch andere genetische Veränderungen — etwa in TP53 und mehreren Signalmolekülen — unterschieden sich zwischen den PD‑L1‑Gruppen, lieferten aber keinen einfachen, klinisch verwendbaren Test für den Erfolg einer Immuntherapie.
Was das für Patientinnen, Patienten und Ärztinnen und Ärzte bedeutet
Für Menschen mit Leberkrebs und ihre Behandelnden ist die Botschaft zugleich ernüchternd und klärend. Tests, die heute Standard sind, um Immuntherapien bei Lungen‑ oder Magenkrebs zuzuordnen — PD‑L1‑Färbung, Mutationslast und Mismatch‑Repair‑Status — sagen einen Nutzen der Immuntherapie beim hepatozellulären Karzinom nicht zuverlässig voraus. Lebertumoren liegen häufig in einer komplexen, immunologisch besonderen Umgebung, und diese Studie zeigt, dass vertraute Marker nur einen Teil dieses Bildes erfassen. Die Ergebnisse sprechen dafür, dass man Biomarkerregeln aus anderen Tumoren nicht einfach auf HCC übertragen kann; stattdessen werden neue, leberspezifische Immunsignaturen und kombinierte Behandlungsansätze nötig sein, um besser vorherzusagen — und zu verbessern — wer tatsächlich von einer Immuntherapie profitiert.
Zitation: Sharma, G., Baca, Y., Goel, S. et al. Evaluation of immuno-oncologic biomarkers and β-catenin expression in response of hepatocellular carcinomas to immunotherapy. npj Precis. Onc. 10, 86 (2026). https://doi.org/10.1038/s41698-026-01275-7
Schlüsselwörter: hepatozelluläres Karzinom, Biomarker für Immuntherapie, PD‑L1, beta‑Catenin, Tumormikroumgebung