Clear Sky Science · de
M2-Makrophagen sagen die Ansprechraten auf neoadjuvante Chemotherapie bei Patientinnen mit triple-negativem Brustkrebs voraus
Warum das für Patientinnen wichtig ist
Für viele Frauen mit einer aggressiven Form von Brustkrebs, dem sogenannten triple-negativen Brustkrebs, ist eine vor der Operation verabreichte Chemotherapie eine wichtige Chance, den Tumor zu verkleinern oder sogar zu beseitigen. Manche Patientinnen sprechen jedoch sehr gut darauf an, während andere kaum Nutzen sehen. Diese Studie stellt eine einfache, aber entscheidende Frage: Können die Immunzellen, die bereits um einen Tumor herum leben, Ärzten helfen vorherzusagen, wer gut auf diese Vor-OP-Behandlung reagieren wird?
Die ersten Einsatzkräfte des Körpers rund um den Tumor
Brusttumoren wachsen nicht isoliert; sie sind von Blutgefäßen, Stützgewebe und vielen Immunzellen umgeben. Zu diesen Immunzellen gehören Makrophagen, oft als die „Aufräumtruppe“ des Körpers bezeichnet. Sie können unterschiedliche Rollen annehmen. Ein Typ, manchmal M1 genannt, neigt dazu, Bedrohungen anzugreifen und Entzündungen zu fördern. Ein anderer Typ, M2 genannt, wirkt in gesundem Gewebe eher unterstützend und beruhigend, kann aber im Tumorumfeld so umgelenkt werden, dass er das Krebswachstum fördert und dem Immunsystem das Erkennen erschwert. Frühere Arbeiten deuten darauf hin, dass Patientinnen mit vielen M2-Zellen in triple-negativen Brustkrebserkrankungen insgesamt schlechtere Prognosen haben.
Blick in Tumoren nach der Behandlung
Die Forschenden untersuchten Gewebe von 42 chinesischen Frauen mit Stadium II oder III triple-negativem Brustkrebs, die alle vor der Operation dieselbe Standard-Chemotherapie erhielten. Nach der Behandlung und Operation prüften Pathologen, ob noch invasiver Krebs vorhanden war. Wenn im Brustgewebe oder in den Lymphknoten kein invasiver Tumor nachweisbar war, wurde dies als pathologisches komplettes Ansprechen (pCR) bezeichnet, was meist ein gutes Signal für den Langzeitverlauf ist. Mittels Färbemethoden an den entfernten Tumoren maßen die Forschenden drei zentrale Merkmale sowohl in den Tumornestern als auch im umgebenden Stützgewebe: M2-ähnliche Makrophagen, markiert durch das Molekül CD163, krebsbekämpfende T-Zellen, markiert durch CD8, und das Checkpoint-Protein PD-L1 auf Tumor- und Immunzellen.
Gute und schlechte Immun-Nachbarschaften
Mehr als die Hälfte der Patientinnen erreichte ein komplettes Ansprechen. Beim Vergleich derer, die dieses günstige Ergebnis erreichten, mit denen, die es nicht erreichten, zeigten sich klare Muster. Patientinnen, deren Tumoren verschwanden, waren tendenziell jünger und wiesen höhere Werte an CD8-T-Zellen und PD-L1 in und um den Tumor auf. Am auffälligsten war jedoch, dass sie weniger durch CD163 markierte M2-Makrophagen hatten, besonders im Gewebe direkt außerhalb der Tumorcluster. Einfach ausgedrückt: Tumoren, die von aktiveren, angreifenden Immunzellen umgeben waren und weniger „tumorfördernde“ Makrophagen aufwiesen, sprachen eher auf die Chemotherapie an, während Tumoren, die von vielen M2-Makrophagen umgeben waren, widerstandsfähiger blieben.
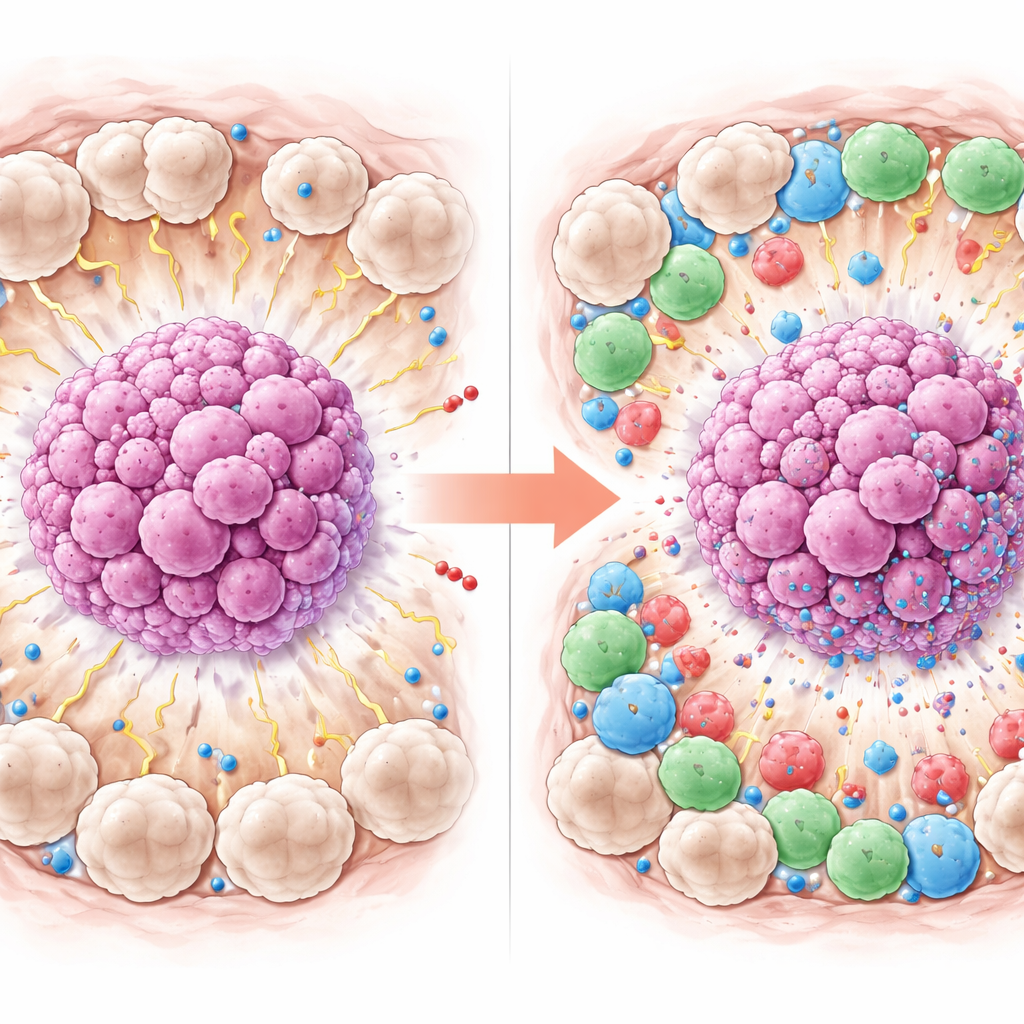
Das stärkste Signal lokalisieren
Um herauszufinden, welche Faktoren wirklich herausstachen, wenn sie gemeinsam betrachtet werden, nutzte das Team statistische Modelle, die mehrere Variablen gleichzeitig berücksichtigen. In dieser kombinierten Analyse waren zwei Merkmale der Tumornachbarschaft am stärksten mit einem kompletten Ansprechen verbunden: höheres PD-L1 auf umgebenden Zellen und geringere Anzahl M2-ähnlicher Makrophagen in demselben Bereich. Interessanterweise wirkten zwar höhere CD8-T-Zellzahlen einzeln betrachtet hilfreich, blieben jedoch kein starker unabhängiger Prädiktor, sobald die anderen Merkmale einbezogen wurden — wahrscheinlich auch weil die Gruppe von 42 Patientinnen relativ klein war. Die Studie stützt die Idee, dass Zusammensetzung und Verhalten der Immunzellen rund um den Tumor beeinflussen können, wie gut Chemotherapie wirkt.
Was das für die zukünftige Versorgung bedeuten könnte
Für Patientinnen und Behandelnde ist die Kernbotschaft, dass das immunologische „Klima“ um einen triple-negativen Brusttumor helfen kann vorherzusagen, ob die standardmäßige neoadjuvante Chemotherapie besonders effektiv sein wird. In dieser Studie deutete eine starke Präsenz von CD163-markierten, M2-ähnlichen Makrophagen auf eine geringere Wahrscheinlichkeit hin, dass die Chemotherapie allein den Tumor vollständig beseitigt, während weniger dieser Zellen und stärkere aktive immunologische Signale mit besseren Ansprechen verbunden waren. Wenn sich diese Befunde in größeren und vielfältigeren Kohorten bestätigen, könnte das Zählen dieser Zellen Teil routinemäßiger Tests werden, um Behandlungsentscheidungen zu lenken — etwa um zu identifizieren, wer von zusätzlichen oder alternativen Therapien profitieren könnte, wie z. B. Wirkstoffen gegen Makrophagen oder solchen, die die Immunantwort stärken, und so mehr Präzision in die Versorgung dieser schwer behandelbaren Krebsform zu bringen.
Zitation: Chen, Wx., Yang, M., Shao, Qf. et al. M2 macrophages predict response to neoadjuvant chemotherapy in triple negative breast cancer patients. Sci Rep 16, 10638 (2026). https://doi.org/10.1038/s41598-026-46026-7
Schlüsselwörter: triple-negativer Brustkrebs, Makrophagen, Tumormikroumgebung, neoadjuvante Chemotherapie, Immun-Biomarker