Clear Sky Science · de
Aufklärung der Beziehung zwischen Affinität und Wirksamkeit bei der Performance therapeutischer IgE
Allergie-Antikörper gegen Krebs wenden
Allergiegeplagte kennen die Kraft der IgE-Antikörper — der Moleküle, die juckende Augen und plötzliche Niesanfälle auslösen. Diese Studie stellt eine überraschende Frage: Lässt sich dieselbe potente Biologie umleiten, um Krebs zu bekämpfen, und falls ja, wie genau sollten diese Antikörper dazu abgestimmt werden? Die Forschenden konzentrierten sich auf Brustkrebserkrankungen, die das Protein HER2 produzieren, einschließlich Fällen mit sehr geringem HER2-Spiegel, bei denen aktuelle Medikamente oft versagen.
Warum diese Antikörperklasse so besonders ist
Die meisten Antikörpermedikamente auf dem Markt gehören zur IgG-Klasse. Sie sind die Arbeitspferde der modernen Krebstherapie, haben aber Grenzen — besonders wenn Tumoren Angriffe entgehen, indem sie die Menge des Zielproteins an ihrer Oberfläche verringern. IgE-Antikörper unterscheiden sich. Sie binden natürlicherweise sehr fest an Immunzellen wie Mastzellen, Basophile, Monozyten und Makrophagen und bereiten diese auf schnelle Reaktionen vor. Bei Allergien bedeutet das explosive Reaktionen auf Pollen oder Nahrungsmittel. Beim Krebs könnte dieselbe Verkabelung schnelle, gezielte Angriffe auf Tumorzellen ermöglichen, sobald IgE sein Ziel auf der Tumoroberfläche trifft.
Entwurf eines zielgenaueren krebsaufsuchenden IgE
Das Team hatte zuvor einen IgE-Antikörper namens EPS 226 entwickelt, der HER2 auf Brustkrebszellen erkennt und in experimentellen Modellen das Tumorwachstum verlangsamen kann. In dieser neuen Arbeit wollten sie eine feine, aber entscheidende Designfrage beantworten: Verbessert ein stärkeres Festhalten des Antikörpers an HER2 tatsächlich seine Fähigkeit, das Immunsystem zu mobilisieren, oder reicht die natürliche „Viele-Hände“-Bindung des IgE (Avidität) bereits aus? Um das zu untersuchen, nutzten sie gezielte Mutagenese und Selektionsverfahren in Bakterien, um Millionen kleiner Varianten der HER2-bindenden Region zu erzeugen, und fischten daraus 12 neue IgE-Varianten heraus, die HER2 stärker banden als der ursprüngliche Antikörper.
Prüfung der Wirksamkeit an Zellen und in Tieren
Diese verbesserten Antikörper wurden anschließend in einer Reihe von zellbasierten Experimenten auf die Probe gestellt. Auf Mastzellen geladen und HER2-positiven Krebszellen ausgesetzt, lösten die meisten stärker bindenden IgEs eine stärkere Degranulation aus — eine Aktivierungsreaktion, die potente immunwirksame Stoffe freisetzt. Eine Variante, umbenannt in EPS 232, fiel dadurch auf, dass sie Zellen aktivieren konnte und zugleich effektiv an HER2 auf menschlichen und Ratten-Tumorzellen band. Weitere Tests zeigten, dass EPS 232 Immunzellen besser bewaffnete, um Krebs zu töten: Sie verstärkte das Zellabtöten durch Basophile und förderte die effizientere Phagozytose HER2-positiver Tumorzellen durch gentechnisch veränderte Immunzellen und durch primäre humane Makrophagen. Interessanterweise half eine Erhöhung der Bindungsstärke nur bis zu einem gewissen Punkt; Varianten mit extrem hoher Affinität übertrafen EPS 232 nicht, was darauf hindeutet, dass es eine „Goldilocks“-Zone gibt, in der der Griff stark genug ist, um effektiv zu sein, aber nicht so stark, dass die Anzahl der Antikörper- und Immunzellkontakte pro Tumorzelle eingeschränkt wird.
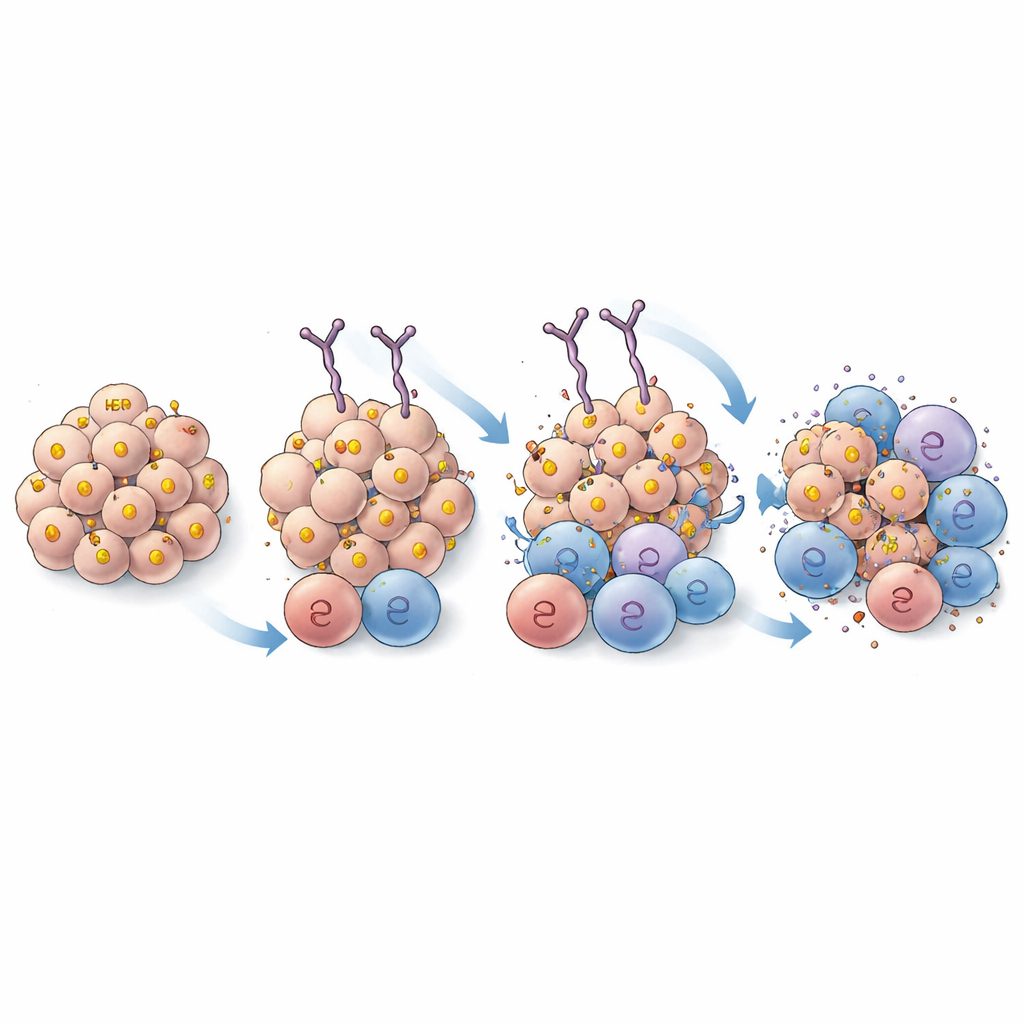
Genauer Blick darauf, wie der Antikörper bindet
Um sicherzustellen, dass die Leistungssteigerung aus stärkerem Festhalten und nicht aus der Erkennung einer neuen HER2-Region resultierte, nutzten die Wissenschaftler hochauflösende Kryo-Elektronenmikroskopie, um zu visualisieren, wie EPS 232 und das ursprüngliche EPS 226 auf dem HER2-Protein sitzen. Die Strukturen zeigten, dass beide Antikörper auf dieselbe Region von HER2 andocken und sehr ähnliche Kontaktpunkte verwenden, mit nur subtilen Unterschieden, die voraussichtlich die Gesamtbindungsstelle nicht verändern. Das stützt die Idee, dass die verbesserte Leistung von EPS 232 auf einer erhöhten Affinität beruht und nicht auf einer Änderung des Zielortes.
Vom Labor zur Tumorkontrolle
Die eigentliche Bewährungsprobe fand in Tiermodellen statt. In Mäusen mit humanen Brusttumoren und transfundierten menschlichen Immunzellen bremste EPS 232 das Tumorwachstum wirksamer und bei geringeren Dosen als EPS 226. In Ratten mit einem aggressiven Brustkrebsmodell, das extrem niedrige HER2-Spiegel produziert — ähnlich einigen triple-negativen Brustkrebserkrankungen — verlangsamte eine angepasste Ratten-Version von EPS 232 nicht nur das Tumorwachstum stärker als ihr Vorgänger, sondern verlängerte auch das Überleben. Tumoren aus behandelten Tieren zeigten eine erhöhte Infiltration von T-Zellen und Makrophagen, was darauf hinweist, dass der verbesserte Antikörper die Tumorumgebung stärker in Richtung einer immunförderlichen Situation umgestaltete.
Was das für künftige Krebstherapien bedeutet
Für die allgemeine Leserschaft lautet die Kernbotschaft: Eine feine Abstimmung, wie fest ein IgE-Antikörper sein Krebsziel greift, kann einen spürbaren Unterschied in seiner Wirksamkeit machen, auch wenn IgE bereits viele gleichzeitige Kontakte zu Zellen herstellt. Die Studie identifiziert EPS 232 als führenden IgE-Arzneikandidaten gegen HER2-positive und HER2-niedrige Brustkrebserkrankungen, einschließlich Formen, für die es derzeit wenige gute Therapieoptionen gibt. Allgemeiner zeigt sie, dass sich „allergieartige“ Antikörper so gezielt konstruieren lassen, dass sie mit dem richtigen Gleichgewicht der Bindungsstärke ein normalerweise auf Auslösen von Niesanfällen ausgerichtetes System in eines verwandeln, das dem Immunsystem hilft, Tumoren aufzuspüren und zu eliminieren.
Zitation: Marano, F., McKenzie, C., Birtley, J.R. et al. Elucidating the relationship between affinity and potency in the performance of therapeutic IgE. Sci Rep 16, 10555 (2026). https://doi.org/10.1038/s41598-026-43772-6
Schlüsselwörter: therapeutische IgE, HER2-Brustkrebs, Antikörperaffinität, Krebsimmuntherapie, triple-negativer Brustkrebs