Clear Sky Science · de
Implementierung eines flüssigen Biopsie-Tests mit 1021 Genen für die genomische Tumorprofilierung in der klinischen Onkologiepraxis
Warum ein Bluttest bei Krebs wichtig ist
Die meisten Menschen wissen, dass Ärzte oft ein Stück eines Tumors entnehmen müssen, um die Krebserkrankung eines Patienten zu verstehen. Diese traditionelle Biopsie ist jedoch invasiv, kann schmerzhaft sein und erfasst möglicherweise nicht das vollständige Bild einer bereits metastasierten Erkrankung. Diese Studie untersucht einen anderen Ansatz: eine einfache Blutentnahme, mit der genetische Veränderungen in mehr als tausend krebsrelevanten Genen durchsucht werden. Indem die Forscher zeigen, wie gut dieser umfangreiche Bluttest in der alltäglichen onkologischen Praxis funktioniert, zeichnen sie ein Bild einer Zukunft, in der Behandlungsentscheidungen, Verlaufskontrollen und sogar Hinweise auf vererbbares Risiko eher durch ein Röhrchen Blut als durch ein Skalpell gesteuert werden.
Von der Nadel im Tumor zur Nadel in der Vene
Krebs setzt winzige Fragmente seiner DNA in den Blutkreislauf frei, wenn Tumorzellen sterben und zerfallen. Diese Fragmente, sogenannte zirkulierende Tumor-DNA, sind mit normaler DNA aus gesunden Zellen vermischt. Das Team untersuchte 1.110 Personen mit metastasierten (fortgeschrittenen) Krebserkrankungen verschiedener Typen, darunter Lunge, Brust, Kolorektal, Pankreas, Prostata, Eierstock und andere. Sie nutzten einen umfangreichen Test, der 1.021 Gene aus einer Blutprobe liest, und verglichen diese Blutbefunde, wenn verfügbar, mit der DNA aus dem Tumorgewebe des Patienten. Zudem sequenzierten sie weiße Blutkörperchen aus derselben Blutentnahme, um echte Tumorsignale von altersbedingten Veränderungen in blutbildenden Zellen zu unterscheiden. 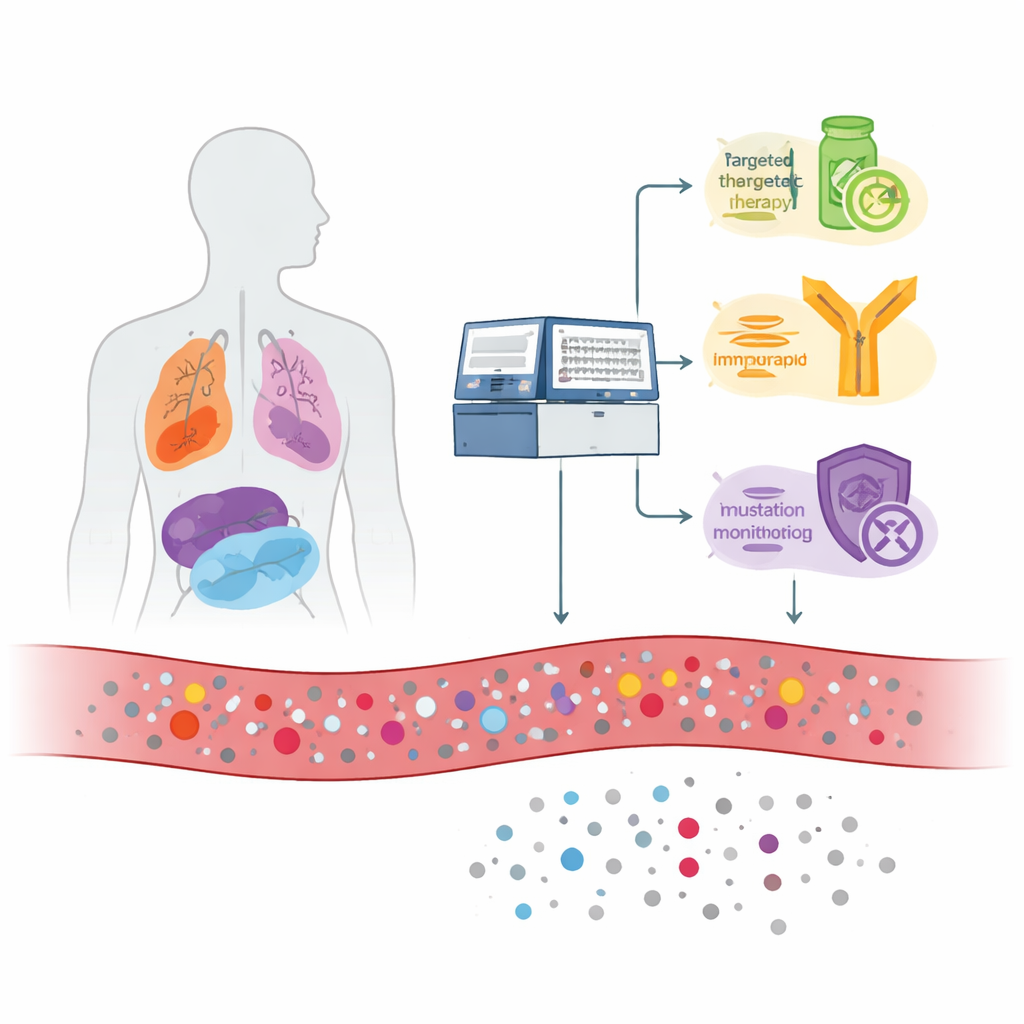
Was das Blut über Tumoren verriet
Der Bluttest detektierte krebsbezogene DNA-Veränderungen bei etwa zwei Dritteln der Patienten. Viele dieser Veränderungen wiesen direkt auf Behandlungsoptionen hin. Bei rund 16 % der Patienten fand der Test „on-label“-Ziele – Mutationen, die mit bereits für diesen spezifischen Krebs zugelassenen Medikamenten in Verbindung stehen, wie bestimmte Veränderungen im EGFR bei Lungenkrebs oder PIK3CA und ESR1 bei Brustkrebs. Wenn die Forscher außerdem „off-label“-Ziele (Mutationen mit in anderen Krebsarten zugelassenen Medikamenten), Veränderungen, die in klinischen Studien untersucht werden, und Mutationen, die bekanntermaßen Arzneimittelresistenz verursachen, mit einbezogen, hatten mehr als die Hälfte aller Patienten mindestens eine potenziell nützliche Erkenntnis. Der Test berechnete außerdem zwei breitere DNA-Merkmale – die Tumormutationslast und die Mikrosatelliteninstabilität –, die Patienten identifizieren können, die möglicherweise auf Immun-Checkpoint-Inhibitoren ansprechen; nahezu 9 % der Patienten erschienen basierend auf ihrem Blut allein als potenzielle Kandidaten für eine solche Immuntherapie.
Unterschiedliche Tumoren, unterschiedliche Signalstärken
Nicht alle Tumoren geben DNA in gleichem Maße ins Blut ab. Tumoren wie kolorektale, prostata- und brusterkrankungen setzen oft ausreichend DNA frei, sodass der Test mehrere Veränderungen zuverlässig nachweisen kann, während Gehirntumoren und viele Sarkome nur sehr wenig freisetzen – teils aufgrund physikalischer Barrieren wie der Blut-Hirn-Schranke oder weil ihre DNA-Veränderungen vom Typ her schwerer zu erfassen sind. Die Forscher schätzten für jeden Patienten den Anteil der zellfreien DNA im Blut, der vom Tumor stammte. Diese „Tumorfraktion“ war im Allgemeinen niedrig – im Durchschnitt etwa 2 % – wahrscheinlich weil viele Patienten bereits behandelt wurden, wodurch die Tumorlast und die Menge an Tumor-DNA im Blut reduziert werden. Dennoch half das breite Genpanel dabei zu bestätigen, wann Tumor-DNA tatsächlich vorhanden war, wodurch ein „negatives“ Ergebnis in Tumoren mit moderatem Shed besser vertrauenswürdig wurde.
Den Krebs über die Zeit verfolgen und vererbtes Risiko entdecken
Eine Untergruppe von Patienten hatte mehrere Bluttests. Bei einigen, die anfänglich negativ waren, wurden spätere Tests positiv, als die Tumor-DNA-Level anstiegen, was eher auf Krankheitsprogress als auf ein plötzliches Auftreten von Resistenz hindeutet. Bei anderen traten in späteren Tests neue Mutationen auf, die dafür bekannt sind, Resistenz gegen zielgerichtete oder Hormontherapien zu verursachen, was zeigt, wie serielle Blutabnahmen Fluchtwege des Tumors früher als alleinige bildgebende Verfahren aufdecken können. Gleichzeitig ermöglichte die Sequenzierung der weißen Blutkörperchen dem Team, vererbte (germline) Mutationen in krebserregenden Genen wie BRCA1 und BRCA2 zu identifizieren. Etwa 11 % der Patienten trugen solche vererbten Veränderungen, die sowohl ihre eigene Therapie — etwa die Eignung für PARP-Inhibitoren — als auch die Screening-Empfehlungen für ihre Familien beeinflussen könnten. 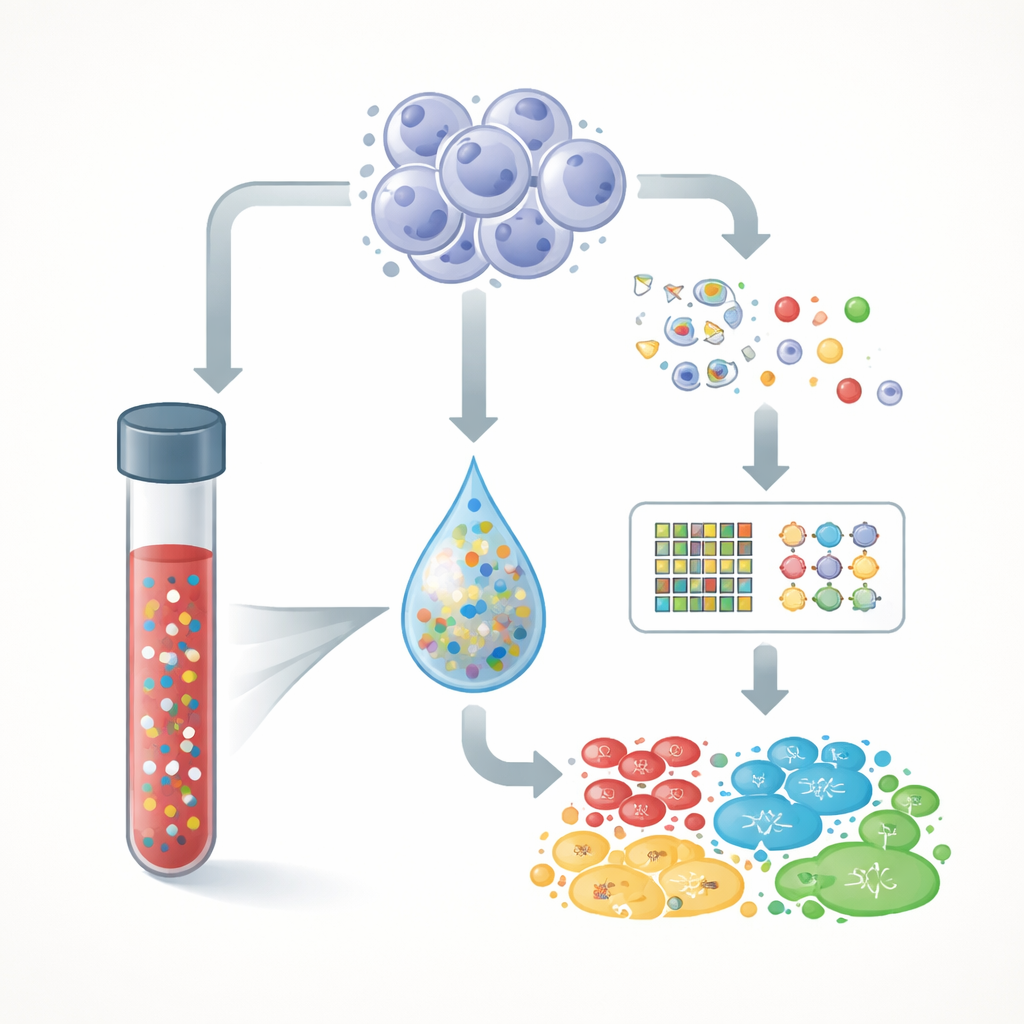
Wie Bluttests und Gewebe zusammenwirken
Für 145 Patienten konnten die Forscher Blutbefunde direkt mit Tumorgewebe vergleichen. Bei den wichtigsten medikamentenverknüpften Mutationen war die Übereinstimmung zwischen Blut und Gewebe hoch: in etwa 90 % der Fälle stimmten sie darin überein, ob ein Schlüsselziel vorhanden oder nicht vorhanden war. In einigen Fällen entdeckte der Bluttest Resistenzveränderungen, die in der früheren Gewebeprobe fehlten, wahrscheinlich weil sich der Tumor unter Therapie weiterentwickelt hatte. In anderen Fällen offenbarte das Gewebe Veränderungen, die im Blut nicht nachweisbar waren, oft bei Tumoren, die wenig DNA freisetzen. Dieses Muster deutet darauf hin, dass Blut- und Gewebeuntersuchungen keine Rivalen sind, sondern Partner: Gewebe bleibt unverzichtbar, wenn wenig Tumor-DNA zirkuliert, während die Flüssigbiopsie Geschwindigkeit, geringere Invasivität und die Möglichkeit wiederholter Tests bietet, wenn sich die Erkrankung verändert.
Was das für Patienten bedeutet
Für Laien lautet die Botschaft dieser Studie, dass eine einzige Blutentnahme jetzt ein überraschend vollständiges genetisches Porträt vieler fortgeschrittener Krebserkrankungen liefern kann. Indem ein breites Spektrum von mehr als tausend Genen abgedeckt und Tumorsignale sorgfältig von Hintergrund- und vererbten Veränderungen getrennt wurden, deckte der Test in der Mehrheit der Patienten Behandlungsoptionen und Resistenzhinweise auf und identifizierte fast einen von zehn als mögliche Kandidaten für eine Immuntherapie. In Kombination mit der traditionellen Gewebeanalyse erhöht dieser Ansatz die Chance, ein behandelbares Ziel zu finden, hilft Onkologen, Therapien schneller auszuwählen und anzupassen, und kann vererbte Risiken aufdecken, die für ganze Familien relevant sind. Zwar ersetzt er nicht alle Biopsien — besonders nicht bei Tumoren, die wenig DNA ins Blut abgeben — doch zeigt er, wie die Flüssigbiopsie zu einem leistungsfähigen, praktischen Begleiter der Standardversorgung in der realen onkologischen Praxis wird.
Zitation: Florou-Chatzigiannidou, C., Papadopoulou, E., Metaxa-Mariatou, V. et al. Implementation of a 1021-gene liquid biopsy assay for real-world tumor genomic profiling in oncology practice. Sci Rep 16, 10064 (2026). https://doi.org/10.1038/s41598-026-40923-7
Schlüsselwörter: Liquid Biopsy, zirkulierende Tumor-DNA, Krebsgenomik, zielgerichtete Therapie, Immun-Checkpoint-Inhibitoren