Clear Sky Science · de
ICD-10-Diagnosen vor der ME/CFS-Diagnose bei Kindern und Jugendlichen deuten auf mögliche frühe diagnostische Hinweise hin
Warum frühes Erkennen dieser Erkrankung wichtig ist
Für viele Kinder und junge Erwachsene können lähmende Müdigkeit, Gehirnnebel und unerklärliche Schmerzen über Monate oder Jahre heimlich Schule, Arbeit und soziales Leben entgleisen lassen, bevor überhaupt jemand einen Namen für das Geschehen findet. Diese Studie stellt eine praxisnahe Frage mit realen Konsequenzen: Gibt es wiederkehrende Muster in den medizinischen Akten junger Menschen, bevor bei ihnen schließlich eine myalgische Enzephalomyelitis/chronisches Fatigue‑Syndrom (ME/CFS) diagnostiziert wird? Wenn Ärztinnen, Ärzte und Gesundheitssysteme diese frühen Warnsignale erkennen könnten, ließen sich die heute langen, frustrierenden Wege bis zur richtigen Diagnose womöglich verkürzen.
Blick zurück in die Krankengeschichten
Forscherinnen und Forscher in Deutschland untersuchten die Versichertendaten von mehr als sieben Millionen Personen im Alter von 6 bis 27 Jahren. Unter ihnen wurden zwischen 2020 und 2022 etwas mehr als 6.000 Personen neu mit ME/CFS diagnostiziert. Jede dieser jungen Personen wurde mit fünf ähnlichen Angehörigen derselben Altersgruppe, desselben Geschlechts und derselben Region verglichen, bei denen keine ME/CFS-Diagnose gestellt wurde. Das Team konzentrierte sich auf alle Diagnosen, die im Jahr vor dem Auftauchen von ME/CFS in den Akten codiert wurden, und suchte nach Erkrankungen, die in der Gruppe, die später ME/CFS entwickelte, häufiger oder seltener vorkamen.
Cluster von Warnzeichen
Die Analyse offenbarte 48 Gruppen von Diagnosen, die mit einer späteren ME/CFS-Diagnose verbunden waren. Viele fielen in drei breite Bereiche: psychische und Verhaltensprobleme, atemwegsbezogene Erkrankungen und muskuloskelettale Beschwerden wie Rückenschmerzen oder Wirbelsäulenprobleme. Müdigkeit selbst stach besonders hervor – junge Menschen, bei denen Müdigkeit codiert worden war, hatten mehr als das Doppelte der Wahrscheinlichkeit, später mit ME/CFS diagnostiziert zu werden. Schmerzzustände, einschließlich generalisierter Schmerzen und Fibromyalgie, kamen ebenfalls häufiger vor, ebenso Kopfschmerzen und Migräne. Depressionen, somatoforme Störungen (körperliche Symptome ohne klare medizinische Ursache) und Schlafprobleme traten im Jahr vor der Diagnose häufig auf, was darauf hindeutet, dass einige frühe ME/CFS-Symptome zunächst als Stimmungs- oder stressbedingte Beschwerden etikettiert werden könnten.
Signale aus Infektionen und COVID‑19
Wiederholte Atemwegsinfektionen und allergiebedingte Atemwegsprobleme kamen bei zukünftigen ME/CFS-Patienten ebenfalls gehäufter vor. Codes für Halsentzündungen, Nasennebenhöhlenentzündungen, Bronchitis und Asthma waren in der ME/CFS-Gruppe etwas häufiger. Im Zeitalter von COVID‑19 richteten die Forschenden besonderes Augenmerk auf coronavirusbezogene Einträge. Junge Menschen, deren Akten einen Post‑COVID-Code enthielten, hatten fast vierfach erhöhte Chancen, später eine ME/CFS-Diagnose zu erhalten, und auch eine dokumentierte COVID‑19-Infektion war mit einem erhöhten Risiko verbunden. Dagegen waren mehrere Impfcodes, einschließlich allgemeiner Impfungen, mit einer leicht geringeren Wahrscheinlichkeit für eine spätere ME/CFS-Diagnose verknüpft, was nahelegt, dass eher Infektionen selbst als Impfungen als auslösende Faktoren relevant sind.
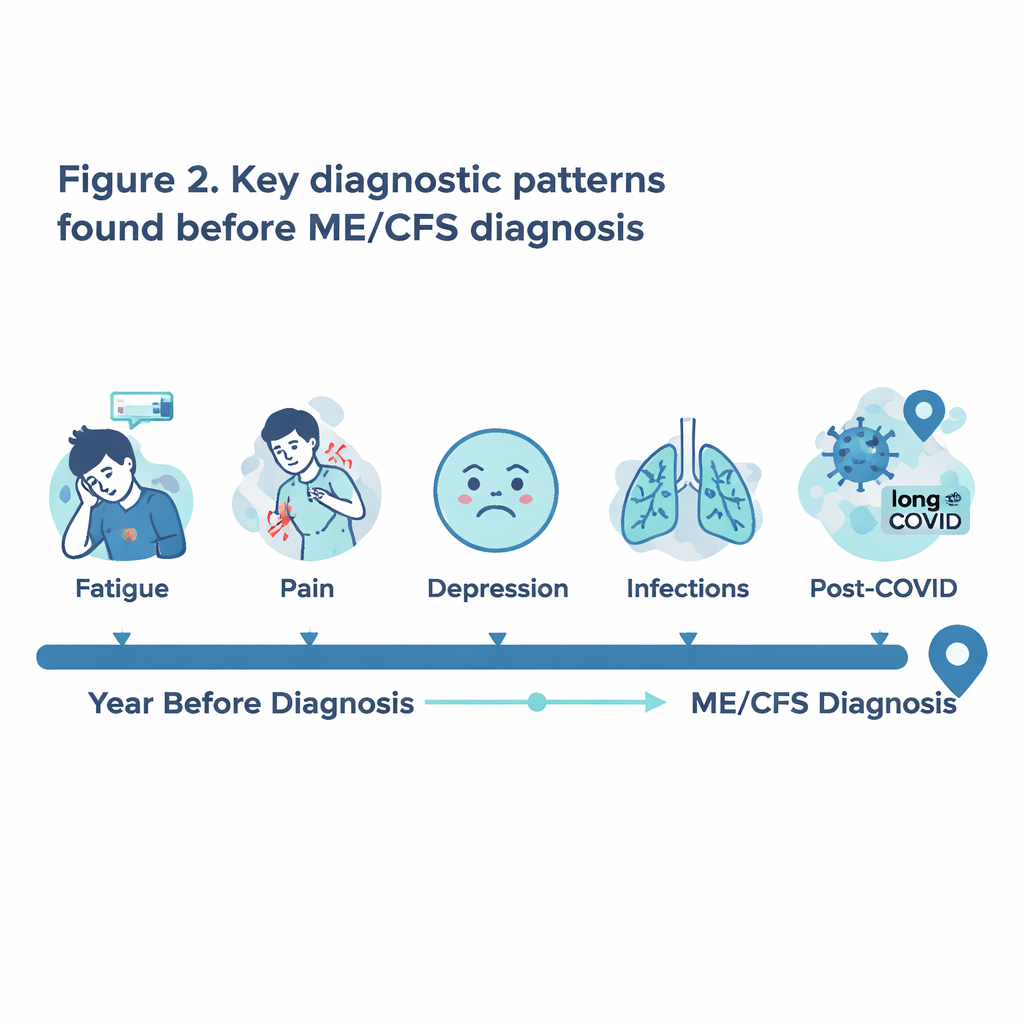
Viele Wege zur gleichen Diagnose
Das entstehende Bild ist kein einzelner klarer Weg, sondern überlappende Muster. Manche jungen Menschen hatten frühere Diagnosen von Müdigkeit, Schmerzen und leichten kognitiven Störungen; andere durchliefen Phasen mit Atemwegsproblemen oder funktionellen Darmerkrankungen wie Reizdarmsyndrom. Viele wiesen im Jahr vor der Diagnose mehrere Diagnosetypen auf, und auch ein beträchtlicher Anteil der Vergleichspatienten zeigte dies. Diese Überlappungen machen deutlich, wie leicht frühe ME/CFS-Symptome mit anderen Erkrankungen verwechselt oder über verschiedene Facharztkontakte verstreut werden können, bevor jemand die Zusammenhänge erkennt.
Was das für Patientinnen, Patienten und Familien bedeutet
Für Familien und Behandelnde ist die Botschaft der Studie sowohl vorsichtig als auch hoffnungsvoll. Einerseits beweisen die Ergebnisse nicht, dass irgendeine dieser Erkrankungen direkt ME/CFS verursacht; es sind Assoziationen in Versicherungsdaten, kein Beleg für eine Kausalkette. Andererseits heben sie eine Reihe von Warnzeichen hervor – anhaltende Müdigkeit, weitverbreitete Schmerzen, Depression oder Angst, wiederkehrende Infektionen und anhaltende Probleme nach COVID‑19 –, die Ärztinnen und Ärzte dazu veranlassen sollten, bei Jugendlichen und jungen Erwachsenen früher an ME/CFS zu denken. Früheres Erkennen könnte unnötige Tests reduzieren, Jahre der Unsicherheit verkürzen und den Weg zu besserer Unterstützung und Versorgung für junge Menschen mit dieser beeinträchtigenden Erkrankung öffnen.
Zitation: Wirth, M., Haastert, B., Linnenkamp, U. et al. ICD-10 Diagnoses prior to ME/CFS diagnosis in children and young people suggest potential early diagnostic indicators. Sci Rep 16, 7736 (2026). https://doi.org/10.1038/s41598-026-40848-1
Schlüsselwörter: chronische Müdigkeit bei Jugendlichen, ME/CFS-Diagnose, Post‑COVID-Müdigkeit, frühe Warnzeichen, Krankenversicherungsdaten