Clear Sky Science · de
Kombinierte Proteomik- und Metabolomik-Analysen enthüllten molekulare Signaturen, die mit proliferativer diabetischer Retinopathie assoziiert sind
Warum das für Menschen mit Diabetes wichtig ist
Diabetische Augenerkrankungen gehören zu den Hauptursachen für vermeidbare Erblindung, dennoch verlieren viele Patientinnen und Patienten trotz moderner Therapien Sehkraft. Diese Studie blickt in die „chemische Suppe“ im Auge, um Frühwarnzeichen und neue Therapiezielstrukturen für die schwerste Form der Erkrankung — die proliferative diabetische Retinopathie — zu finden. Indem Hunderte Proteine und kleine Moleküle gleichzeitig gemessen wurden, identifizieren die Forschenden eine Handvoll Faktoren, die offenbar das schädliche Wachstum von Blutgefäßen und Entzündungen in der diabetischen Netzhaut antreiben.
Blick in den inneren Ozean des Auges
Das klare Gel, das das Auge ausfüllt und als Glaskörper bezeichnet wird, liegt direkt neben der lichtempfindlichen Netzhaut und spiegelt still, was in diesem empfindlichen Gewebe vor sich geht. Das Team gewann unverdünnte Glaskörperproben von acht Personen mit fortgeschrittener proliferativer diabetischer Retinopathie und von sechs nichtdiabetischen Patientinnen und Patienten, die wegen einer anderen, nichtentzündlichen Augenkrankheit operiert wurden. Anschließend setzten sie parallel zwei leistungsfähige „Omics“-Methoden ein: Proteomik zur Aufstellung der Proteine und Metabolomik zur Erfassung kleiner Stoffwechselmoleküle. Statistische Werkzeuge wurden genutzt, um zu untersuchen, wie sich die diabetischen und nichtdiabetischen Proben gruppierten und welche Bestandteile sich am stärksten zwischen den Gruppen veränderten. 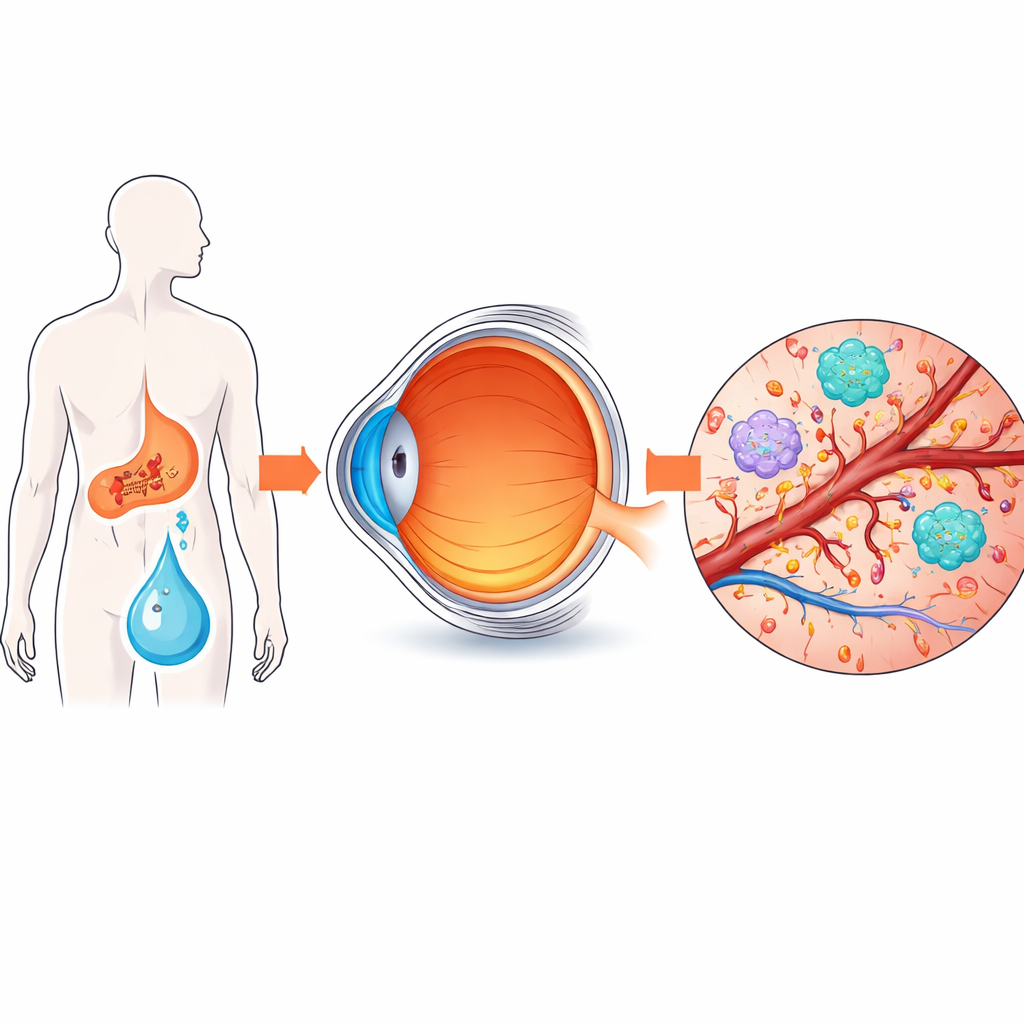
Wichtige Übeltäter und fehlende Schutzfaktoren
Die kombinierte Analyse zeigte 81 Proteine und 26 Metabolite, die sich zwischen diabetischen und Kontroll-Augen unterschieden. Daraus konzentrierten sich die Wissenschaftler auf sieben Proteine und sechs Metabolite, die am engsten vernetzt waren. Drei Proteine hoben sich besonders hervor. CD5L, ein immunbezogenes Protein, war in diabetischen Augen erhöht, während CLU (Clusterin) und SERPINF1 (das den schützenden Faktor produziert, der oft PEDF genannt wird) erniedrigt waren. Nachfolgeuntersuchungen in Patientenproben und in einem Rattenmodell der diabetischen Retinopathie bestätigten dieses Muster sowohl in der Augenflüssigkeit als auch in der Netzhaut selbst. Einfach ausgedrückt: Faktoren, die normalerweise Entzündungen dämpfen und Gefäße stabilisieren, waren vermindert, während ein Faktor, der Zellen zu Wachstum und Aktivierung treiben kann, erhöht war.
Energiemangel und undichte Blutgefäße
Die Metabolitendaten fügten der Geschichte eine weitere Ebene hinzu. Viele der veränderten Moleküle gehörten zu Fettsäuren- und organischen Säuregruppen, einige davon in Verbindung mit der Energieverarbeitung in Zellen. Kreatin, ein bekanntes Energiespeichermolekül für stark beanspruchte Gewebe wie Nerven und Gefäßwände, war reduziert. Das deutet darauf hin, dass Netzhautzellen bei Diabetes möglicherweise mit einer instabilen Energieversorgung arbeiten, was Stress und Schaden verschlechtern kann. Kombiniert man Protein- und Metabolitenergebnisse, zeigte sich, dass diese Veränderungen in Signalwegen konzentriert sind, die Blutgerinnung, Komplementsystem (ein Teil des Immunsystems) und Reaktionen auf Gewebeschäden steuern. Zusammen deuten sie auf ein Szenario hin, in dem chronisch hoher Zucker die Balance zugunsten von Entzündung, Mikrathromben und undichten, fragilen Mikrovaskeln verschiebt.
Fokussierung auf ein Schlüsselsignal
Um zu testen, ob eines der veränderten Proteine die krankheitsähnlichen Verhaltensweisen tatsächlich antreibt, wandte sich das Team Zellkulturen zu. Sie fügten Maus-Gefäßzellen zusätzliches CD5L hinzu und beobachteten die Folgen. Durch diese einzelne Veränderung begannen die Zellen schneller zu teilen und sich leichter zu bewegen — zwei grundlegende Verhaltensweisen, die für das Entstehen neuer Gefäßsprossen erforderlich sind. Das stützt die Idee, dass ein Überschuss an CD5L in diabetischen Augen das abnorme Gefäßwachstum fördern könnte, das die proliferative diabetische Retinopathie kennzeichnet. Gleichzeitig entfernt der Verlust von CLU und SERPINF1 wahrscheinlich wichtige Bremsen für Entzündung und Gefäßüberwuchs und verschärft das Problem. 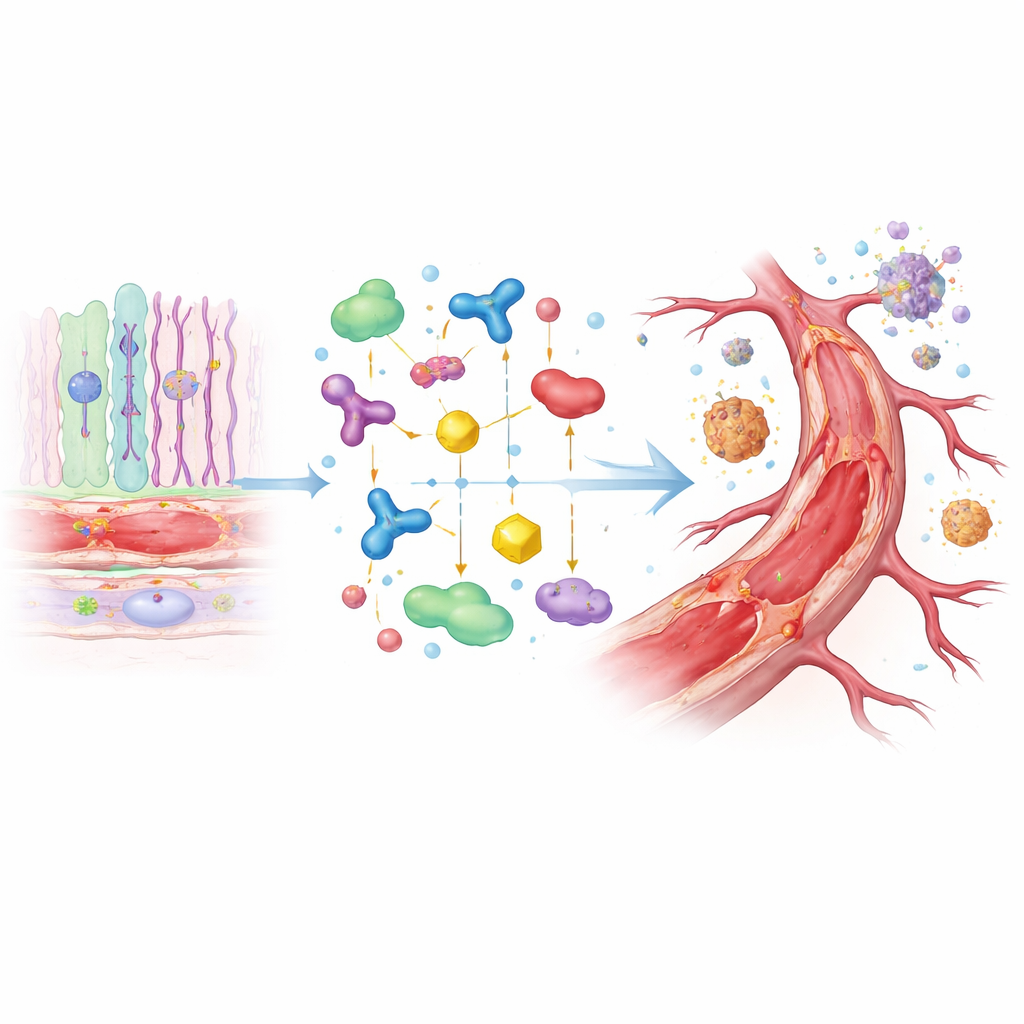
Was das für die zukünftige Versorgung bedeuten könnte
Unter dem Strich skizzieren die Ergebnisse ein vollständigeres Bild der proliferativen diabetischen Retinopathie: nicht nur als Erkrankung hohen Blutzuckers und überaktiver Wachstumssignale wie VEGF, sondern als koordinierter Zusammenbruch von immunologischer Balance, Gefäßstabilität und zellulärem Energiestoffwechsel. Die hervorgehobenen Proteine und Metabolite könnten als Biomarker dienen, um Patientinnen und Patienten mit erhöhtem Risiko zu identifizieren, bevor schwere Schäden eintreten. Sie deuten auch auf neue Therapieansätze hin, etwa Medikamente, die die pro-wachsende Wirkung von CD5L dämpfen oder schützende Moleküle wie SERPINF1 und CLU wiederherstellen. Obwohl die Studie klein ist und teilweise auf Tiermodellen beruht, liefert sie eine Roadmap, wie komplexe molekulare Daten in praktikable Strategien zur besseren Erhaltung des Sehens bei Menschen mit Diabetes übersetzt werden können.
Zitation: Cui, Y., Rao, L., Shen, L. et al. Combined proteomics and metabolomics analyses revealed molecular signatures associated with proliferative diabetic retinopathy. Sci Rep 16, 9755 (2026). https://doi.org/10.1038/s41598-026-40551-1
Schlüsselwörter: diabetische Retinopathie, retinale Blutgefäße, Multi-Omics, Augenentzündung, Biomarker