Clear Sky Science · de
Cell adhesion molecule 1 ist in bindegewebigen Mastzellen hochreguliert und trägt möglicherweise zur IgE‑vermittelten Degranulation bei
Warum Beruhigung von Allergiezellen wichtig ist
Wer schon einmal einen plötzlichen Juckreiz, Quaddeln oder eine Schwellung erlebt hat, kennt die Wirkung von Mastzellen — Immunzellen, die in der Haut ruhen, bis ein Allergen sie aktiviert. Reagieren diese Zellen übermäßig, können sie Erkrankungen wie Nesselsucht und atopische Dermatitis vorantreiben. Diese Studie untersucht ein wenig bekanntes Oberflächenprotein auf Mastzellen, genannt CADM1, und zeigt, dass dessen Herunterregeln mit einem spezifischen Antikörper allergische Hautreaktionen bei Mäusen zwar nur moderat, aber messbar abschwächen kann. Die Arbeit deutet auf einen neuen Weg hin, Allergiereaktionen feiner zu modulieren, ohne das Immunsystem vollständig zu unterdrücken.
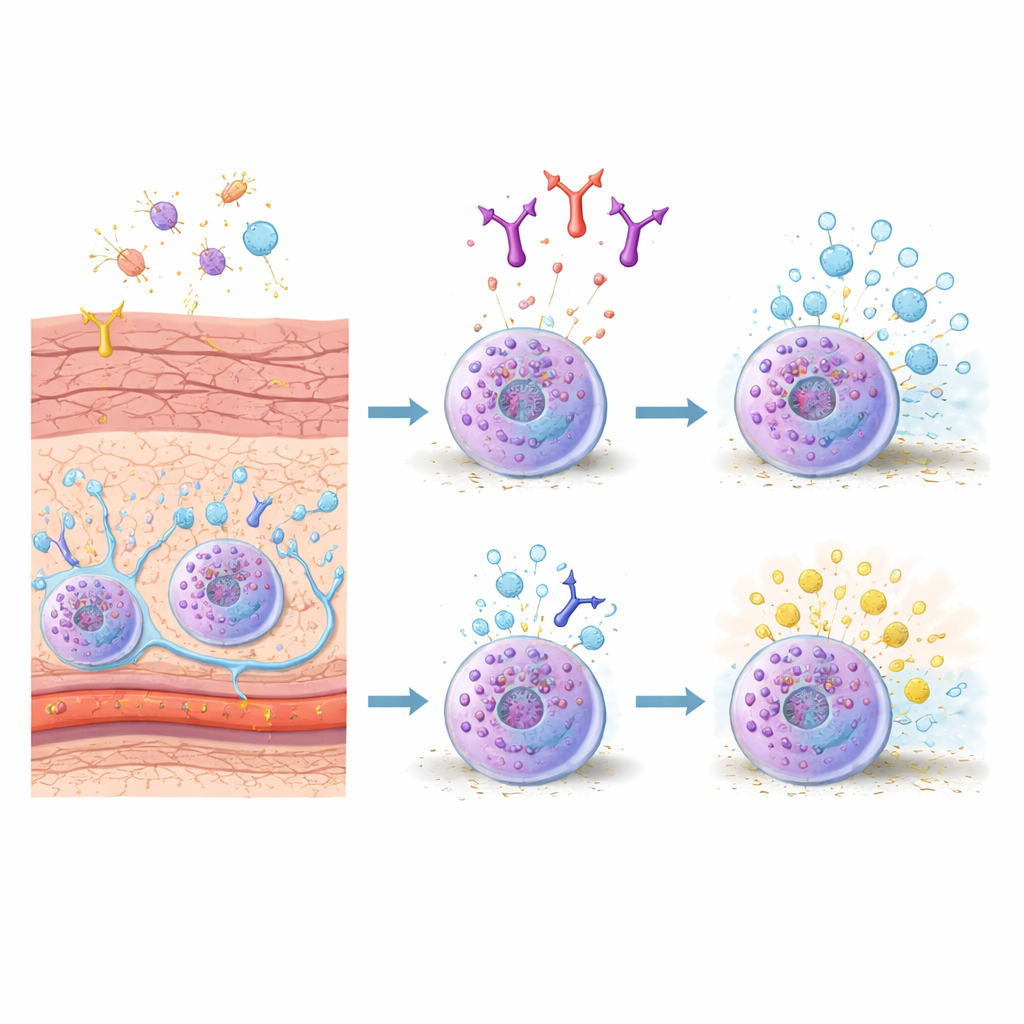
Die Alarmzellen der Haut kennenlernen
Mastzellen sind in Geweben positioniert, die Außenreize ausgesetzt sind, etwa Haut und Darm, wo sie wie Alarmdrähte funktionieren. Bei Mäusen lebt ein wichtiger Subtyp, die bindegewebigen Mastzellen, in der Haut und tieferen Geweben und reagiert stark auf allergiebezogene Auslöser. Binden ihre Oberflächenrezeptoren IgE‑Antikörper, die ein Allergen erkennen, setzen diese Zellen schnell Granulate frei — Pakete aus Histamin, Enzymen und Signalstoffen, die Gefäße durchlässig machen, Gewebe anschwellen lassen und Nerven aktivieren. Da diese Zellen sowohl akute allergische Schübe als auch anhaltende Entzündungen steuern, suchen Forschende nach präziseren Möglichkeiten, ihre Aktivität zurückzunehmen.
Ein klebriges Oberflächenprotein rückt ins Rampenlicht
Die Autoren konzentrierten sich auf ein Molekül namens CADM1, das vor allem als „Kleber“ bekannt ist, der Zellen hilft, an Nachbarn – etwa Nerven und Stützzellen in der Haut – haften zu bleiben. Frühere Arbeiten zeigten, dass CADM1 auf Mastzellen ihre Kontakte zu Nervenfasern verstärkt und chronischen Juckreiz in Modellen der atopischen Dermatitis verschlechtern kann. Unklar war jedoch, ob CADM1 auch die interne Antwort der Mastzelle bei schnellen, IgE‑vermittelten allergischen Reaktionen in der Haut beeinflusst. Um das zu untersuchen, erzeugte das Team im Labor bindegewebsähnliche Mastzellen, indem sie Knochenmarks‑Mastzellen zusammen mit Fibroblasten kultivierten und so die Haut‑Mikroumgebung nachahmten. Sie fanden, dass diese bindegewebigen Mastzellen ihre CADM1‑Spiegel im Vergleich zu ihren Knochenmarks‑Gegenstücken dramatisch erhöhten, was darauf hindeutet, dass CADM1 ein Kennzeichen des Haut‑Typs von Mastzellen ist.
Ein Antikörper, der den zellulären Ausbruch drosselt
Die Forschenden verwendeten dann einen speziell konstruierten Antikörper, 3E1 genannt, der an den äußeren Teil von CADM1 bindet. In kultivierten bindegewebigen Mastzellen reduzierte eine kurze Exposition gegenüber 3E1 CADM1 an der Zelloberfläche deutlich, während andere wichtige Moleküle unverändert blieben. Wenn diese Zellen mit IgE präpariert und dann einem Modellallergen ausgesetzt wurden, setzten Kontrollzellen große Mengen eines Granulat‑Enzyms frei, ein Messwert für Degranulation. Zellen, die mit 3E1 vorbehandelt waren, setzten signifikant weniger frei — etwa ein Fünftel weniger Granulate. Bemerkenswerterweise dämpfte derselbe Antikörper nicht die Reaktionen in Knochenmarks‑Mastzellen und beeinflusste auch nicht die Aktivierung durch ein nervenbezogenes Signal (Substanz P), was auf einen selektiven Effekt auf den IgE‑Signalweg in Haut‑Mastzellen hinweist.
Im Inneren der Zelle: Umgestaltung des Skeletts und der Granulate
Um zu verstehen, wie CADM1 diesen Aktivitätsausbruch beeinflusst, beobachtete das Team zentrale Ereignisse innerhalb der Zellen mittels Fluoreszenzmikroskopie. In Kontroll‑bindegewebs‑Mastzellen löste die Allergenexposition rasch Bildung und Bewegung sekretorischer Granulate sowie eine dramatische Umstrukturierung des Actin‑„Skeletts“ direkt unter der Zellmembran aus — Veränderungen, die Granulate zur Oberfläche befördern und deren Fusion ermöglichen. Unter 3E1‑Behandlung waren frühe Granul‑Signale deutlich schwächer und die übliche Actin‑Umformung stark unterdrückt. Anders gesagt: Die Reduktion von CADM1 verhinderte nicht, dass das Allergen seinen Rezeptor bindet, aber sie blockierte die Umorganisation des inneren Gerüsts und des Transportsystems, die normalerweise eine umfassende Freisetzung ermöglichen.
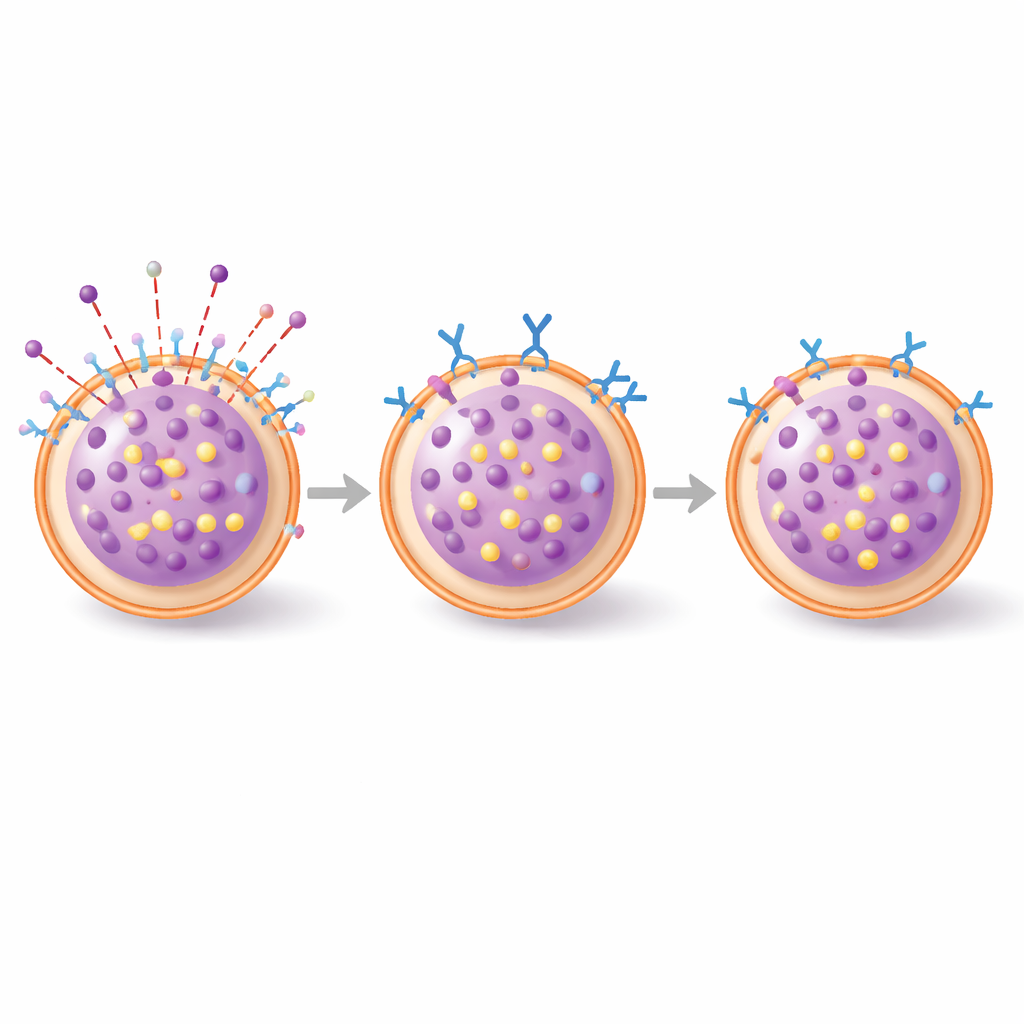
Vom Schälchen zur lebenden Haut
Die Wissenschaftler gingen anschließend zu einem Mausmodell allergischer Hautschwellungen über, der passiven kutanen Anaphylaxie, bei der IgE‑sensibilisierte Tiere ein kleines chemisches Allergen auf das Ohr erhalten. Mäuse, die den 3E1‑Antikörper intravenös vor der Herausforderung erhielten, entwickelten weiterhin Schwellungen, aber die mikroskopische Analyse zeigte, dass ein kleinerer Anteil ihrer Hautmastzellen dabei war, Granulate zu entleeren, verglichen mit Kontrolltieren. Ein Gewebemarker für Mastzellaktivierung, Tryptase, zeigte ebenfalls einen Abwärtstrend. Der dämpfende Effekt war mäßig, besonders zu sehr frühen Zeitpunkten, wurde aber einige Stunden nach Beginn der Reaktion deutlicher, was zu einem teilweisen Bremsen der fortlaufenden Degranulation eher als zu einer vollständigen Blockade des initialen Auslösers passt.
Was das für die zukünftige Allergiebehandlung bedeutet
Insgesamt legt die Studie nahe, dass CADM1 mehr ist als nur ein zellulärer Klebestreifen: In Haut‑Mastzellen unterstützt es auch die interne Umgestaltung und Granulatbewegung, die IgE‑getriebene allergische Ausbrüche antreiben. Durch die Bindung von CADM1 mit dem 3E1‑Antikörper und dessen Entfernung von der Oberfläche konnten die Forschenden die Degranulation in Kulturen abschwächen und die Mastzellaktivierung bei allergischen Hautreaktionen in Mäusen reduzieren. Obwohl die Effekte moderat waren und die Experimente an Tieren durchgeführt wurden, eröffnen die Ergebnisse die Möglichkeit von Therapien, die CADM1 gezielt ansprechen, um schädliche Mastzellreaktionen in der Haut selektiv zu mildern — möglicherweise zur Linderung akuter allergischer Hautausschläge oder, mit weiterer Forschung, chronischer Erkrankungen wie atopischer Dermatitis — ohne das Immunsystem breit zu unterdrücken.
Zitation: Hagiyama, M., Yoneshige, A., Takeuchi, F. et al. Cell adhesion molecule 1 is upregulated in connective tissue mast cells and potentially contributes in IgE-mediated degranulation. Sci Rep 16, 9432 (2026). https://doi.org/10.1038/s41598-026-40526-2
Schlüsselwörter: Mastzellen, allergische Hautreaktionen, IgE‑Degranulation, Cell adhesion molecule 1, gerichtete Antikörpertherapie