Clear Sky Science · de
Oncofetal-chondroitinsulfat-positive zirkulierende Tumorzellen als prognostische Biomarker bei Melanom im Frühstadium
Warum winzige Spuren im Blut wichtig sein können
Hautkrebs ist oft heilbar, wenn er früh erkannt wird, doch manche Menschen mit scheinbar kleinen, lokal begrenzten Tumoren entwickeln Jahre später trotzdem lebensbedrohliche Erkrankungen. Diese Studie untersucht, ob ein einfacher Bluttest aufzeigen kann, welche Patienten mit frühem Melanom bereits ein erhöhtes Risiko tragen, indem nach seltenen Krebsanzeichen im Blut gesucht wird, lange bevor bildgebende Verfahren oder standardmäßige Labortests Probleme zeigen.
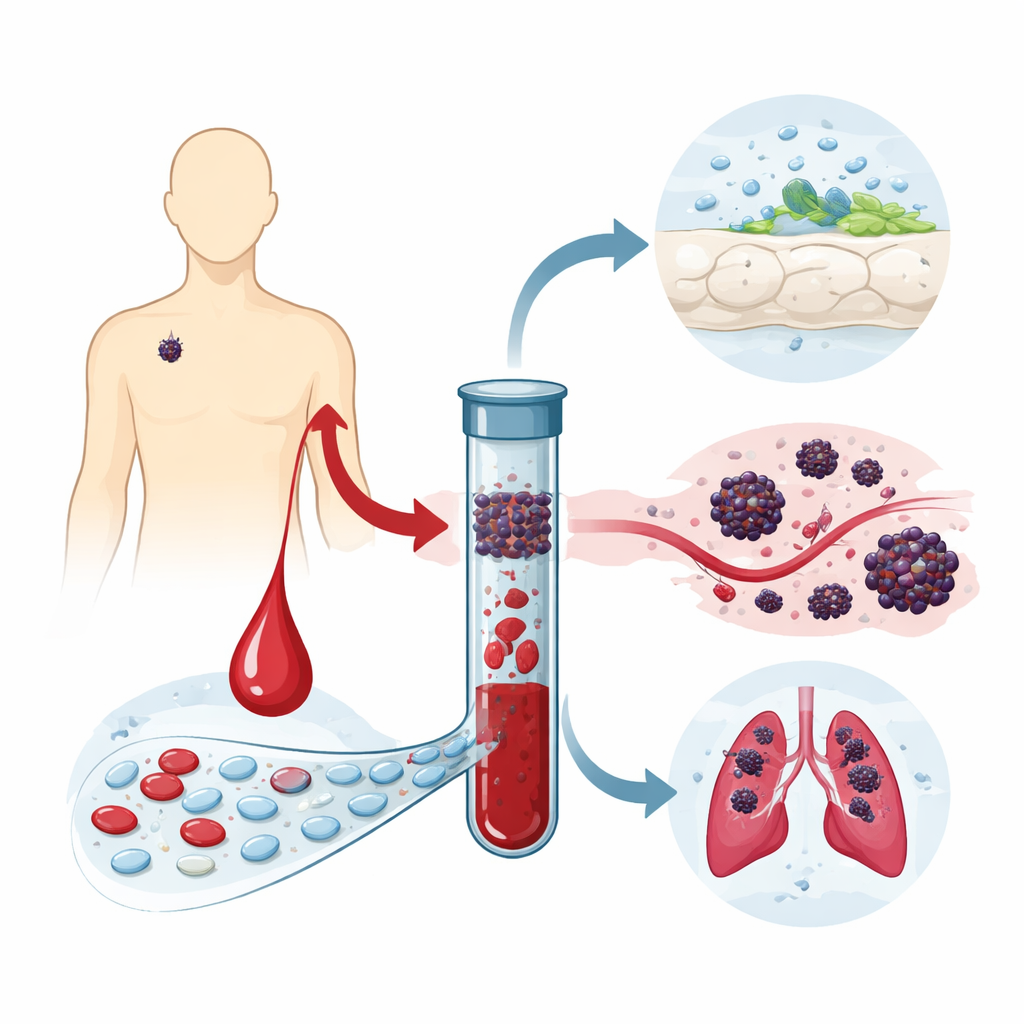
Ein genauerer Blick auf frühen Hautkrebs
Das Melanom ist die gefährlichste Form von Hautkrebs. Viele Patientinnen und Patienten werden diagnostiziert, während der Tumor noch auf die Haut beschränkt ist und die Lymphknoten unauffällig erscheinen, was auf eine gute Prognose hindeutet. Dennoch entwickeln etwa einer von zehn später Metastasen. Ärztinnen und Ärzte stützen sich derzeit auf Merkmale wie die mikroskopische Tumordicke zur Abschätzung des Risikos, doch diese Parameter erklären nicht vollständig, warum manche Patientinnen und Patienten Fortschreiten zeigen und andere nicht. Die zugrunde liegende Idee dieser Arbeit ist, dass Krebszellen und Fragmente von Tumor-DNA möglicherweise bereits ins Blut entweichen und das Melanom damit schon deutlich früher zu einer Systemerkrankung machen, als es mit üblichen Tests erkennbar ist.
Wandernde Krebszellen in einer Blutprobe finden
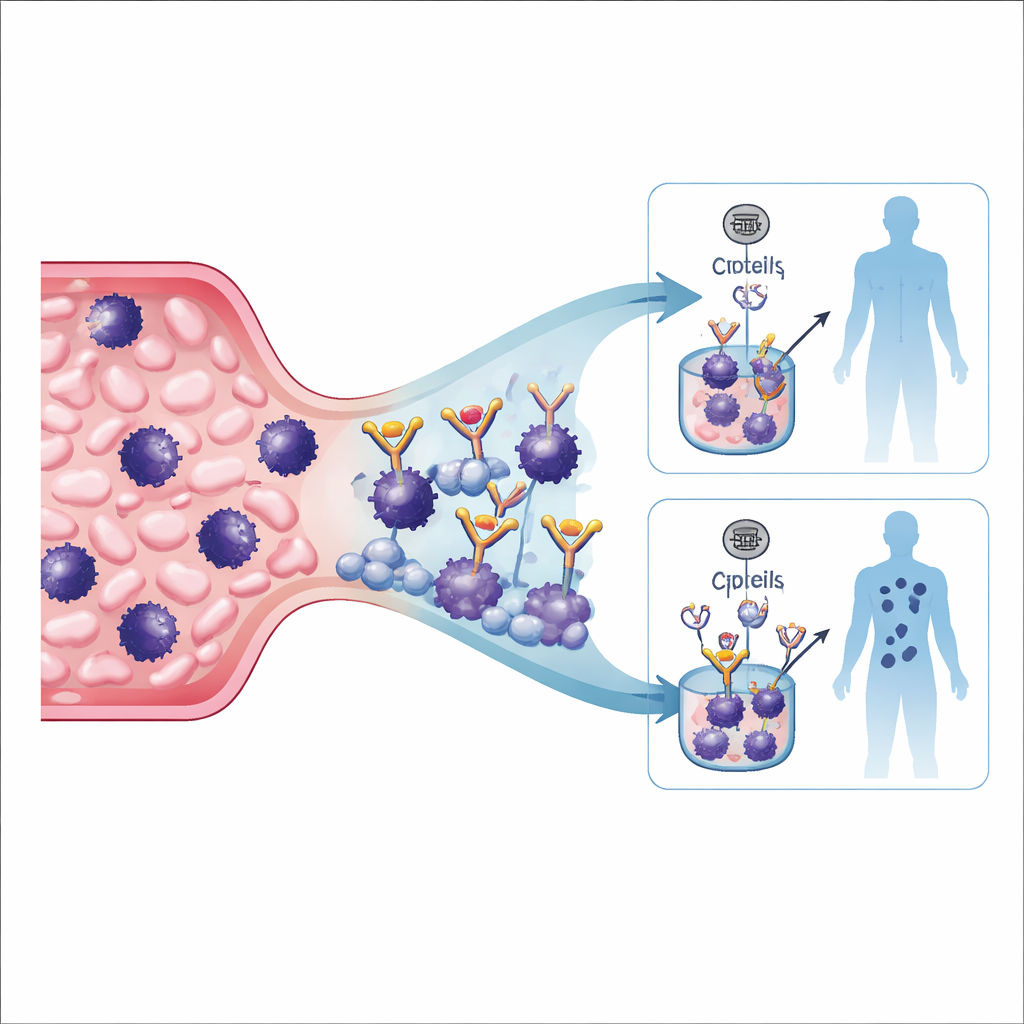
Die Forschenden konzentrierten sich auf 92 Personen mit frühem Melanom (Stadium I und II), deren nächstgelegene Wächterlymphknoten negativ getestet waren, also kein sichtbarer Befall vorlag. Jede Person gab zum Zeitpunkt der Diagnose eine Blutprobe ab. Aus dieser Probe suchte das Team nach zwei verschiedenen Signalen. Zunächst suchten sie nach ganzen Krebszellen, die sich vom Tumor gelöst und ins Blut eingeschwenkt hatten, den sogenannten zirkulierenden Tumorzellen. Um diese extrem seltenen Zellen zu fangen, verwendeten sie eine Fangmethode auf Basis eines Malaria-Proteins namens rVAR2, das an eine zuckerähnliche Struktur bindet — oncofetal chondroitin sulfate —, die auf vielen Krebszellen, nicht jedoch auf normalen Blutzellen vorkommt. Nach einer Anreicherung mit magnetischen Kügelchen färbten sie die gefangenen Zellen mit fluoreszierenden Markern, die Melanom- und tumorinitiierende Merkmale hervorheben, sodass geschulte Beobachter verdächtige Tumorzellen unter dem Mikroskop zählen konnten.
Fragmente von Tumor-DNA im Blut lesen
Parallel isolierte das Team freie DNA-Fragmente aus demselben Blut der Patientinnen und Patienten. Mit einem hochsensitiven Genpanel, das 29 krebsspezifische Gene durchsucht, suchten sie nach für das Melanom typischen Mutationen. War mindestens eine eindeutig schädliche oder wahrscheinlich schädliche Genveränderung vorhanden, galt die Probe als positiv für Tumor-DNA. Dieser Ansatz, oft als Liquid Biopsy bezeichnet, wird bereits zur Überwachung fortgeschrittener Krebserkrankungen eingesetzt, doch seine Aussagekraft beim sehr frühen Melanom, bei dem die Gesamtmenge an Tumormaterial äußerst gering ist, war bislang unsicher.
Was die Blut-Signale über das zukünftige Risiko verrieten
Über eine mittlere Nachbeobachtungszeit von etwa zweieinhalb Jahren wurden die Patientinnen und Patienten auf Tumorprogression oder melomabedingten Tod überwacht. Zirkulierende Tumorzellen wurden bei 21 der 92 Patienten nachgewiesen — nahezu 23 Prozent —, obwohl ihre Erkrankung als früh eingestuft war und die Wächterlymphknoten negativ waren. Schon das Vorhandensein einer oder mehrerer dieser Zellen in der Ausgangsblutprobe war mit einer signifikant erhöhten Wahrscheinlichkeit für spätere Progression oder melomabedingten Tod verbunden. Im Gegensatz dazu hatten nur sechs Patienten eindeutig auffällige Tumor-DNA im Blut, und dieses Signal allein sagte das Ergebnis nicht stark voraus, vermutlich weil frühe Tumoren nur sehr wenig DNA abgeben. Wenn jedoch das Vorhandensein von Tumorzellen und Tumor-DNA gemeinsam betrachtet wurde, hatten Patientinnen und Patienten mit einem der beiden Signale ein deutlich erhöhtes Risiko für eine Verschlechterung ihres Melanoms, selbst nach Berücksichtigung von Alter, Geschlecht, Ulzeration und Tumordicke.
Was das für Patientinnen und Patienten bedeuten könnte
Die Studie legt nahe, dass das Melanom bei einigen Menschen früher als durch aktuelle Tests erkennbar systemisch verlaufen kann. Das Nachweisen bereits geringer Mengen an Tumorzellen in einer Routineblutabnahme, insbesondere in Kombination mit sensibler DNA-Analyse, könnte helfen, Patientinnen und Patienten zu identifizieren, die engere Nachsorge benötigen oder von intensiveren Therapien profitieren könnten, solange ihre Erkrankung noch als lokal gilt. Obwohl größere Studien und stärker standardisierte Labormethoden erforderlich sind, bevor solche Tests in die Routineversorgung aufgenommen werden können, weist diese Arbeit auf eine Zukunft hin, in der ein einfacher Bluttest Risikoabschätzungen schärfen, die Therapie personalisieren und die gefährliche Ausbreitung des Melanoms möglicherweise früher erfassen könnte, als andere Verfahren sie sichtbar machen.
Zitation: Sunzenauer, J., Rammer, M., Stöckl, L. et al. Oncofetal chondroitin sulfate positive circulating tumor cells as prognostic biomarkers in early-stage melanoma. Sci Rep 16, 10034 (2026). https://doi.org/10.1038/s41598-026-40072-x
Schlüsselwörter: Melanom, Liquid Biopsy, zirkulierende Tumorzellen, Tumor-DNA, Krebsprognose