Clear Sky Science · de
DCTPP1 fördert Immunsuppression und schlechte Prognose bei Brustkrebs durch Förderung der M2-Makrophagen-Polarisation
Warum das Immunsystem bei Brustkrebs wichtig ist
Brustkrebs ist nicht nur ein Haufen entarteter Zellen; er lebt in einer lebhaften Nachbarschaft aus Immunzellen, Blutgefäßen und Stützgewebe. Diese Umgebung kann entweder dem Körper helfen, den Tumor zu bekämpfen, oder dem Krebs stillschweigend dabei assistieren, zu wachsen und sich auszubreiten. Die hier zusammengefasste Studie stellt eine praktische Frage: Kann ein einzelnes Molekül in Brustkrebszellen diese Nachbarschaft so beeinflussen, dass sie dem Tumor hilft, und könnte dieses Molekül zu einem neuen Marker werden, der Behandlung und Prognose leitet?
Ein zellulärer Türsteher mit dunkler Seite
Die Forschenden konzentrieren sich auf ein Protein namens DCTPP1, ein Enzym, das dabei hilft, die Bausteine der DNA in schnell teilenden Zellen im Gleichgewicht zu halten. Anhand großer öffentlicher Krebsdatenbanken und Laborproben aus Brusttumoren stellten sie fest, dass DCTPP1 in Brustkrebsgewebe sowohl auf Gen- als auch auf Proteinebene durchgängig höher ist als im normalen Brustgewebe. Frauen, deren Tumoren mehr DCTPP1 aufwiesen, hatten tendenziell ungünstigere klinische Merkmale, wie stärkere Lymphknotenbeteiligung und ein fortgeschritteneres Stadium, und sie starben wahrscheinlicher früher an ihrer Erkrankung. Diese Muster blieben bestehen, auch nachdem die Autoren für andere Risikofaktoren adjustiert hatten, was darauf hindeutet, dass DCTPP1 selbst ein starker Indikator für eine schlechte Prognose ist.
Wie Tumornachbarn beeinflusst werden
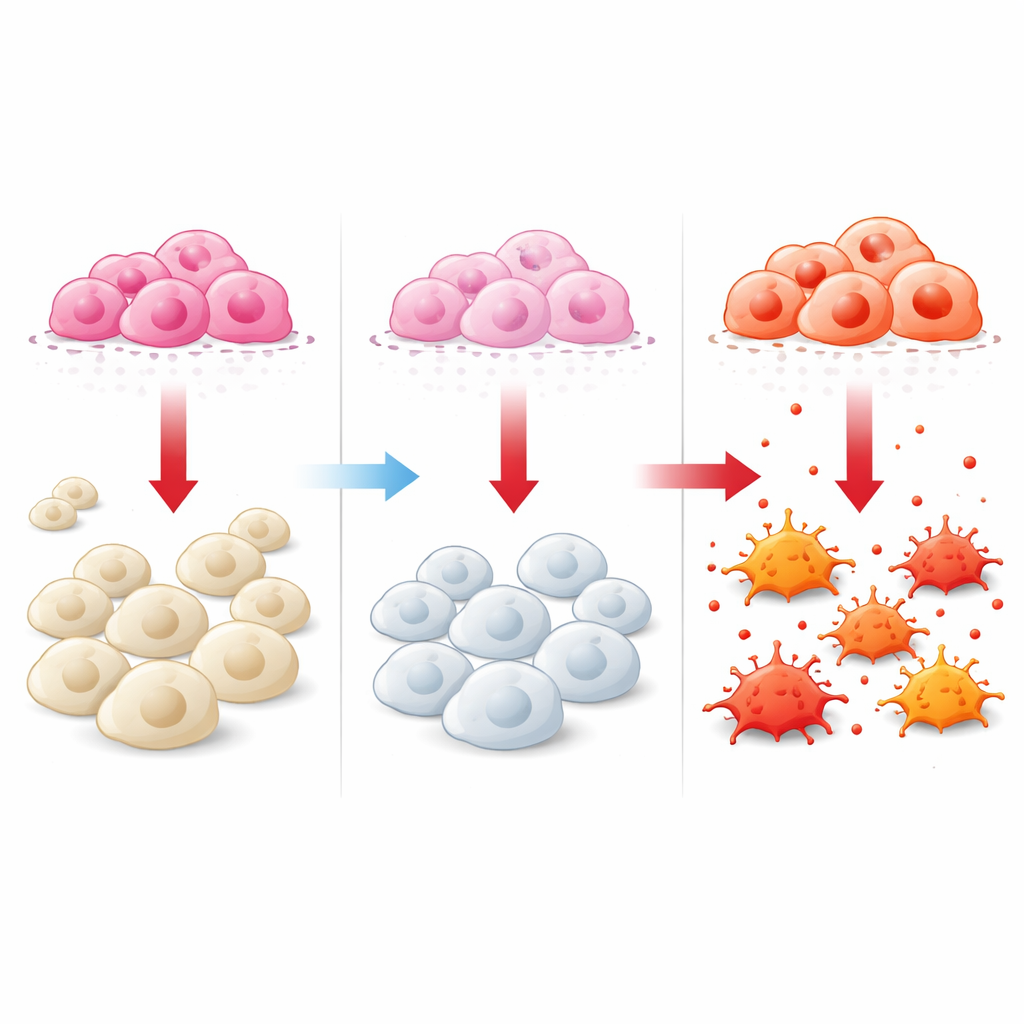
Ein zentrales Thema der Studie ist, wie DCTPP1 in Beziehung zu den Immunzellen rund um den Tumor steht. Insbesondere betrachteten die Autorinnen und Autoren Makrophagen, eine Art Immunzelle, die den Krebs entweder angreifen kann (oft als M1-ähnlich bezeichnet) oder ihm hilft zu wachsen und sich zu verstecken (M2-ähnlich). Mithilfe rechnerischer Werkzeuge zur Dekomposition von Bulk-Tumordaten zeigten sie, dass Tumoren mit hohem DCTPP1 reich an M2-ähnlichen Makrophagen-Signaturen waren, jedoch ärmer an M1-ähnlichen Makrophagen und zytotoxischen T-Zellen. Eine separate Analyse von Brusttumor-Mikroarrays, die für mehrere Marker gefärbt waren, bestätigte, dass Tumoren mit mehr DCTPP1 auch mehr M2-ähnliche Makrophagen im Tumorgewebe enthielten.
Tumor- und Immunzellen in gemeinsamer Umgebung
Um über bloße Korrelationen hinauszukommen, richtete das Team ein Ko-Kultursystem ein, in dem menschliche Brustkrebszellen und menschliche Makrophagenvorläufer in benachbarten Kammern wachsen, getrennt durch eine poröse Membran. Wenn die Krebszellen normale DCTPP1-Werte aufwiesen, neigten die darunter liegenden Makrophagen dazu, ein M2-ähnliches, tumorunterstützendes Profil anzunehmen. Wurde DCTPP1 jedoch in den Krebszellen herunterreguliert, verschoben sich die Makrophagen: Gene und Oberflächenmarker, die mit dem angreifenden M1-ähnlichen Zustand assoziiert sind, nahmen zu, während diejenigen, die mit dem unterdrückenden M2-ähnlichen Zustand verknüpft sind, abnahmen. Durchflusszytometrie, eine Methode zur Zählung und Kategorisierung einzelner Zellen, bestätigte, dass sich das Verhältnis der Makrophagen-Typen in Richtung mehr M1-ähnlicher und weniger M2-ähnlicher Zellen verschob, wenn DCTPP1 in den Tumorzellen reduziert wurde.
Hinweise auf zugrundeliegende Signalwege und Therapieansprechen
Bei der Untersuchung der breiteren Signallandschaft fanden die Autorinnen und Autoren, dass Gene, die mit Immunaktivität und Entzündung verbunden sind, parallel zu den DCTPP1-Spiegeln verändert waren. Hohes DCTPP1 war mit Genprogrammen verbunden, die an DNA-Reparatur beteiligt sind, sowie mit Signalwegen wie Wnt/β-Catenin und MYC, die dafür bekannt sind, das Krebswachstum zu fördern und die Immunantwort abzuschwächen. Tumoren mit niedrigerem DCTPP1 drückten tendenziell mehr Immun-Checkpoint-Moleküle aus und erreichten bessere Werte in einem zusammengesetzten Messwert, der den Erfolg von Checkpoint-Blockern wie Anti-PD-1- und Anti-CTLA-4-Antikörpern vorhersagt. Das legt nahe, dass Patientinnen und Patienten mit Tumoren mit geringerem DCTPP1 bessere Kandidaten für moderne Immuntherapien sein könnten.
Was das für Patientinnen und zukünftige Therapien bedeutet
Einfach gesagt deuten diese Ergebnisse darauf hin, dass DCTPP1 sowohl eine Warnlampe als auch ein mögliches Stellrad beim Brustkrebs sein könnte. Hohe Spiegel dieses Enzyms markieren Tumoren, die aggressiver sind und in einer Immunlandschaft sitzen, die von Makrophagen dominiert wird, die dem Krebs helfen statt ihn zu bekämpfen. Die Erniedrigung von DCTPP1 in Krebszellen im Labor führte dazu, dass umliegende Immunzellen eine feindlichere Haltung gegenüber dem Tumor einnahmen. Obwohl weitere Studien, insbesondere in Tiermodellen und klinischen Settings, nötig sind, deuten diese Befunde darauf hin, dass die Messung von DCTPP1 die Prognose verfeinern könnte und dass die gezielte Beeinflussung dieses Proteins eines Tages helfen könnte, das Immunsystem wieder zu bewaffnen und die Reaktionen auf Immuntherapien zu verbessern.
Zitation: Chi, J., Liu, W., Zhai, Z. et al. DCTPP1 drives immunosuppression and poor prognosis in breast cancer by promoting M2 macrophage polarization. Sci Rep 16, 8767 (2026). https://doi.org/10.1038/s41598-026-39407-5
Schlüsselwörter: Brustkrebs, Tumormikroumgebung, Makrophagen-Polarisation, Immuntherapie, Biomarker