Clear Sky Science · de
Veränderungen der Makulastruktur nach Entfernung der epiretinalen Membran bei kombinierten Hamartomen der Netzhaut und des retinalen Pigmentepithels
Warum diese Augenstudie wichtig ist
Sehprobleme werden häufig auf Brillenstärken oder den grauen Star zurückgeführt, doch manchmal liegen die Ursachen in winzigen strukturellen Veränderungen tief im hinteren Augenbereich. Diese Studie untersucht einen seltenen Augentumor, der die zentrale Netzhaut – den Bereich für scharfes Sehen – verformen kann, und stellt eine praktische Frage: Können Chirurgen, die eine dünne, narbenartige Membran entfernen, die an der Netzhaut zieht, das Sehvermögen erhalten oder sogar verbessern? Die Antwort hilft Augenärzten zu entscheiden, wann ein operativer Eingriff das Risiko für Patientinnen und Patienten mit langsam fortschreitender, aber erheblicher Sehverzerrung wert ist.
Ein seltener Wuchs, der das Zentrum des Sehens verbiegt
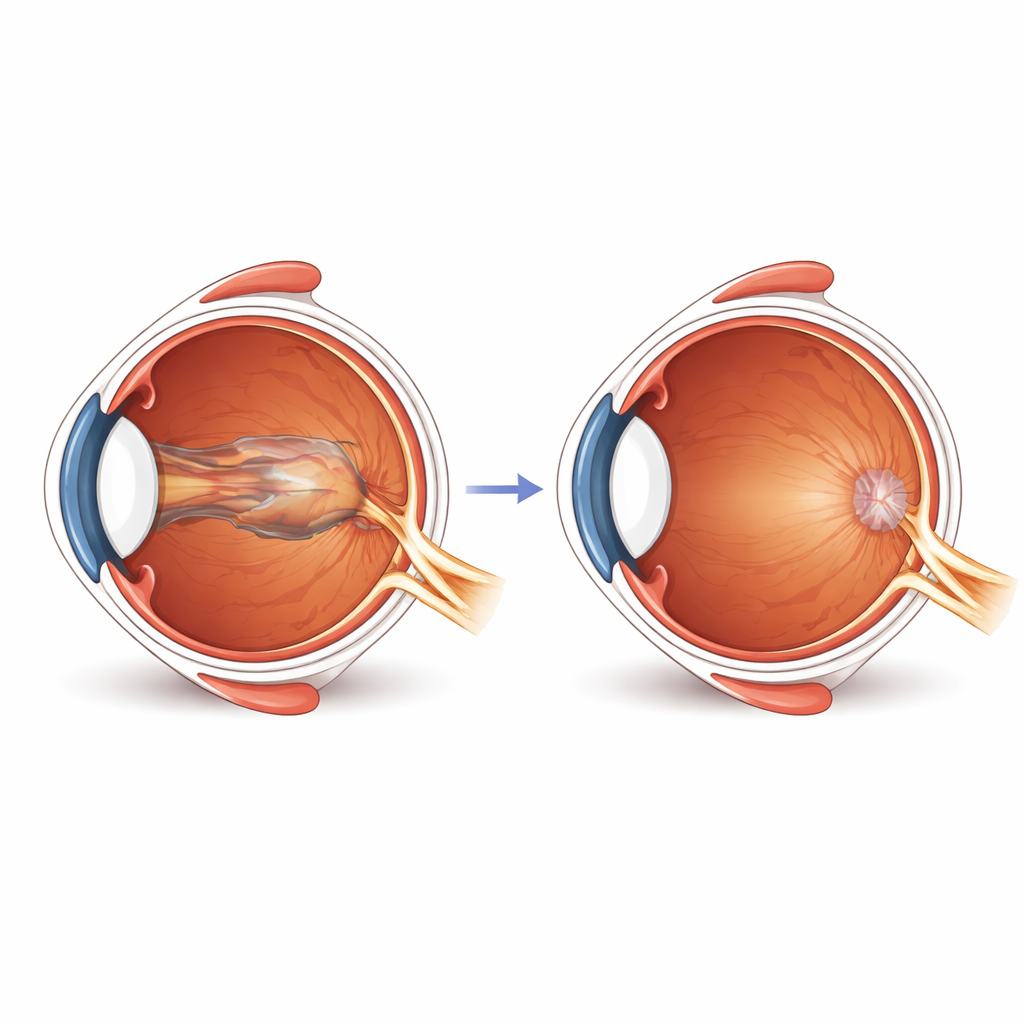
Die Forschenden konzentrierten sich auf eine seltene Erkrankung, die als kombiniertes Hamartom der Netzhaut und des retinalen Pigmentepithels bezeichnet wird. Vereinfacht gesagt handelt es sich dabei um ein gutartiges Gewebeüberwachsen in der Nähe der lichtempfindlichen Schicht im hinteren Teil des Auges. Fast alle Betroffenen mit diesem Wuchs entwickeln außerdem eine feine „Schrumpfhaut“ auf der Netzhautoberfläche, bekannt als epiretinale Membran. Diese Schicht kann sich im Laufe der Zeit zusammenziehen und an die zentrale Netzhaut (Makula) ziehen, wodurch der Punkt des schärfsten Sehens allmählich von seiner normalen Position in Richtung Sehnerv verschoben wird. Patientinnen und Patienten bemerken oft langsames Verschwimmen, Verzerrungen oder eine Verschlechterung eines Auges, gelegentlich bereits im Kindesalter, aber auch bei Erwachsenen.
Wie die Studie aufgebaut war
Da die Erkrankung selten ist, sichtete das Team 16 Jahre Krankenakten ihres Krankenhauses und identifizierte 15 Personen mit diesem Hamartomtyp. Alle hatten die Oberflächenmembran, aber nur einige wurden operiert; die übrigen wurden ohne Eingriff beobachtet. Sechs Augen bildeten die „Operationsgruppe“, behandelt mit moderner Kleinschnitt-Vitrektomie, bei der die Operateure das Glaskörpergel entfernten und die Membran schonend von der Netzhaut ablösten. Neun Augen bildeten die „Beobachtungsgruppe“, die reguläre Kontrolluntersuchungen und Bildgebung, aber keine Operation erhielt. Die Gruppen waren bei Erstvorstellung hinsichtlich Alter und Membranschwere vergleichbar, sodass ein fairer Vergleich der zeitlichen Veränderungen möglich war.
Messung von Veränderungen in Form und Lage der Netzhaut
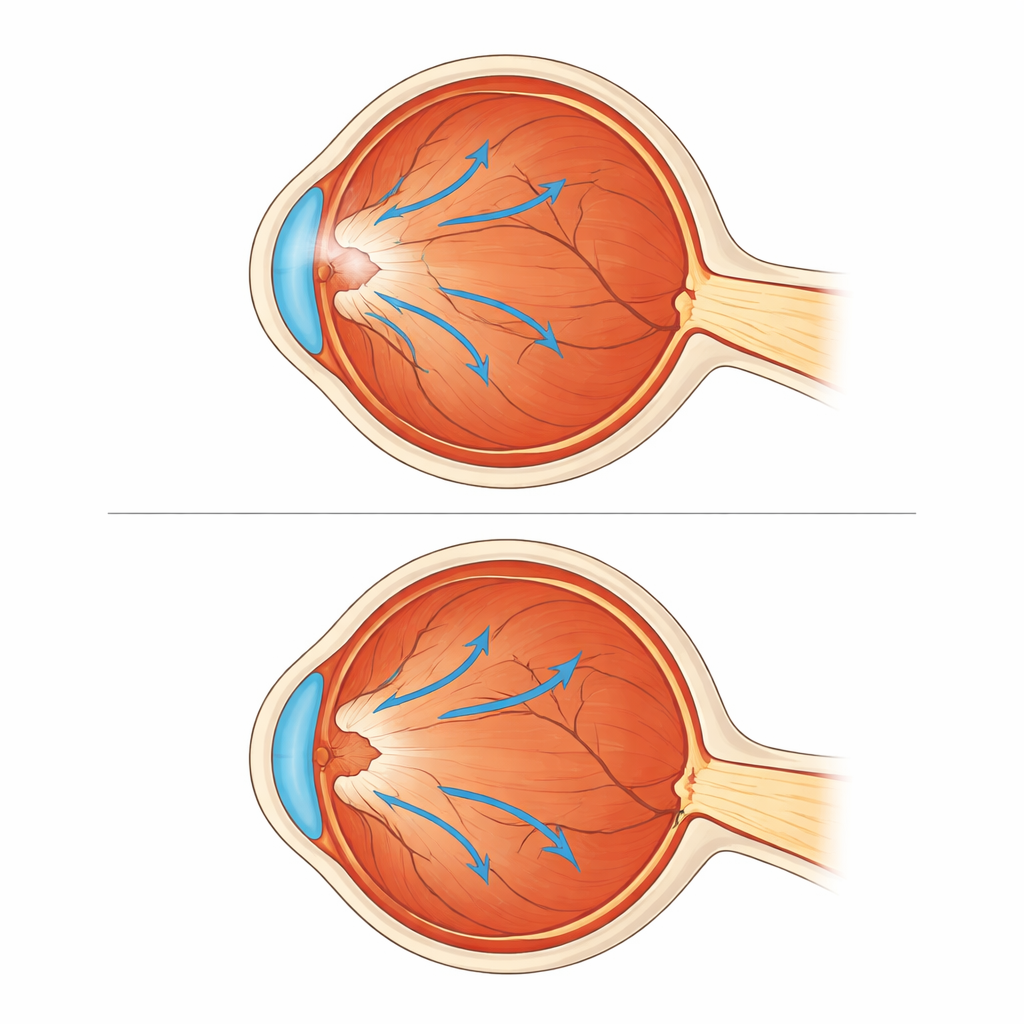
Um die inneren Vorgänge des Auges zu verfolgen, nutzte das Team eine detaillierte Scan-Technik, die optische Kohärenztomographie (OCT). Aus diesen Bildern maßen sie die zentrale Makuladicke – wie geschwollen oder dick die zentrale Netzhaut war – und eine Strecke namens foveo-papillärer Abstand, die angibt, wie weit sich das Zentrum des Sehens vom Sehnerv entfernt befindet. Ein kürzerer Abstand bedeutet, dass das Zentrum nasaler, also in Richtung Sehnerv, gezogen wurde. Außerdem dokumentierten sie die bestkorrigierte Sehschärfe, im Wesentlichen die kleinste Buchstabenreihe, die Patientinnen und Patienten mit passenden Gläsern lesen konnten. Diese Messungen erfolgten bei der Erstuntersuchung und nach mehreren Jahren Nachbeobachtung, sowohl bei operierten als auch bei nicht operierten Augen.
Was die Operation im Auge veränderte
Operierte Augen zeigten deutliche strukturelle Verbesserungen. Die zentrale Netzhaut wurde dünner und näherte sich normalen Werten an, sie verringerte sich im Mittel von etwa 480 Mikrometern auf 365 Mikrometer. Gleichzeitig rückte das Zentrum des Sehens leicht zurück in seine natürliche Position, belegt durch eine Zunahme des foveo-papillären Abstands in jedem operierten Auge. Im Gegensatz dazu neigten die beobachteten Augen zur Verschlechterung: In allen Fällen verkürzte sich dort der foveo-papilläre Abstand, was eine fortgesetzte Nasalverschiebung in Richtung Sehnerv zeigte, und die Netzhautdicke verbesserte sich nicht. Das Sehvermögen folgte dem gleichen Muster. Patientinnen und Patienten der OP-Gruppe gewannen spürbare Klarheit, während die Beobachtungsgruppe im Durchschnitt keine Verbesserung zeigte und einige über die Zeit eine deutliche Verschlechterung erlebten.
Was das für Patientinnen, Patienten und Ärztinnen und Ärzte bedeutet
Für Menschen mit diesem seltenen Netzhautwuchs und der begleitenden Oberflächenmembran legt die Studie nahe, dass eine sorgfältig durchgeführte Membranentfernung mehr bewirkt als nur bessere Scan-Bilder: Sie kann helfen, eine natürlichere Form und Lage der Makula wiederherzustellen und ein besseres Sehvermögen zu unterstützen, selbst bei Erwachsenen. Auch wenn jede Operation Risiken birgt und nicht jedes Auge gleich reagiert, scheint das Belassen der Membran die anhaltende Zugwirkung und langsame Verformung zu ermöglichen. Die Autorinnen und Autoren kommen zu dem Schluss, dass insbesondere bei Patientinnen und Patienten mit abnehmender Sehschärfe oder mit Risiko für Amblyopie (Schwachsichtigkeit) ein frühzeitiges chirurgisches Abtragen der Membran helfen kann, das zentrale Sehen zu erhalten, indem die mechanische Zugkraft, die die Netzhaut aus der Position biegt, entlastet wird.
Zitation: Lee, C.H., Kim, K.H., Choi, Y.J. et al. Changes in macular structure after removal of epiretinal membrane in combined hamartomas of the retina and retinal pigment epithelium. Sci Rep 16, 9462 (2026). https://doi.org/10.1038/s41598-026-39124-z
Schlüsselwörter: retinaler Tumor, epiretinale Membran, Makulachirurgie, Vitrektomie, Sehschärfe