Clear Sky Science · de
Vorläufige Analyse der langfristigen Prognoseergebnisse einer modifizierten extracraniellen-intrakraniellen Bypass-Rekonstruktion bei erworbener ischämischer Moyamoya-Erkrankung
Warum diese Hirnoperationsstudie wichtig ist
Die Moyamoya-Krankheit ist eine seltene Erkrankung, bei der lebenswichtige Blutgefäße an der Basis des Gehirns sich allmählich verschließen und Betroffene einem hohen Risiko für Schlaganfälle sowie Beeinträchtigungen von Denken und Gedächtnis aussetzen. Ärztinnen und Ärzte können versuchen, den Blutfluss chirurgisch umzuleiten, doch es gibt verschiedene Verfahren, und lange Zeit war unklar, welche Methode das Gehirn auf lange Sicht am besten schützt. Diese Studie begleitete über fünf Jahre Erwachsene mit einer ischämischen (verminderter Blutfluss) Form der Moyamoya-Krankheit, um zu prüfen, ob ein komplexerer „kombinierter“ Bypass das Risiko besser reduziert als ein einfacheres, indirektes Verfahren.
Die Krankheit hinter dem „Rauchwölkchen"
Bei der Moyamoya-Krankheit werden die Hauptarterien, die Blut ins Gehirn führen, allmählich verengt oder verschlossen. Als Kompensation bildet das Gehirn ein Geflecht winziger Umgehungsgefäße, das im Angiogramm wie ein Rauchwölkchen aussieht – japanisch „moyamoya“. Diese fragilen Umleitungen reichen häufig nicht aus, sodass Patientinnen und Patienten wiederholt kurzzeitige ischämische Attacken, vollständige Schlaganfälle oder Blutungen im Gehirn erleiden können. Medikamente allein können den Blutfluss meist nicht wiederherstellen, wenn die Bildgebung klare Durchblutungsstörungen zeigt. Daher versuchen Operateure, neue Blutwege zu schaffen, entweder indem eine Kopfhautarterie direkt an eine Hirnarterie angenäht wird oder indem blutreiche Gewebe auf das Gehirn gelegt werden, um das Nachwachsen von Gefäßen zu fördern.
Zwei verschiedene Umfahrungen zur Versorgung des Gehirns
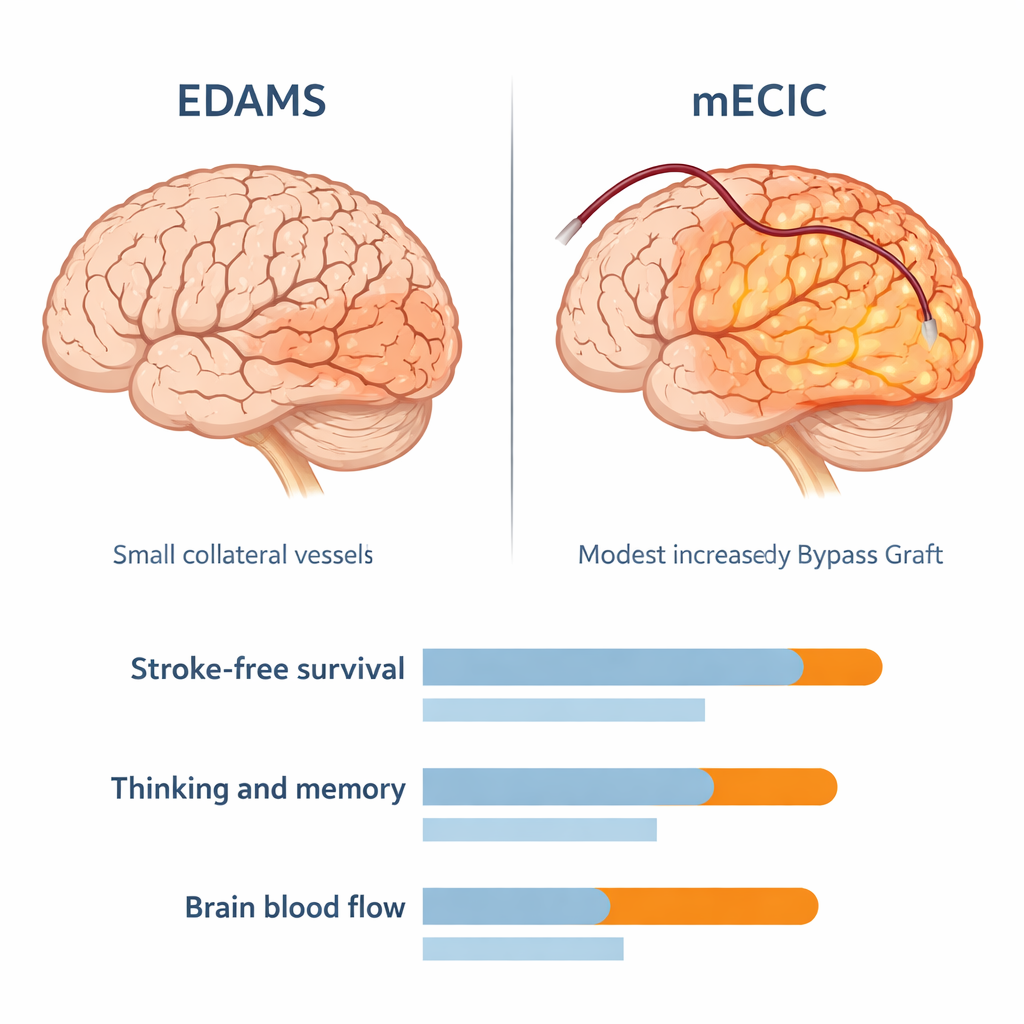
Die Studie verglich zwei chirurgische Strategien bei 50 Erwachsenen, deren Hauptproblem ein zu geringer Blutfluss ins Gehirn und nicht Blutungen war. Eine Gruppe erhielt einen „kombinierten“ modifizierten extracraniell–intrakraniellen Bypass (mECIC), bei dem eine gesunde Arterie aus der Kopfhaut direkt an eine oberflächliche Hirnarterie angenäht wurde und gleichzeitig Gewebe auf das Gehirn gelegt wurde, um zusätzliches Gefäßwachstum anzuregen. Die andere Gruppe unterzog sich einer indirekten Methode namens EDAMS, die hauptsächlich darauf setzt, dass nach und nach neue Kollateralen wachsen, ohne direkte Arterie-zu-Arterie-Verbindung. Alle Patienten zeigten vor der Operation eindeutige Zeichen verminderter Hirndurchblutung in CT-Aufnahmen und wurden 60 Monate lang mit klinischen Untersuchungen, kognitiven Tests und wiederholter Bildgebung nachbeobachtet.
Leben nach der Operation: Schlaganfälle, Unabhängigkeit und Kognition
Über fünf Jahre Nachbeobachtung halfen beide Verfahren, doch der kombinierte Bypass erzielte bessere Ergebnisse. Fast 9 von 10 Patientinnen und Patienten in der mECIC-Gruppe lebten selbstständig oder mit nur leichter Behinderung, verglichen mit etwa 6 von 10 in der EDAMS-Gruppe. Recurrente Schlaganfälle und transitorische Attacken traten nach mECIC seltener auf, und Überlebenskurven zeigten, dass Patientinnen und Patienten mit kombiniertem Bypass länger schlaganfallfrei blieben. Denk- und Gedächtnisleistungen, gemessen mit einem standardisierten Screening-Test, verbesserten sich in beiden Gruppen, doch diejenigen mit kombiniertem Bypass erzielten im Mittel etwa drei zusätzliche Punkte gegenüber der indirekten Gruppe – ein Hinweis darauf, dass die Wiederherstellung eines stärkeren Blutflusses dem Gehirn helfen kann, sich zu erholen und nicht nur zu überleben.
Wie sich der Blutfluss im Gehirn veränderte
CT-Perfusionsaufnahmen fünf Jahre nach der Operation zeigten, warum die Ergebnisse auseinanderliefen. Beide Gruppen wiesen verbesserte Durchblutung gegenüber dem Zustand vor der Operation auf, doch die mECIC-Gruppe zeigte deutlich stärkere Verbesserungen. Im Mittel war der Blutfluss durch das betroffene Hirngewebe höher und die Zeit, die das Blut benötigt, um dieses Gewebe zu erreichen und zu durchströmen, kürzer bei Patientinnen und Patienten mit kombiniertem Bypass. Anders ausgedrückt: Ihre Gehirne erhielten mehr Blut, effizienter. Wichtig ist, dass die Komplikationsrate – etwa neue Schlaganfälle, Blutungen oder Krampfanfälle unmittelbar nach der Operation – in beiden Gruppen ähnlich war, was darauf hindeutet, dass das komplexere Verfahren bei sorgfältiger Blutdruckkontrolle und operativer Technik in dieser Kohorte keinen zusätzlichen Sicherheitsnachteil mit sich brachte.
Was das für Patientinnen und Patienten bedeuten könnte
Für Erwachsene mit ischämischer Moyamoya-Erkrankung deuten diese frühen Daten darauf hin, dass ein kombinierter direkter–indirekter Bypass eine stabilere und länger anhaltende Umfahrung für den Blutfluss bieten kann als ein rein indirektes Verfahren. Patientinnen und Patienten, die sich dem mECIC-Verfahren unterzogen, hatten eine höhere Wahrscheinlichkeit, weitere Schlaganfälle zu vermeiden, ihre funktionelle Unabhängigkeit zu erhalten und über fünf Jahre einen Teil ihrer kognitiven Fähigkeiten zurückzugewinnen. Die Studie ist relativ klein und stammt aus einem einzelnen spezialisierten Zentrum, sodass größere Studien noch erforderlich sind. Doch für anatomisch geeignete Patientinnen und Patienten unterstützen die Ergebnisse die Diskussion über einen kombinierten Bypass als vielversprechende Option zum besseren Schutz des Gehirns auf lange Sicht.
Zitation: Zhang, W., Liu, J., Li, C. et al. Preliminary analysis of long-term prognosis outcomes of modified extracranial-intracranial bypass reconstruction for adult ischemic moyamoya disease. Sci Rep 16, 7405 (2026). https://doi.org/10.1038/s41598-026-39116-z
Schlüsselwörter: Moyamoya-Krankheit, Hirnbypass-Operation, ischämischer Schlaganfall, zerebraler Blutfluss, kognitive Erholung