Clear Sky Science · de
Atemwegs-Schleimpfropfen bei COPD: klinische Phänotypen und Prognose in stabilen und Exazerbationszuständen
Warum dicke Schleimablagerungen in der Lunge wichtig sind
Für Millionen von Menschen mit chronisch obstruktiver Lungenerkrankung (COPD) können akute Verschlechterungen, die Notaufenthalte und Krankenhausaufenthalte nach sich ziehen, unvorhersehbar und beängstigend sein. Diese Studie stellt eine einfache, aber bedeutende Frage: Lassen sich im Inneren der Lunge Warnzeichen finden, die anzeigen, welche Patientinnen und Patienten ein höheres Risiko tragen? Anhand routinemäßiger Thorax-CTs, mit denen nach Schleimpfropfen – dicken Schleimklumpen, die kleine Atemwege vollständig verschließen – gesucht wurde, zeigen die Forschenden, dass diese versteckten Blockaden eng mit eingeschränkter Atmung, mehr Exazerbationen, höheren Kosten und einem größeren Todesrisiko verbunden sind.
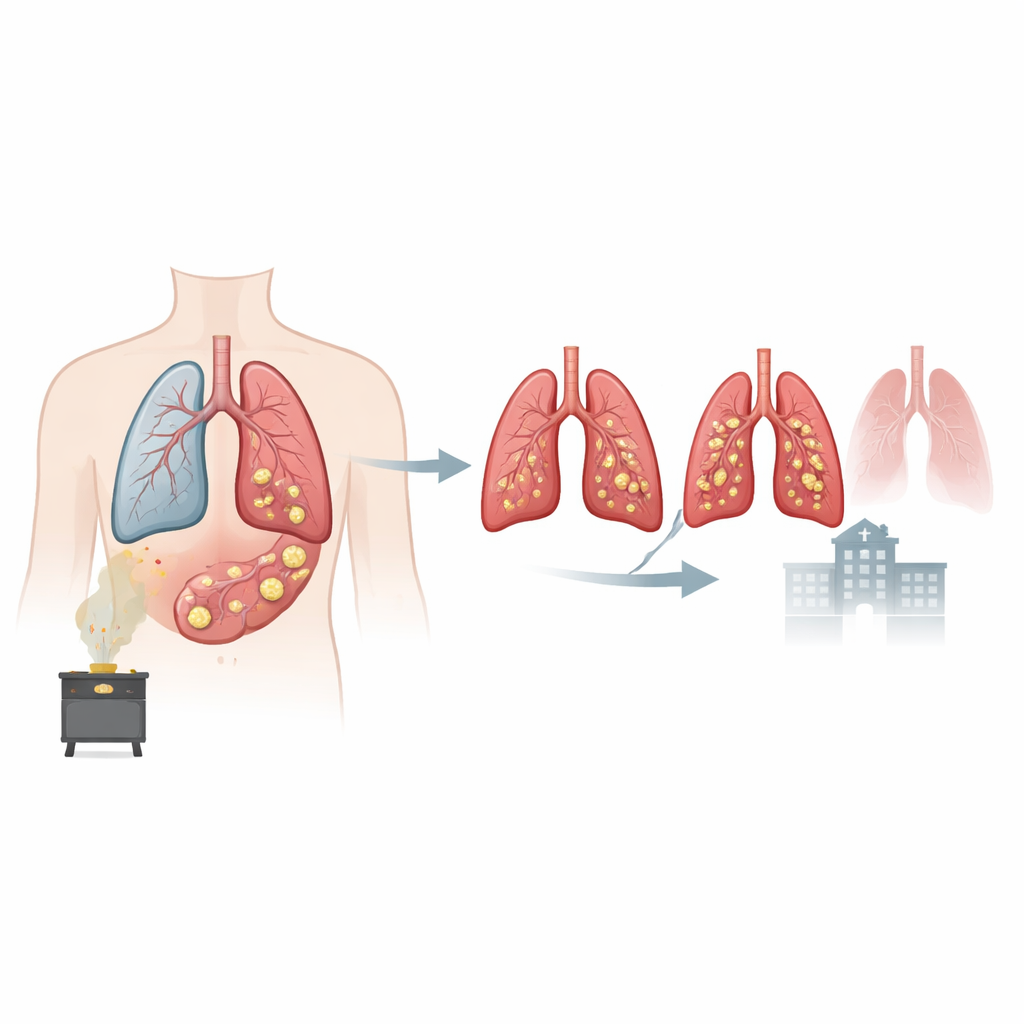
Versteckte Blockaden bei verbreiteter Lungenerkrankung
COPD ist eine langanhaltende Lungenerkrankung, die das Atmen erschwert und inzwischen weltweit eine der Haupttodesursachen darstellt. Viele Patientinnen und Patienten produzieren vermehrt Auswurf und leiden unter chronischem Husten, doch Schleim tief in der Lunge ist nicht unmittelbar sichtbar oder fühlbar. In dieser großen Studie aus China wurden mehr als 2700 Menschen mit COPD mittels detaillierter CT-Aufnahmen untersucht. Radiologinnen und Radiologen suchten nach Schleimpfropfen, definiert als fest wirkendes Material, das einen Atemwegsast vollständig ausfüllt. Etwa jeder dritte Patient wies solche Pfropfen auf. Sie traten häufiger bei älteren Personen auf, bei stärker ausgeprägten Symptomen, bei Exposition gegenüber Rauch aus Biobrennstoffen wie Holz oder Ernteresten und bei bereits eingeschränkter Lungenfunktion.
Schlimmer während Exazerbationen, nicht nur an ruhigen Tagen
Die Forschenden verglichen Personen in einer stabilen COPD-Phase mit jenen, die wegen einer akuten Verschlechterung hospitalisiert wurden. Schleimpfropfen tauchten deutlich häufiger während dieser akuten Episoden auf: Fast die Hälfte der hospitalisierten Patientinnen und Patienten wies sie auf, verglichen mit weniger als einem Drittel der stabilen Gruppe. Wenn Pfropfen vorhanden waren, fanden sie sich tendenziell in mehr Lungenabschnitten und beidseits. CT-Messungen zeigten zudem, dass diese Patientinnen und Patienten dickere Atemwegswände hatten, aber etwas überraschend weniger Emphysem (die für COPD klassisch mitgeschädigten Lungenbläschen). Dieses Muster deutet auf eine Form der COPD hin, bei der verengte, entzündete Atemwege, die durch Schleim verstopft sind – statt zerstörter Lungenbläschen – eine zentrale Rolle bei der Begrenzung des Luftstroms spielen.
Langsamere Erholung und schnellere Verschlechterung
Um zu beurteilen, was diese Blockaden für den Alltag bedeuten, verfolgte das Team die Patientinnen und Patienten über Monate bis Jahre. Unter denen in einer stabilen Phase der COPD verbesserten sich Personen mit Schleimpfropfen nach der Behandlung weniger: Ihre Symptomwerte sanken nur geringfügig im Vergleich zu denen ohne Pfropfen, und ihre Lungenfunktion verschlechterte sich im Zeitverlauf schneller. Maße der Einsekundenkapazität (FEV1) fielen bei der Gruppe mit Pfropfen steiler ab, selbst nach Berücksichtigung von Alter, Rauchen, Ausgangslungenfunktion und weiteren Faktoren. Je mehr Lungenabschnitte Pfropfen enthielten, desto stärker war die Verschlechterung, was auf eine Dosis-Wirkungs-Beziehung zwischen dem Ausmaß der Blockade und dem Verlust der Atemleistung hindeutet.
Mehr Krankenhausaufenthalte, höhere Kosten und größeres Risiko
Bei Patientinnen und Patienten, die mit COPD-Exazerbationen hospitalisiert wurden, waren Schleimpfropfen mit deutlich schlechteren Ergebnissen verbunden. Betroffene blieben länger im Krankenhaus und verursachten höhere Gesamtkosten im Gesundheitswesen, obwohl die Nutzung von Intensivmedizin ähnlich war. Nach der Entlassung gingen sie häufiger erneut ins Krankenhaus, erlitten innerhalb der nächsten ein bis zwei Jahre weitere moderate oder schwere Exazerbationen und starben häufiger während der Nachbeobachtungszeit. In beiden Gruppen – stabil und exazerbiert – mehrten Pfropfen das Risiko zukünftiger schwerer Verschlechterungen mehr als das Doppelte, und Patientinnen und Patienten mit Pfropfen in mehr als zwei Lungenabschnitten hatten ein deutlich höheres Sterberisiko als jene ohne Pfropfen.
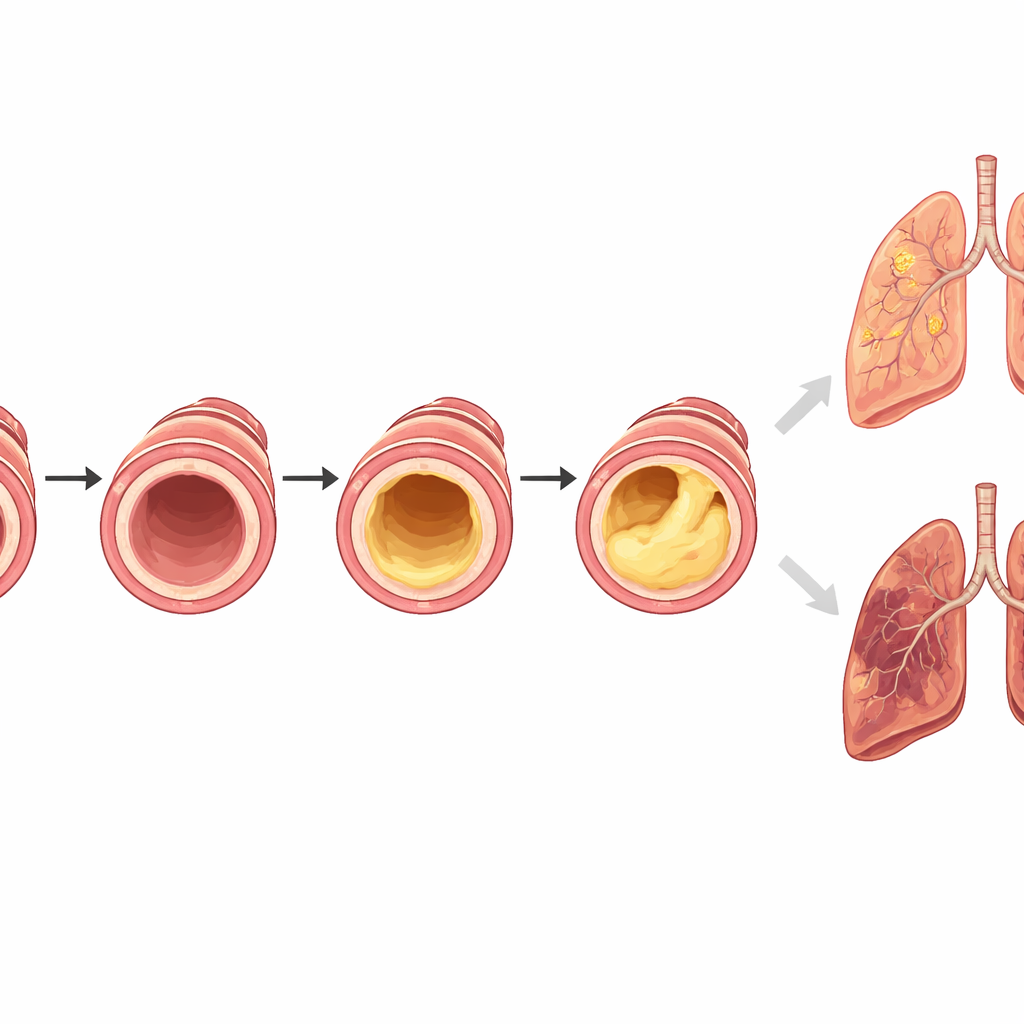
Was das für Patientinnen, Patienten und Ärztinnen und Ärzte bedeutet
In der Summe stellen die Befunde Schleimpfropfen nicht nur als Nebenerscheinung der COPD dar, sondern als starken Marker und wahrscheinlich als treibenden Faktor für schwerere Erkrankungsverläufe. Da diese Pfropfen auf Standard-CT-Aufnahmen sichtbar sind, die bereits in vielen Kliniken eingesetzt werden, könnten sie als einfache visuelle Kennzeichnung dienen, um Hochrisikopatientinnen und -patienten zu identifizieren, die engmaschigere Überwachung und intensivere Behandlung benötigen. Die Ergebnisse legen außerdem nahe, dass Therapien, die darauf abzielen, Schleim zu verflüssigen, zu lockern oder zu entfernen, nicht nur den Husten lindern, sondern möglicherweise auch den Lungenverfall verlangsamen, Krankenhausaufenthalte verkürzen und Todesfälle bei Menschen mit entsprechenden CT-Befunden reduzieren könnten.
Zitation: Lin, L., Li, T., Zhang, P. et al. Airway mucus plugs in COPD clinical phenotypes and prognosis across stable and exacerbation states. Sci Rep 16, 8178 (2026). https://doi.org/10.1038/s41598-026-38985-8
Schlüsselwörter: COPD, Atemwegs-Schleimpfropfen, Lungenfunktionseinbußen, Exazerbationen, Thorax-CT