Clear Sky Science · de
Ketoazidose beim Beginn von Typ‑1‑Diabetes im Kindesalter beeinträchtigt die verbleibende Betazellfunktion im ersten Jahr nach Diagnosestellung negativ
Warum das für Familien wichtig ist
Für viele Familien kommt die Diagnose Typ‑1‑Diabetes bei einem Kind plötzlich und überwältigend. Manche Kinder kommen bereits in einem lebensbedrohlichen Zustand mit einer Komplikation, der diabetischen Ketoazidose (DKA), ins Krankenhaus. Diese Studie stellt eine einfache, aber entscheidende Frage: Verursacht ein so schwerer Zustand bei Diagnosestellung dauerhafteren Schaden an den Insulin produzierenden Zellen der Bauchspeicheldrüse im ersten Jahr nach Diagnose? Die Antwort hilft Eltern, Ärztinnen und Ärzten sowie Gesundheitssystemen zu verstehen, warum eine frühere Erkennung von Diabetes die langfristige Gesundheit eines Kindes verändern kann.
Zwei Formen, wie Kinder erstmals auffallen
Forschende in Polen begleiteten 101 Kinder im Alter von 7 bis 18 Jahren, bei denen frisch Typ‑1‑Diabetes diagnostiziert worden war. Etwa die Hälfte kam mit DKA, also in einem Zustand, in dem der Körper so stark ohne Insulin war, dass sich Säuren im Blut angesammelt hatten. Die andere Hälfte hatte zwar hohe Blutzuckerwerte, aber diese gefährliche Komplikation nicht. Das Team verglich diese beiden Gruppen über das erste Jahr nach der Diagnose und betrachtete dabei, wie viel Insulin die Kinder täglich benötigten, wie gut ihr Blutzucker kontrolliert war und wie viel ihres eigenen natürlichen Insulins sie noch produzierten. 
Die körpereigene Insulinproduktion nachverfolgen
Statt Insulin direkt zu messen, konzentrierten sich die Wissenschaftler auf ein Begleitmolekül namens C‑Peptid, das immer freigesetzt wird, wenn der Körper Insulin produziert. Höhere C‑Peptid‑Werte bedeuten, dass die Bauchspeicheldrüse noch einen Teil der Arbeit leistet. Die Kinder tranken zu drei Zeitpunkten einen standardisierten Nährshake—innerhalb von zwei Wochen nach der Diagnose sowie nach sechs und zwölf Monaten—während Blutproben entnommen wurden, um zu sehen, wie viel C‑Peptid ihre Körper als Reaktion produzierten. Dieser Test, der sogenannte Mixed‑Meal‑Tolerance‑Test, gilt als Goldstandard, um abzuschätzen, wie viel Leben noch in den insulinproduzierenden Zellen steckt.
Was sich im ersten Jahr abspielte
Zu Beginn hatten Kinder, die mit DKA eingeliefert wurden, bereits niedrigere Insulin‑ und C‑Peptid‑Werte als jene ohne DKA, obwohl ihr Langzeitblutzuckerwert (HbA1c) ähnlich war. Nach Beginn der Behandlung verbesserten sich bei allen Kindern die Blutzuckerwerte, doch wichtige Unterschiede blieben bestehen. Diejenigen mit DKA benötigten bei fast jedem Besuch mehr injiziertes Insulin, um vergleichbare HbA1c‑Werte zu erreichen, was darauf hindeutet, dass ihre Bauchspeicheldrüse weniger beisteuerte. Nach sechs Monaten wurde die Lücke im C‑Peptid deutlich: Kinder mit DKA zeigten deutlich geringere C‑Peptid‑Antworten als jene ohne DKA, und dieser Nachteil hielt auch nach zwölf Monaten an. Mit anderen Worten: Die insulinproduzierenden Zellen in der DKA‑Gruppe schienen stärker geschädigt zu sein und weiter schneller abzunehmen. 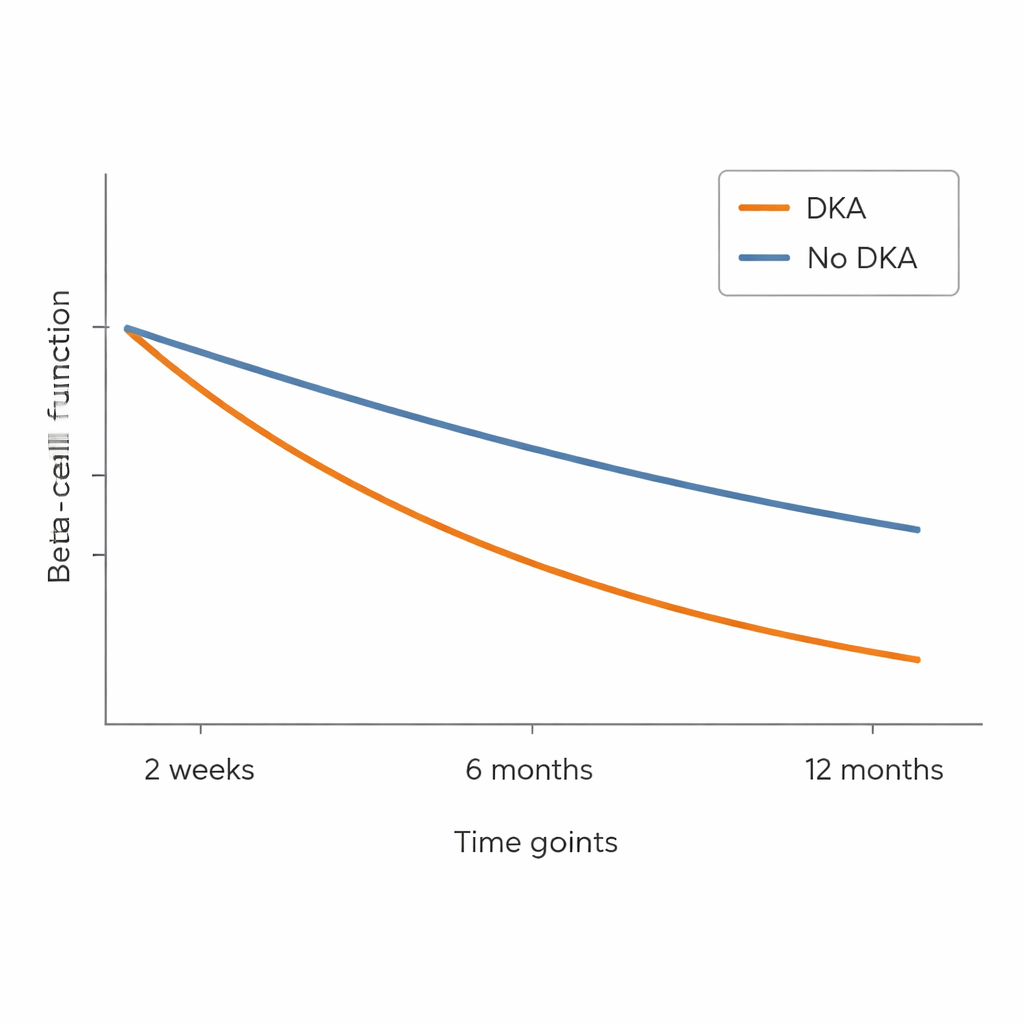
Die „Flitterwochen‑Phase“ und was sie tatsächlich zeigt
Viele Kinder mit Typ‑1‑Diabetes durchlaufen eine sogenannte „Flitterwochen‑Phase“, in der ihr Insulinbedarf vorübergehend sinkt, weil die noch vorhandenen Betazellen noch etwas Insulin produzieren. Das Team betrachtete diese Phase anhand zweier Definitionen: einer einfachen Schwelle des eingespritzten Insulins pro Kilogramm Körpergewicht und einem feineren Score, der Insulindosis und HbA1c kombiniert. Nach der einfacheren Messung schienen Kinder mit DKA weniger wahrscheinlich eine partielle Remission zu erleben. Als jedoch der differenziertere kombinierte Score verwendet wurde, verschwand der Unterschied zwischen den Gruppen weitgehend. Dennoch erzählte die direkte biologische Messung—das C‑Peptid—ein klareres Bild: Kinder, die bei Diagnose eine DKA hatten, zeigten über das Jahr hinweg einen ausgeprägteren Verlust ihrer eigenen Insulinproduktion.
Was das für frühe Erkennung bedeutet
Für Nicht‑Spezialisten ist die Botschaft der Studie klar: Wird Typ‑1‑Diabetes erkannt, bevor ein Kind kritisch krank durch Ketoazidose wird, kann mehr von der insulinproduzierenden Kapazität der Bauchspeicheldrüse erhalten bleiben. Kinder, die bereits mit DKA eintreffen, haben tendenziell stärker geschädigte Betazellen, benötigen höhere Insulindosen, um die gleiche Blutzuckerkontrolle zu erreichen, und zeigen im ersten Jahr einen schnelleren Rückgang ihrer eigenen Insulinproduktion. Das stärkt die Bedeutung der öffentlichen Sensibilisierung für Frühsymptome—wie starken Durst, häufiges Wasserlassen, Gewichtsverlust und Müdigkeit—und für rasche medizinische Abklärung. Typ‑1‑Diabetes zu erkennen, bevor er in eine DKA übergeht, kann helfen, die verbleibenden Betazellen zu schützen, das tägliche Management zu erleichtern und möglicherweise zukünftige Komplikationen zu verringern.
Zitation: Niechciał, E., Wais, P. & Kędzia, A. Ketoacidosis at childhood type 1 diabetes onset negatively affects residual beta-cell functions during the first year after diagnosis. Sci Rep 16, 6957 (2026). https://doi.org/10.1038/s41598-026-38533-4
Schlüsselwörter: Typ‑1‑Diabetes bei Kindern, diabetische Ketoazidose, Betazellfunktion, C‑Peptid‑Spiegel, frühe Diabetesdiagnose